"Клинические рекомендации "Туберкулез органов дыхания у взрослых"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ТУБЕРКУЛЕЗ ОРГАНОВ ДЫХАНИЯ У ВЗРОСЛЫХ
МКБ 10: A15/A16
Год утверждения (частота пересмотра): 2018
ID: KP16
URL
Профессиональные ассоциации
Российское Общество Фтизиатров
Ключевые слова
- туберкулез органов дыхания
- микобактерия туберкулеза
- лекарственная устойчивость
- диагностика туберкулеза
- лечение туберкулеза
- режим химиотерапии
Список сокращений
БАС - бронхоальвеолярный смыв
БЛ - бактериологическая лаборатория
ВИЧ - вирус иммунодефицита человека
ВК - врачебная комиссия
ДНК - дезоксирибонуклеиновая кислота
ИП - искусственный пневмоторакс
КББ - клапанная бронхоблокация
КУМ - кислотоустойчивые микроорганизмы
ЛУ - лекарственная устойчивость
ЛЧ - лекарственная чувствительность
МБ - микобактерии
МБТ - микобактерии туберкулеза
МБТК - микобактерии туберкулезного комплекса
МГМ - молекулярно-генетические методы
МЛУ - множественная лекарственная устойчивость
МЛУ ТБ - туберкулез, вызванный возбудителем с МЛУ
НТМБ - нетуберкулезные микобактерии
ПТП - противотуберкулезный препарат
ПЦР - полимеразная цепная реакция
ТБ - туберкулез
Ц - Н - окраска по Цилю - Нельсену
ШЛУ - широкая лекарственная устойчивость
ШЛУ ТБ - туберкулез, вызванный возбудителем с ШЛУ
ЭК - эндобронхиальный клапан
LED - (Light Emission Diode) светодиод.
IGRAs - Interferon-Gamma Release Assays
Термины и определения
M. tuberculosis complex (МБТК) - группа микроорганизмов рода Mycobacterium tuberculosis complex, вызывающих специфические туберкулезные поражения органов и тканей.
Пациент с рецидивом туберкулеза - пациент, у которого предыдущий курс химиотерапии туберкулеза был завершен эффективно, а затем был зарегистрирован повторный эпизод заболевания.
Впервые выявленный пациент с туберкулезом ("новый случай") - пациент с туберкулезом, который ранее не принимал противотуберкулезные препараты в виде курса лечения туберкулеза или принимал их менее 1 месяца.
Лекарственная устойчивость - способность микроорганизмов сохранять жизнедеятельность при воздействии на него лекарственных препаратов.
Лекарственная чувствительность - восприимчивость микроорганизмов к содержанию в питательной среде лекарственных препаратов.
"Лечение после неэффективного курса химиотерапии" - случай лечения пациента, предыдущий курс химиотерапии которого завершился исходом "Неэффективный курс химиотерапии" или "Перерегистрирован".
"Лечение после прерывания курса химиотерапии" - случай лечения пациента, у которого предыдущий курс лечения завершился исходом "Прервал курс химиотерапии".
Множественная лекарственная устойчивость (МЛУ) - устойчивость микобактерии туберкулеза одновременно к изониазиду и рифампицину независимо от наличия устойчивости к другим противотуберкулезным препаратам.
Монорезистентность - устойчивость микобактерии туберкулеза только к одному противотуберкулезному препарату.
Нетуберкулезные микобактерии (НТМБ) - представители рода Mycobacterium, патогенные или условно-патогенные виды, способные вызывать заболевания у человека (лепра, микобактериозы).
Полирезистентность - устойчивость микобактерии туберкулеза к двум и более противотуберкулезным препаратам кроме одновременной устойчивости к изониазиду и рифампицину.
Пред-широкая лекарственная устойчивость - устойчивость микобактерии туберкулеза к изониазиду и рифампицину в сочетании с устойчивостью к фторхинолону или аминогликозиду/полипептиду (канамицин и/или #амикацин и/или капреомицин) независимо от наличия устойчивости к другим противотуберкулезным препаратам.
Устойчивость к рифампицину - лекарственная устойчивость микобактерии туберкулеза к рифампицину независимо от лекарственной устойчивости к другим противотуберкулезным препаратам, определенная любым методом определения лекарственной чувствительности.
Широкая лекарственная устойчивость (ШЛУ) - устойчивость микобактерии туберкулеза к изониазиду, рифампицину, фторхинолону и аминогликозиду/полипептиду (канамицину и/или #амикацину и/или капреомицину) одновременно, независимо от наличия устойчивости к другим противотуберкулезным препаратам.
1. Краткая информация
1.1 Определение
Туберкулез - инфекционное заболевание, которое вызывается патогенными микобактериями, относящимися к классу Actinobacteria, порядку Actinomycetales, семейству Mycobacteriaceae, образующие группу Mycobacterium tuberculosis complex [1, 2].
1.2 Этиология и патогенез
1.2.1 Этиология
Mycobacterium tuberculosis complex (МБТК) включает Mycobacterium tuberculosis, Mycobacterium bovis, Mycobacterium africanum, Mycobacterium microti, Mycobacteriumcanetti, Mycobacterium caprae, Mycobacterium pinnipedii [1]. Большинство случаев заболевания туберкулезом вызываются Mycobacterium tuberculosis, среди которых выделяют штаммы "старые" и современные - M. tuberculosis кластеров Beijing, Haarlem, LAM, Ural и другие. В России наиболее распространен штамм M. tuberculosis кластера Beijing; многочисленные исследования показали, что этот штамм обладает высокой трансмиссивностью и способностью к быстрому формированию лекарственной устойчивости к противотуберкулезным препаратам [3, 4, 5].
В конце XX века был расшифрован геном штамма M. tuberculosis H37Rv, который содержит более 4,4 млн пар нуклеотидов и около 4 тысяч генов.
Микобактерия туберкулеза (МБТ) - крупная, слегка изогнутая или прямая бактерия в форме палочки 1 - 10 мкм, диаметром 0,2 - 0,6 мкм. У МБТ цикл деления составляет 18 - 24 часа, что обуславливает медленный рост на питательных средах; они неподвижны, не образуют спор и капсул, не выделяют экзотоксинов.
Основными биохимическими компонентами МБТ являются [1, 6]:
1. Белки (туберкулопротеиды) - носители антигенных свойств; которые индуцируют специфическую тканевую воспалительную реакцию и образование гранулемы, обуславливая специфичность реакции гиперчувствительности замедленного типа (ГЧЗТ).
2. Углеводы (полисахариды), к которым обнаруживают антитела, однако полисахариды не обладают ни сенсибилизирующими, ни антигенными свойствами.
3. Липиды поверхностной стенки (корд-фактор) микобактерий определяют вирулентность возбудителя и образование в культуре скоплений бактерий в виде кос. С липидной фракцией связывают устойчивость возбудителей туберкулеза к кислотам (кислотоустойчивость), щелочам и спиртам.
МБТ обладают высокой устойчивостью к негативным факторам внешней среды: они выдерживают нагревание до 80 - 90 °C, низкие температуры - до - 260 °C, высушивание, хорошо сохраняются во влажной среде, устойчивы к большинству химических и физических факторов (кроме ультрафиолетового излучения и прямого солнечного света).
МБТ обладают изменчивостью, в том числе могут в неблагоприятных условиях образовывать кокковидные (округлые), ультрамелкие ("фильтрующиеся") формы. МБТ способны к L-трансформации. Подобные формы характеризуются глубокими функциональными и морфологическими изменениями, возникающими в процессе длительного воздействия различных факторов, нарушающих рост и размножение МБТ, образование клеточной стенки, синтез цитоплазмы и цитоплазматической мембраны [1].
Важным свойством изменчивости является формирование устойчивости к противотуберкулезным препаратам, которая закрепляется генетически, что создало серьезную проблему общественного здравоохранения во всем мире - распространение туберкулеза с множественной и широкой лекарственной устойчивостью МБТ [7, 8].
По своей природе лекарственная устойчивость МБТ обусловлена хромосомными мутациями: она развивается в результате одной или нескольких хромосомных мутаций в независимых генах МБТ. Множественная лекарственная устойчивость (МЛУ), как результат спонтанных (природных) мутаций, практически невозможна, поскольку нет единого гена, кодирующего МЛУ, а мутации, приводящие к развитию устойчивости к различным препаратам, генетически не связаны. Лишь неадекватное воздействие противотуберкулезных препаратов (ПТП) на популяцию микобактерий обеспечивает селективный отбор устойчивых штаммов [9, 10].
С клинической точки зрения причинами возникновения МЛУ ТБ являются: поздняя диагностика первичной лекарственной устойчивости (ЛУ) возбудителя, неадекватное по количеству и дозам или незавершенное лечение, а также использование некачественных ПТП. Неправильный или ошибочно выбранный режим химиотерапии приводит к тому, что у пациента с туберкулезом лекарственно-устойчивые мутанты постепенно становится доминирующими в микобактериальной популяции. Но даже при правильно назначенной противотуберкулезной терапии перерывы в лечении, временные отмены того или иного препарата, несоблюдение сроков химиотерапии способствуют формированию приобретенной устойчивости возбудителя.
Широкая лекарственная устойчивость (ШЛУ) и пред-широкая лекарственная устойчивость (пред-ШЛУ) с дополнительной ЛУ МБТ к любому фторхинолону - наиболее сложные для лечения виды устойчивости МБТ. Факторами риска развития ШЛУ являются первичная МЛУ, два и более курса химиотерапии туберкулеза в анамнезе и применение ПТП резервного ряда в предыдущих курсах химиотерапии [11, 12].
1.2.2 Патогенез
Туберкулез - это антропозоонозная инфекция, основным механизмом передачи которой является аэрогенный. Различают несколько путей передачи [1, 6]:
- воздушно-капельный (доминирующий) путь: при кашле, чихании, громком разговоре, пении, т.е. при любом форсированном выдыхании МБТ выделяются вместе с капельками мокроты в окружающую среду. Большие капли быстро оседают, реализуя в последующем воздушно-пылевой путь передачи инфекции. Мелкие капли сохраняются в воздухе во взвешенном состоянии до 2 - 3 часов.
- воздушно-пылевой путь: МБТ накапливаются в пыли помещений, в которых находился или находится больной туберкулезом в течение длительного времени. Для прерывания этого пути заражения в очагах туберкулезной инфекции обязательно ежедневное выполнение уборки, которая должна быть только влажной.
- алиментарный путь: МБТ, находящиеся в молоке, молочных продуктах, мясе животных, больных туберкулезом, могут стать причиной инфицирования и заболевания, особенно в детском возрасте. Входными воротами инфекции в таком случае становятся лимфатические узлы пищеварительного тракта.
- контактный путь: МБТ могут накапливаться на предметах, которые использует больной туберкулезом. Для предотвращения передачи инфекции контактным путем в очаге туберкулезной инфекции следует проводить дезинфекцию. Кроме того, необходимо минимизировать количество предметов обихода, а те из них, в которых могут накапливаться МБТ (ковры, пушистые пледы, покрывала, игрушки, книги и проч.), должны быть исключены.
- внутриутробный путь: заражение происходит при поражении туберкулезом плаценты. Такой путь заражения туберкулезом встречается крайне редко.
Туберкулез - хроническая бактериальная инфекция, характеризующаяся развитием клеточно-опосредованной гиперчувствительности и формированием гранулем в пораженных тканях. Болезнь, как правило, локализуется в органах дыхания, однако в процесс могут вовлекаться и другие органы. Туберкулезу свойственно многообразие клинических и патоморфологических проявлений [1].
В патогенезе туберкулеза различают два феномена - инфицирование и заболевание. Инфицирование - это проникновение МБТ в организм человека или животного при отсутствии соответствующей клинической симптоматики и локальных проявлений.
Заболевание туберкулезом характеризуется появлением морфологических, клинико-рентгенологических и микробиологических признаков патологии. Пациент с туберкулезом никогда не выявляется в момент первичного инфицирования. От момента заражения до развития болезни может пройти от нескольких недель до нескольких лет [1].
В развитии туберкулеза как заболевания различают два периода: первичный и вторичный. Первичные формы туберкулеза с точки зрения патогенеза характеризуются развитием гиперсенсибилизации, поражением лимфатической системы, генерализацией и частым появлением внелегочных форм заболевания. Вторичные формы заболевания формируются в результате эндогенной реактивации туберкулеза на фоне ослабления иммунитета, характеризуются формированием локальных форм, однако могут развиться и в результате повторного проникновения МБТ в организм из внешней среды - экзогенной суперинфекции [1].
Патоморфологической основой туберкулеза является туберкулезная гранулема, формирование которой складывается из четырех стадий:
1) накопление в очаге повреждения ткани юных моноцитарных фагоцитов;
2) созревание этих клеток в макрофаги и образование макрофагальной гранулемы;
3) созревание и трансформация моноцитарных фагоцитов и макрофагов в эпителиоидные клетки и образование эпителиоидноклеточной гранулемы;
4) образование гигантских клеток Пирогова-Лангханса (многоядерные гигантские клетки, характеризующиеся периферическим расположением овальных ядер) и формирование гигантоклеточной гранулемы.
В центре эпителиоидноклеточной и/или гигантоклеточной гранулемы формируется казеозный некроз, включающий остатки погибших макрофагов, МБТ, элементов ткани органа, в котором развивается патологический процесс.
Микобактерии туберкулеза, проникая в дыхательные пути вместе с капельками мокроты, слизи, слюны, частицами пыли, могут выводиться из бронхов, не вступая в реакцию с фагоцитами, при помощи неспецифических факторов защиты верхних дыхательных путей: кашля, чихания, мукоцилиарного клиренса, лизоцима, сурфактанта и др.
Если происходит взаимодействие МБТ с макрофагами, то в этом случае микобактерии распознаются как антигенный материал и фагоцитируются. Макрофаги фиксируют МБТ на клеточной мембране, затем опсонируют их в клетку с образованием фагосомы. Фагосома, сливаясь с лизосомой, образует фаголизосому, в которой происходит разрушение микобактерий с помощью ферментов.
Попадая в макрофаг, микобактерии могут сохранять жизнеспособность и даже размножаться. В результате гибели МБТ, а также в ходе активной жизнедеятельности МБТ внутри макрофага фагоцит разрушается, и микобактерии оказываются вне клеток. Под воздействием ферментов микобактерий, а также ферментов, высвобождающихся при разрушении макрофагов, происходит тканевая альтерация различной степени выраженности. Затем запускаются компоненты воспаления: экссудация, не имеющая признаков специфичности, и пролиферация, особенностью которой является формирование туберкулезной гранулемы. Формирование гранулемы происходит в результате клеточно-опосредованной иммунной реакции - гиперчувствительности замедленного типа. В основе гиперчувствительности замедленного типа лежит специфическая сенсибилизация иммунокомпетентных клеток - T-лимфоцитов (Th1). Сенсибилизированные T-лимфоциты выделяют цитокин (ИЛ-2), который повышает способность макрофагов поглощать микобактерии и переваривать их, а также ускоряет их трансформацию. Активированные макрофаги продуцируют ИЛ-1, которые, в свою очередь, повышают активность CD4+ клеток и усиливают процессы фиброзирования, влияющие на формирование фиброзных остаточных при инволюции туберкулеза. Важное влияние на формирование и течение туберкулезного воспаления имеют ФНО-альфа и ИЛ-6.
1.3 Эпидемиология
Туберкулез является одной из наиболее широко распространенных в мире инфекций. По данным Всемирной организации здравоохранения (ВОЗ) треть населения земного шара инфицировано микобактериями туберкулеза. Ежегодно заболевают туберкулезом около 9 млн. человек, умирают от туберкулеза 1,5 - 2 млн. человек [8, 13].
ВОЗ в 2014 году приняла масштабный план ликвидации туберкулеза как массового инфекционного заболевания к 2035 году и сформулировала четыре основных принципа, выполнение которых необходимо для реализации плана. Для осуществления поставленных задач необходимо ежегодное снижение заболеваемости на 10%, смертности - на 6%. Однако, как отмечено в документах ВОЗ, серьезным препятствием на пути ликвидации туберкулеза являются две проблемы - туберкулез с множественной и широкой устойчивостью МБТ к противотуберкулезным препаратам (МЛУ/ШЛУ ТБ) и туберкулез, сочетанный с ВИЧ-инфекцией [8].
В Российской Федерации с 2009 года отмечается благоприятная динамика основных показателей по туберкулезу: заболеваемость снизилась на 41,5% и в 2017 году составила 48,3 на 100 тысяч населения (2009 - 82,6), смертность уменьшилась на 61,7%, составив в 2017 году 6,4 на 100 тысяч населения (в 2009 году - 16,7). Снижение показателей в различных федеральных округах России происходит неравномерно, однако, вектор развития эпидемического процесса однонаправленный [14].
На основе Плана по ликвидации туберкулеза, принятого ВОЗ, в нашей стране разработана стратегия борьбы с туберкулезом до 2025 года, в которой декларировано "повышение качества и экономической эффективности противотуберкулезных мероприятий на основе современных научно-обоснованных подходов к профилактике, выявлению, диагностике и лечению туберкулеза, в том числе МЛУ туберкулеза и туберкулеза, сочетанного с ВИЧ-инфекцией".
Несмотря на несомненные успехи в борьбе с туберкулезом в России, как и во всем мире, в структуре туберкулезного процесса произошли определенные сдвиги, существенно влияющие на эпидемическую ситуацию. В первую очередь это связано с ежегодным ростом доли пациентов с множественной, в том числе широкой лекарственной устойчивостью возбудителя: с 13,0% среди впервые выявленных пациентов в 2009 году до 27,2% в 2017 году. Известные противотуберкулезной службе контингенты бактериовыделителей ("бациллярное ядро") также существенно пополнились пациентами с МЛУ/ШЛУ возбудителя, которые в 2017 году составили 53,8% от всех бактериовыделителей [14]. Следует учесть, что на этот показатель оказывает существенное влияние повышение объемов и улучшение качества микробиологической и молекулярно-генетической диагностики.
Рост числа больных туберкулезом с МЛУ/ШЛУ возбудителя сопровождается появлением новых серьезных проблем, таких как удлинение сроков лечения, и, как следствие, сложностями формирования приверженности к лечению. Кроме того, нельзя не отметить существенное удорожание лечебного процесса, связанного как с необходимостью формирования новых алгоритмов диагностики, так и с использованием для лечения дорогостоящих медикаментов второго ряда. Кроме того, туберкулез с МЛУ/ШЛУ МБТ создает значительные проблемы при проведении химиопрофилактики и превентивного лечения.
Растет доля пациентов с ВИЧ-ассоциированным туберкулезом: если 2009 году этот показатель среди впервые выявленных пациентов составлял 5,5%, то в 2017 году он вырос в четыре раза, составив 20,9%. В ряде территорий России доля впервые выявленных пациентов с сочетанием туберкулеза и ВИЧ-инфекции достигает 40% [14].
Сочетание туберкулеза и поздних стадий ВИЧ-инфекции изменило патогенез туберкулезного процесса, сдвинув его в сторону альтеративного воспаления с потерей типичных клинико-рентгенологических признаков и развитием генерализованных процессов лимфогенного и гематогенного генеза. Все это сопровождается снижением эффективности лечения, ростом числа умерших, а также усложнением диагностики, вследствие необходимости выполнения инвазивных процедур для верификации диагноза.
Вышеприведенные изменения в структуре контингентов больных туберкулезом отражаются в стагнации показателей эффективности работы противотуберкулезных учреждений. За период 2012 - 2017 гг. показатель клинического излечения активных пациентов с туберкулезом повысился незначительно - с 34,6% до 38,2%, соотношение излеченных к умершим в 2015 году составило 2,76, в 2016 г. - 2,72, 2017 г. - 2,87 [14].
1.4 Кодирование по МКБ-10
Туберкулез органов дыхания, подтвержденный бактериологически и гистологически (A15):
A15.0 - Туберкулез легких, подтвержденный бактериоскопически с наличием или отсутствием роста культуры (http://gipocrat.ru/mkbclass_A15.0.phtml);
A15.1 - Туберкулез легких, подтвержденный только ростом культуры (http://gipocrat.ru/mkbclass_A15.1.phtml);
A15.2 - Туберкулез легких, подтвержденный гистологически (http://gipocrat.ru/mkbclass_A15.2.phtml);
A15.3 - Туберкулез легких, подтвержденный неуточненными методами (http://gipocrat.ru/mkbclass_A15.3.phtml);
A15.4 - Туберкулез внутригрудных лимфатических узлов, подтвержденный бактериологически и гистологически (http://gipocrat.ru/mkbclass_A15.4.phtml);
A15.5 - Туберкулез гортани, трахеи и бронхов, подтвержденный бактериологически и гистологически (http://gipocrat.ru/mkbclass_A15.5.phtml);
A15.6 - Туберкулезный плеврит, подтвержденный бактериологически и гистологически (http://gipocrat.ru/mkbclass_A15.6.phtml);
A15.7 - Первичный туберкулез органов дыхания, подтвержденный бактериологически и гистологически (http://gipocrat.ru/mkbclass_A15.7.phtml);
A15.8 - Туберкулез других органов дыхания, подтвержденный бактериологически и гистологически (http://gipocrat.ru/mkbclass_A15.8.phtml);
A15.9 - Туберкулез органов дыхания неуточненной локализации, подтвержденный бактериологически и гистологически (http://gipocrat.ru/mkbclass_A15.9.phtml);
Туберкулез органов дыхания, не подтвержденный бактериологически или гистологически (A16):
A16.0 - Туберкулез легких при отрицательных результатах бактериологических и гистологических исследований (http://gipocrat.ru/mkbclass_A16.0.phtml);
A16.1 - Туберкулез легких без проведения бактериологического и гистологического исследований (http://gipocrat.ru/mkbclass_A16.1.phtml);
A16.2 - Туберкулез легких без упоминания о бактериологическом или гистологическом подтверждении (http://gipocrat.ru/mkbclass_A16.2.phtml);
A16.3 - Туберкулез внутригрудных лимфатических узлов без упоминания о бактериологическом или гистологическом подтверждении (http://gipocrat.ru/mkbclass_A16.3.phtml);
A16.4 - Туберкулез гортани, трахеи и бронхов без упоминания о бактериологическом или гистологическом подтверждении (http://gipocrat.ru/mkbclass_A16.4.phtml);
A16.5 - Туберкулезный плеврит без упоминания о бактериологическом или гистологическом подтверждении (http://gipocrat.ru/mkbclass_A16.5.phtml);
A16.7 - Первичный туберкулез органов дыхания без упоминания о бактериологическом или гистологическом подтверждении (http://gipocrat.ru/mkbclass_A16.7.phtml);
A16.8 - Туберкулез других органов дыхания без упоминания о бактериологическом или гистологическом подтверждении (http://gipocrat.ru/mkbclass_A16.8.phtml);
A16.9 - Туберкулез органов дыхания неуточненной локализации без упоминания о бактериологическом или гистологическом подтверждении (http://gipocrat.ru/mkbclass_A16.9.phtml).
1.5 Классификация
Во многих странах получила распространение классификация туберкулеза, согласно которой туберкулез делится на легочный и внелегочный, а легочный с указанием наличия или отсутствия бактериовыделения, а иногда, деструктивный и без деструкции легочной ткани.
В основу классификации, используемой в Российской Федерации, положены несколько принципов, характеризующих клинико-рентгенологические и патоморфологические особенности туберкулезного процесса (клинические формы, локализация), его течение (т.е. фазы) и наличие бактериовыделения.
Современная отечественная классификация туберкулеза принята на VII Российском съезде фтизиатров и закреплена приказом Минздрава России от 20 марта 2003 г. N 109: "О совершенствовании противотуберкулезных мероприятий в Российской Федерации". Классификация состоит из четырех основных разделов: клинические формы туберкулеза, характеристика туберкулезного процесса, осложнения туберкулеза, остаточные изменения после излеченного туберкулеза <1>.
--------------------------------
<1> Приказ Минздрава России от N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 2 "Инструкция по применению клинической классификации туберкулеза".
Выделяют следующие клинические формы туберкулеза органов дыхания:
- Первичный туберкулезный комплекс (форма первичного туберкулеза, характеризующаяся развитием воспалительных изменений в легочной ткани, поражением регионарных внутригрудных лимфатических узлов и лимфангитом);
- Туберкулез внутригрудных лимфатических узлов (поражение различных групп лимфатических узлов в результате первичного заражения туберкулезом; различают "малую", инфильтративную и опухолевидную формы);
- Диссеминированный туберкулез легких (различные процессы, развивающиеся в результате распространения микобактерий туберкулеза гематогенным, лимфогенным и смешанными путями; протекает как острый, подострый и хронический);
- Очаговый туберкулез легких (характеризуется наличием фокусных образований до 1,0 см диаметром продуктивного, экссудативного и казеозного-некротического генеза, локализующихся в одном или обоих легких и занимающих 1 - 2 сегмента);
- Инфильтративный туберкулез легких (характеризуется наличием в легких воспалительных фокусов более 1,0 см в диаметре, преимущественно экссудативного характера с казеозным некрозом и наличием или отсутствием деструкции легочной ткани и бронхогенного обсеменения);
- Казеозная пневмония (развитие специфического процесса с преобладанием казеозно-некротического воспаления, локализующегося я в пределах доли и более, для которого характерны тяжелое состояние пациента, выраженная интоксикация, обильное бактериовыделение);
- Туберкулема легких (фокус казеозного некроза более 1,0 см в диаметре, окруженный фиброзной капсулой, различают три патоморфологические варианта: солитарная - казеома, слоистая и конгломератная);
- Кавернозный туберкулез легких (характеризуется наличием сформированной каверны при отсутствии выраженных фиброзных изменений в окружающей каверну легочной ткани);
- Фиброзно-кавернозный туберкулез легких (характеризуется наличием фиброзной каверны, развитием фиброзных изменений и других морфологических изменений в легких (пневмосклероз, эмфизема, бронхоэктазы) и наличием очагов бронхогенного отсева различной давности; течение часто сопровождается осложнениями);
- Цирротический туберкулез легких (форма туберкулеза, в которой доминирует разрастание грубой соединительной ткани в легких и плевре при сохранении в толще цирротических изменений фиброзной каверны);
- Туберкулезный плеврит (в том числе эмпиема) (диагноз устанавливают на основании наличия выпота серозного, серозно-фибринозного, гнойного, реже - геморрагического характера по совокупности клинических и рентгенологических признаков, а характер плеврита - по результатам исследования материала, полученного при пункции плевральной полости или биопсии плевры. Туберкулез плевры представляет собой особую форму экссудативного плеврита - эмпиему, которая развивается при распространенном казеозном поражении плевры, а также в результате перфорации каверны или субплеврально расположенных очагов);
- Туберкулез бронхов, трахеи, верхних дыхательных путей (различают три основные формы туберкулеза бронхов и трахеи: инфильтративную, язвенную и свищевую (лимфобронхиальные, бронхоплевральные свищи); Из их осложнений следует отметить стенозы разной степени, грануляции, бронхолиты);
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких (кониотуберкулез) (все формы туберкулеза легких при одновременном наличии пылевых профессиональных заболеваний: силикоза, асбестоза и др.).
Характеристика туберкулезного процесса включает данные по локализации и фазе процесса, а также наличию или отсутствию МБТ в диагностическом материале, полученном от больного.
Локализация и распространенность: в легких по долям, сегментам, а в других органах по локализации поражения.
Фаза:
а) инфильтрации, распада, обсеменения;
б) рассасывания, уплотнения, рубцевания, обызвествления.
Бактериовыделение:
а) с выделением микобактерий туберкулеза (МБТ+);
б) без выделения микобактерий туберкулеза (МБТ-).
Осложнения туберкулеза: кровохарканье и легочное кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, свищи и др.
Остаточные изменения после излеченного туберкулеза органов дыхания: фиброзные, фиброзно-очаговые, буллезно-дистрофические, кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз.
В последние годы, особенно в связи с появлением ВИЧ-ассоциированного туберкулеза часто диагностируют туберкулез с множественным поражением органов и систем. Он может быть классифицирован как:
- генерализованный туберкулез - диссеминированное поражение легких, печени, селезенки, почек, кишечника, мозговых оболочек и других органов и систем. Клиническая картина характеризуется тяжелым состоянием пациента, выраженными симптомами интоксикации, МБТ в мокроте часто отсутствуют, поэтому необходимо тщательное исследование различных сред и тканей микробиологическими и молекулярно-генетическими методами. Важное значение придается гистологической верификации диагноза. Туберкулезный процесс имеет тенденцию к неблагоприятному течению.
- милиарный туберкулез, как разновидность генерализованного процесса, характеризуется острым течением с быстрой диссеминацией (генерализацией) преимущественно продуктивного характера с поражением различных органов и систем. При рентгенологическом исследовании легких определяется двухсторонняя мелкоочаговая диссеминация по всем полям.
- полиорганный туберкулез - одновременная локализация активного и неактивного процесса в двух и более органах (исключая туберкулезный менингит, который при множественных поражениях является проявлением генерализованного процесса). Клинические проявления зависят от локализаций и распространенности процесса, прогноз в большинстве случаев благоприятный.
2. Диагностика
Критерии установления диагноза
Туберкулез не имеет специфических признаков, его клинические проявления разнообразны, заболевание может поражать различные органы и ткани, иногда локализуясь одновременно в нескольких органах. Основным условием правильной диагностики туберкулеза является комплексное обследование пациента, анализ лабораторных и инструментальных методов исследования.
Диагноз формулируется в следующей последовательности: клиническая форма туберкулеза, локализация, фаза, бактериовыделение (с указанием лекарственной чувствительности МБТ).
Шкала установления диагноза
Степень
Диагноз
Описание
Жалобы
Анамнез
Объективное обследование
Иммунодиагностика
Рентгенологические признаки
Микробиологические и молекулярные исследования
микроскопическое
культуральное
0
отсутствует
+
+
+
-
-
-
-
1
вероятный
+
+
+
+
-
-
-
2
установленный
+
+
+
+
+
-
-
3
верифицированный
+
+
+
+
+
+
+
"+" - наличие признака, "-" - отсутствие признака
Диагноз туберкулеза считается вероятным, если имеются клинические признаки, подозрительные на туберкулез и положительная проба с аллергеном туберкулезным рекомбинантным или другие положительные тесты определения высвобождения гамма-интерферона.
Диагноз туберкулеза считается установленным, если у пациента имеются клинико-рентгенологические признаки заболевания, но отсутствует бактериовыделение и гистологическое подтверждение диагноза.
Диагноз считается верифицированным, если у пациента, наряду с клинико-лабораторными и рентгенологическими признаками туберкулеза, идентифицированы МБТ любым микробиологическим и молекулярно-генетическим методом и/или получены результаты гистологического исследования, указывающие на наличие туберкулезной гранулемы в пораженном органе.
При выявлении МБТ без клинических, рентгенологических и лабораторных признаков заболевания, требуется углубленное обследование с использованием инструментальных методов диагностики. Однократное выделение кислотоустойчивых микроорганизмов методом микроскопии или ДНК микобактерий молекулярно-генетическими методом при отсутствии других признаков заболевания требует динамического наблюдения за пациентом.
Диагноз "туберкулез" подтверждается комиссией врачей противотуберкулезной медицинской организации, которая принимает решение о необходимости диспансерного наблюдения, в том числе госпитализации, наблюдения и лечения, пациента с туберкулезом туберкулезом. О принятом решении пациент информируется письменно в 3-дневный срок.
2.1 Жалобы и анамнез
- У пациентов с подозрением на туберкулез органов дыхания рекомендуется собрать подробные сведения обо всех жалобах [15, 16, 17].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
Комментарии: клинические проявления туберкулеза органов дыхания чаще всего наблюдаются в виде респираторных жалоб и симптомов интоксикации различной степени выраженности
К жалобам (симптомам), подозрительным на туберкулез, относят:
1. Наличие синдрома интоксикации, который чаще представлен следующими симптомами: длительная (более 3-х недель) лихорадка, чаще субфебрильная, нарастающая к вечеру, относительно хорошо переносимая пациентом; общая немотивированная слабость; потливость, преимущественно ночная; снижение массы тела при нормальном аппетите.
2. Респираторная симптоматика: кашель (длительностью более 2 недель) сухой или с небольшим количеством слизистой мокроты без запаха; кровохарканье; боль в грудной клетке; одышка (при распространенных процессах).
Все указанные симптомы могут быть связаны с другими заболеваниями. При наличии этих жалоб необходимо правильно собрать анамнез и выполнить минимум диагностического обследования для исключения туберкулеза.
- При сборе анамнеза рекомендуется в хронологическом порядке собирать информацию о длительности течения, клинических проявлениях заболевания до выявления, методе выявлении заболевания, лечении, а также о возможном контакте с больными туберкулезом и сопутствующих заболеваниях. При длительном течении туберкулеза необходимо обратить внимание на особенности течения заболевания, собрать информацию о бактериовыделении и спектре лекарственной устойчивости (ЛУ) возбудителя, назначенных режимах химиотерапии и полученных результатах лечения [15, 16, 17].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
Комментарии: Туберкулез с МЛУ МБТ не имеет каких-либо клинических особенностей течения заболевания. По данным анамнеза можно предположить наличие МЛУ МБТ у пациента с туберкулезом, для этого необходимо определить отношение пациента к группам риска МЛУ ТБ:
- заболевшие из достоверного контакта с пациентом с МЛУ ТБ;
- пациенты с туберкулезом, ранее получавшие 2 неэффективных курса химиотерапии туберкулеза и более;
- пациенты с рецидивом туберкулеза и другими случаями повторного лечения;
- пациенты с отрицательной клинико-рентгенологической динамикой процесса, а также с сохранением или появлением бактериовыделения на фоне контролируемого лечения по стандартным режимам химиотерапии.
2.2 Физикальное обследование
- для постановки диагноза рекомендуется проведение физикального осмотра пациента [1, 6].
Уровень убедительности рекомендаций D (уровень достоверности доказательства 4)
Комментарии: при физикальном обследовании пациентов с туберкулезом обращает на себя внимание относительно удовлетворительное состояние пациента. Далеко зашедшие случаи заболевания, хроническое течение болезни могут проявляться среднетяжелым или тяжелым состоянием пациента, обусловленным выраженной интоксикацией, легочно-сердечной недостаточностью, кахексия.
При туберкулезе органов дыхания часто отмечается скудность физикальных проявлений поражения легких: нередко перкуторные и аускультативные патологические признаки могут вообще отсутствовать. Актуален постулат врачей начала прошлого века: "при туберкулезе много видно и мало слышно". Однако при казеозной пневмонии, некоторых вариантах диссеминированного туберкулеза, фиброзно-кавернозном туберкулезе определяют обилие физикальных проявлений.
2.3 Лабораторная диагностика
- Пациентам с подозрением на туберкулез рекомендуется проведение как минимум двукратного исследования мокроты с интервалом в 2 - 3 дня или иного диагностического материала (бронхо-альвеолярных смывов, плевральной, синовиальной, асцитической жидкостей и др.) с применением комплекса микробиологических и молекулярно-генетических методов [18].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
Комментарии: Быстрая и качественная этиологическая диагностика туберкулеза является основой диагностических мероприятий при туберкулезе органов дыхания. Приоритетным является подтверждение/исключение наличия микобактерий туберкулезного комплекса (МБТК) в диагностическом материале методами с максимальной доступной чувствительностью и специфичностью. Чтобы минимизировать вероятность расхождения в результатах, полученных разными методами, комплексное исследование должно проводиться из одной пробы диагностического материала.
- Рекомендуется в комплекс лабораторных исследований для выявления МБТ включать микроскопический метод обнаружения микобактерий - не менее двух исследований. Для мониторинга эффективности лечения в интенсивную фазу выполняется одно исследование в месяц, в фазу продолжения - не реже одного раза в два месяца [19 - 21].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
Комментарии: В настоящее время методы микроскопии, обладающие относительно невысокой чувствительностью (не более 50% впервые выявленных больных ТБ легких) и не позволяющие дифференцировать МБТ от нетуберкулезных микобактерий (НТМБ), сохраняют свою актуальность, в виду простоты и дешевизны исследования. Эти методы рекомендуются для использования в общей лечебной сети, т.к. с их помощью выявляют наиболее эпидемически опасных пациентов с ТБ. В противотуберкулезных учреждениях методы микроскопии в обязательном порядке включают во все схемы обследования пациентов в связи с необходимостью определения статуса бактериовыделения. Кроме того, эти методы позволяют оценивать массивность бактериовыделения, а также динамику прекращения бактериовыделения, т.к. микроскопические исследования проводятся на всех этапах диагностики туберкулеза и контроля химиотерапии [22].
- Рекомендуется в комплекс лабораторных исследований для выявления МБТ включать культуральный метод выявления микобактерий с последующей идентификацией МБТ и определением лекарственной чувствительности. Для мониторинга эффективности лечения в интенсивную фазу выполняется одно исследование в месяц, в фазу продолжения - не реже одного раза в два месяца [23 - 25].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1+)
Комментарии: Культуральные методы (посевы на плотных и жидких питательных средах) являются основными фенотипическими методами выявления МБТ, однако их существенным недостатком является получение результатов не раньше 10 - 14 дней от момента постановки. Культуральные методы применяют так же, как и микроскопические на всех этапах диагностики туберкулеза и контроля химиотерапии. Их чувствительность и специфичность превышает на 20 - 30% таковую микроскопических методов. Положительные результаты культуральных методов, так же, как и микроскопических, определяют статус бактериовыделения. Преимуществом культуральных исследований является возможность выделения культуры микобактерий с последующей идентификацией и определением чувствительности МБТ к широкому спектру ПТП.
- Культуральные исследования мокроты или другого диагностического материала рекомендуется проводить преимущественно на жидких питательных средах с автоматической детекцией роста [17, 20, 26, 27, 28].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2++)
Комментарии:. Основным преимуществом культуральных исследований на жидких средах с помощью автоматизированных систем является сокращение сроков диагностики туберкулеза в 2 - 3 раза по сравнению с традиционным методом культивирования на плотных питательных средах. Чувствительность исследований на жидких средах примерно на 10% превышает таковую на плотных питательных средах. Качество исследований обеспечивается высокой эффективностью стандартизованного и сертифицированного по ISO9001 производства реагентов и сред, а также поддержанием стандартных протоколов исследований [29 - 32].
- Приоритетным компонентом комплекса исследования рекомендуется молекулярно-генетический метод выявления МБТ с определением чувствительности как минимум к рифампицину. Исследование выполняется двукратно при отрицательном результате первого исследования, а также при положительном результате и одновременном отсутствии клинико-рентгенологических признаков туберкулезного заболевания [33 - 37].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2++)
Комментарии: Основное преимущество молекулярно-генетических методов (МГМ) в том, что они являются "быстрыми" и высокочувствительными, позволяющими получить результаты в короткие (1 - 2 дня) сроки, в отличие от культуральных исследований (10 - 90 дней), а также имеют высокую чувствительность - 75% (микроскопический метод - 50%). Заключение о наличии МБТ в диагностическом материале делается на основании выявления ДНК МБТ. Положительные результаты молекулярно-генетических методов не определяют статус бактериовыделения, как микроскопические и культуральные методы.
Вывод о лекарственной устойчивости (ЛУ) при использовании МГМ основывается на выявлении мутаций в генах, ассоциированных с ЛУ. Важным достоинством МГМ является быстрое и достоверное выявление у пациентов туберкулеза с МЛУ МБТ, что позволяет разделить потоки пациентов и своевременно включить в режим лечения противотуберкулезные препараты резервного ряда. Использование МГМ для определения ЛУ является первоначальным этапом обследования пациентов и не исключает необходимость применения традиционных культуральных методов исследования ЛЧ МБТ [38 - 43].
- Рекомендуется при выявлении устойчивости МБТ как минимум к рифампицину молекулярно-генетическим методом и наличии культуры МБТ сразу же определять ЛЧ МБТ одновременно к ПТП 1-го и 2-го рядов, чтобы в максимально короткие сроки получить данные к широкому спектру противотуберкулезных препаратов. Дублирование исследований (к одному и тому же препарату разными культуральными методами) не рекомендуется [16, 44].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1+)
Комментарии: Культуральный метод определения лекарственной чувствительности МБТ позволяет определить чувствительность (ЛЧ) к широкому спектру ПТП и назначить индивидуализированную схему лечения в соответствии с полученными результатами. Согласно рекомендациям ВОЗ, для определения ЛЧ МБТ рекомендованы несколько культуральных методов:
- модифицированный метод пропорций на жидкой питательной среде в системе с автоматическим учетом роста МБТ для препаратов 1-го ряда (стрептомицин, изониазид, рифампицин, этамбутол, пиразинамид) и 2-го ряда (офлоксацин, левофлоксацин, #моксифлоксацин, этионамид, протионамид, капреомицин, амикацин, канамицин, аминосалициловая кислота, #линезолид);
- метод пропорций на плотной питательной среде Левенштейна-Йенсена для препаратов 1-го ряда (стрептомицин, изониазид, рифампицин, этамбутол) и препаратов 2-го ряда (офлоксацин, этионамид, протионамид, капреомицин, канамицин, аминосалициловая кислота, циклосерин);
- метод абсолютных концентраций на плотной питательной среде Левенштейна-Йенсена для препаратов 1-го ряда (стрептомицин, изониазид, рифампицин, этамбутол). Для препаратов 2-го ряда метод абсолютных концентраций не валидирован [30, 40, 44].
2.4 Инструментальная диагностика
Рентгенологические методы позволяют установить локализацию туберкулеза, его распространенность и клиническую форму, что важно для лечения [1, 48 - 50]. При отрицательных результатах микробиологических и молекулярно-генетических методов диагностики туберкулеза рентгенологические методы позволяют правильно провести диагностический поиск.
Для лучевой диагностики туберкулеза органов дыхания используется: рентгенография грудной клетки цифровая или аналоговая, спиральная компьютерная томография, ультразвуковое исследование легких и органов средостения.
Общие задачи лучевой диагностики туберкулеза легких на различных этапах обследования и лечения пациента:
- диагностика и дифференциальная диагностика туберкулеза;
- определение клинической формы;
- оценка активности и распространенности процесса;
- мониторинг и контроль результатов лечения.
- Рекомендуется пациенту с подозрением на туберкулез органов дыхания выполнить рентгенографию грудной клетки в двух проекциях [45 - 47].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2++)
- Для мониторинга эффективности лечения рекомендуется выполнять пациенту контрольное рентгенологическое исследование каждые два месяца. [47, 48]
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2++)
Комментарии: Преимущество рентгенографии как метода лучевой диагностики обусловлено небольшой лучевой нагрузкой на пациента и низкой стоимостью исследования. Благодаря аппаратам с цифровой обработкой изображения значительно снизилась доза облучения, повысилось качество изображения, которое может быть подвержено компьютерной обработке и сохранено в электронном формате.
- Пациентам в случае необходимости детализации выявленных изменений по результатам рентгенографии грудной клетки, а также лихорадящим пациентам с ВИЧ-инфекцией и выраженной иммуносупрессией при отсутствии изменений на обзорной рентгенограмме органов грудной клетки рекомендуется выполнить компьютерную томографию органов грудной клетки [49 - 52].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: Компьютерная томография позволяет детализировать локализацию, протяженность, структуру туберкулезного процесса. При этом технология спирального сканирования дает возможность строить трехмерные изображения исследуемых структур, включая скрытые для классической рентгенологии зоны. Имеется возможность с высокой степенью разрешения достоверно определить плотность патологических изменений и избежать эффекта суммации.
- При отрицательных результатах микробиологического и молекулярно-генетического исследований мокроты у пациентов с туберкулезом органов дыхания рекомендуется проведение эндоскопических методов исследования [1, 38].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2-)
Комментарии: Эндоскопические методы позволяют получить визуальную информацию о состоянии обследуемого объекта и взять биопсийный материал для микробиологического, цитологического и гистологического исследований. Наиболее часто используются эндоскопические методы с видеосопровождением (бронхоскопия, торакоскопия, медиастиноскопия). В настоящее время чаще проводится видеобронхоскопия - эндоскопическое исследование бронхов. Во время диагностической бронхоскопии выполняют осмотр трахеи и крупных бронхов (до сегментарных и субсегментарных включительно), различные биопсии (тканевые и жидкостные) из бронхов разного уровня, легочной ткани и лимфатических узлов средостения. Место биопсии устанавливают визуально или по данным компьютерной томографии. Возможно проведение эндосонографии с пункционной биопсией образований средостения, выполняемой с помощью бронхоскопов с ультразвуковым излучением. Наименее сложными и наиболее безопасными видами биопсий являются аспират из бронхов и щеточная (браш-) биопсия, бронхоальвеолярный лаваж. Материал этих биопсийных манипуляций используется для микробиологических и цитологических исследований. Чрезбронхиальная биопсия легкого, в том числе с эндоультразвуковым контролем, и игловые аспирационные биопсии лимфатических узлов, в том числе с эндоультразвуковым контролем, способны заменить хирургические диагностические вмешательства и обеспечивают материал для гистологического исследования.
2.5 Иная диагностика
2.5.1. Иммунодиагностика
- Рекомендуется включение кожной пробы с аллергеном туберкулезным рекомбинантным в стандартном разведении (белок CFP10-ESAT6 0,2 мкг) в комплексное клинико-лабораторное и рентгенологическое обследование пациента как дополнительного метода [53, 54].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2-)
Комментарии: Иммунодиагностика (специфические диагностические тесты с применением аллергена туберкулезного, а также аллергена туберкулезного рекомбинантного и/или IGRA-тестов) проводится с целью выявления сенсибилизации организма (инфицирования) к микобактериям туберкулеза. Другие тесты определения высвобождения гамма-интерферона назначают при отказе от проведения кожных тестов или невозможности их проведения по медицинским показаниям [54].
2.5.2. Дополнительные лабораторные исследования
- Перед началом химиотерапии рекомендуется выполнить следующие исследования [1, 15, 18].
- клинический анализ крови и мочи;
- определение содержания билирубина, АЛТ, АСТ в крови;
- определение содержания глюкозы/сахар в крови;
- определение клиренса креатинина;
- определение уровня тиреотропного гормона перед назначением тиоуреидоиминометилпиридиния перхлората;
- ЭКГ.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- Перед началом химиотерапии перед назначением этамбутола, #линезолида рекомендуется осмотр врачом-офтальмологом и перед назначением аминогликозидов или полипептида осмотр врачом-оториноларинголом и аудиограмма [1].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4-)
Комментарии: одной из сложностей, возникающих в процессе лечения пациентов с туберкулезом химиотерапией, являются неблагоприятные побочные реакции применяемых химиотерапевтических средств. Выполнение Дополнительных исследований позволяет предупредить развитие или уменьшить влияние этих реакций на течение заболевания и исход лечения.
- В процессе лечения рекомендуется выполнять следующие исследования [1, 15, 18].
- клинические анализы крови и мочи в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца;
- определение содержания билирубина, АЛТ, АСТ в крови в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца;
- определение клиренса креатинина ежемесячно;
- определение уровня калия, кальция, магния сыворотки крови ежемесячно;
- определение уровня тиреотропного гормона каждые 6 месяцев (при назначении тиоуреидоиминометилпиридиния перхлората каждые 2 месяца);
- аудиограмма ежемесячно;
- исследование мочевой кислоты ежемесячно;
- ЭКГ (интервал QT) ежемесячно.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: во время химиотерапии, особенно по IV и V режимам для предотвращения развития неблагоприятных побочных реакций проводят клинический, лабораторный и инструментальный мониторинг в зависимости от назначенных лекарственных препаратов.
3. Лечение
3.1. Химиотерапия
Химиотерапия является основным компонентом лечения туберкулеза и заключается в длительном применении комбинации лекарственных препаратов, подавляющих размножение МБТ (бактериостатический эффект) или уничтожающих их в организме пациента (бактерицидный эффект).
Режим химиотерапии - это комбинация противотуберкулезных и антибактериальных лекарственных препаратов, длительность и кратность их приема, сроки и содержание контрольных исследований, а также организационные формы проведения лечения. Режим химиотерапии определяется на основании результатов определения лекарственной чувствительности микобактерий туберкулеза, выделенных из патологического материала, или данными анамнеза при их отсутствии [1, 18, 34, 41, 54, 66, 86, 89].
Химиотерапия проводится в 2 фазы:
1. фаза интенсивной терапии - направлена на ликвидацию клинических проявлений заболевания, максимальное воздействие на популяцию МБТ с целью прекращения бактериовыделения и предотвращения развития лекарственной устойчивости, уменьшение инфильтративных и деструктивных изменений в органах; может быть составляющей частью подготовки к хирургической операции.
2. фаза продолжения лечения - направлена на подавление сохраняющейся микобактериальной популяции, обеспечивает дальнейшее уменьшение воспалительных изменений и инволюцию туберкулезного процесса, а также восстановление функциональных возможностей организма.
Лекарственные препараты, применяемые при химиотерапии туберкулеза, подразделяют на:
1. противотуберкулезные препараты первого ряда (основные, препараты выбора для лечения туберкулеза, вызванного лекарственно чувствительными микобактериями): изониазид, рифампицин, рифабутин, рифапентин, пиразинамид, этамбутол, стрептомицин.
2. противотуберкулезные препараты второго ряда (резервные, препараты выбора для лечения туберкулеза с МЛУ МБТ): канамицин, #амикацин, капреомицин, левофлоксацин, #моксифлоксацин, спарфлоксацин, бедаквилин, протионамид, этионамид, циклосерин, теризидон, аминосалициловая кислота.
3. препараты третьего ряда (другие противотуберкулезные и антибактериальные препараты, рекомендованные для лечения туберкулеза с ШЛУ и пре-ШЛУ МБТ с дополнительной ЛУ к фторхинолонам и в других случаях при невозможности формирования режима химиотерапии МЛУ туберкулеза из пяти эффективных препаратов): #линезолид, #имипенем + циластатин, #меропенем, #амоксициллин + клавулановая кислота, тиоуреидоиминометилпиридиния перхлорат.
- Настоятельно рекомендуется начинать химиотерапию в максимально ранние сроки после установления и верификации диагноза [16, 26, 46, 55].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
- Назначение первого (I) режима химиотерапии (режим химиотерапии туберкулеза с лекарственной чувствительностью МБТ) рекомендуется следующим группам пациентов при наличии бактериовыделения, подтвержденным любым методом (бактериоскопия, посев на жидкие или твердые среды) [54 - 59]:
- пациентам с впервые выявленным туберкулезом с бактериовыделением по методу микроскопии или посева до получения результатов теста лекарственной чувствительности возбудителя;
- при установленной чувствительности МБТ к изониазиду и рифампицину (по данным теста лекарственной чувствительности от начала настоящего курса химиотерапии или данных молекулярно-генетического метода до получения результатов определения лекарственной чувствительности возбудителя культуральным методом на жидких или плотных питательных средах);
- пациентам с рецидивами туберкулеза и другими случаями повторного лечения до получения результатов теста лекарственной чувствительности, если во время предыдущего курса лечения чувствительность МБТ к изониазиду** и/или рифампицину** была сохранена или не определялась.
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1++)
- При установлении лекарственной устойчивости возбудителя, вне зависимости от длительности лечения по I режиму химиотерапии, рекомендуется смена режима химиотерапии в соответствии с результатом определения лекарственной чувствительности возбудителя у пациента с туберкулезом [19, 63].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: при установленной устойчивости возбудителя к изониазиду и сохранении чувствительности к рифампицину - назначают курс лечения по II режиму химиотерапии (см. далее); при установленной устойчивости возбудителя к рифампицину и изониазиду или только к рифампицину, но сохранении лекарственной чувствительности к любому фторхинолону назначают курс лечения по IV режиму химиотерапии (см. далее); при установленной лекарственной устойчивости возбудителя к изониазиду, рифампицину, любому фторхинолону назначают курс лечения по V режиму химиотерапии (см. далее).
Подробное описание режима и дозировки препаратов представлены в разделе 3.1.1 и в приложениях Б и Г.
- Назначение второго (II) режима химиотерапии пациентам с туберкулезом органов дыхания рекомендуется при установленной молекулярно-генетическими (МГМ) и/или культуральными методами устойчивости возбудителя к изониазиду** или к изониазиду** в сочетании с другими противотуберкулезными препаратами, при известной лекарственной чувствительности к рифампицину**, подтвержденной результатами культурального или двукратными результатами МГМ [65, 66].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: При расхождении результатов определения лекарственной чувствительности к рифампицину, полученных разными методами, II режим химиотерапии не назначается, т.к. это может привести к формированию туберкулеза с ШЛУ возбудителя.
Подробное описание режима и дозировки препаратов представлены в разделе 3.1.2 и в приложениях Б и Г.
- Назначение третьего (III) режима химиотерапии рекомендуется следующим группам пациентов при отсутствии бактериовыделения и риска развития МЛУ:
- пациентам с впервые выявленным туберкулезом,
- пациентам с рецидивами туберкулеза и другими случаями повторного лечения до получения данных теста лекарственной чувствительности, если во время предыдущего курса лечения чувствительность МБТ к изониазиду и/или рифампицину была сохранена или не определялась [56, 57, 67].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2++)
Комментарии: Подробное описание режима и дозировки препаратов представлены в разделе 3.1.3 и в приложениях Б и Г.
- Рекомендуется назначение стандартного IV режима химиотерапии пациентам, страдающим туберкулезом органов дыхания с установленной ЛУ возбудителя к рифампицину и изониазиду и чувствительностью к фторхинолонам при неизвестной ЛЧ к другим противотуберкулезным лекарственным препаратам, а также пациентам с риском МЛУ возбудителя [38, 42, 69, 70 - 75].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: Подробное описание режима и дозировки препаратов представлены в разделе 3.1.4 и в приложениях Б и Г. В фазе интенсивной терапии назначают шесть противотуберкулезных и антибактериальных лекарственных препаратов: канамицин или #амикацин или капреомицин, левофлоксацин или #моксифлоксацин или спарфлоксацин, пиразинамид, циклосерин или теризидон, протионамид или этионамид, аминосалициловая кислота. В фазе продолжения терапии назначают четыре препарата с обязательным включением левофлоксацина или #моксифлоксацина или спарфлоксацина, пиразинамида и двух других препаратов второго ряда.
Если в субъекте Российской Федерации у пациентов с туберкулезом ЛУ возбудителя к канамицину в менее 10%, то в фазе интенсивной терапии вместо капреомицина пациентам назначается канамицин или #амикацин. Фторхинолоны (левофлоксацин, спарфлоксацин и #моксифлоксацин) должны назначаться в суточной дозе утром однократно. Минимальная доза левофлоксацина - 0,75 мг [7, 18, 62, 72, 76 - 78].
Пациентами с риском МЛУ туберкулеза считают:
- заболевших из достоверного контакта с пациентом, страдающим МЛУ ТБ (МЛУ ТБ у вероятного источника заражения должно быть документировано);
- пациентов с рецидивом туберкулеза и в других случаях повторного лечения, если ранее у пациента была выявлена ЛУ к одному из основных препаратов - изониазиду или рифампицину;
- пациентов, ранее получавшим два и более неэффективных курса химиотерапии туберкулеза (с сохранением бактериовыделение, отрицательной клинико-рентгенологической динамики процесса);
- пациентов с отрицательной клинико-рентгенологической динамикой процесса после приема 90 суточных доз, а также при сохранении или появлении бактериовыделения после приема 60 суточных доз контролируемого лечения по I, II, III стандартным режимам и без данных ТЛЧ в случае выполнения следующих условий:
- лечение проводилось под строгим контролем;
- отсутствуют другие причины неэффективности лечения: сопутствующие заболевания, побочные реакции на прием противотуберкулезных и других препаратов и др.;
- обеспечена приверженность пациента к лечению. [28, 62]
- Рекомендуется назначение стандартного V режима химиотерапии пациентам, страдающим туберкулезом органов дыхания, без бактериологического подтверждения при подозрении на ШЛУ ТБ, в т.ч. из достоверного тесного контакта с больным туберкулезом с ШЛУ МБТ [40, 74, 84, 87].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: Схема химиотерапии составляется по результатам определения лекарственной чувствительности микобактерий больного туберкулезом с ШЛУ МБТ - источника инфекции. Подробное описание режима и дозировки препаратов представлены в в разделе 3.1.5 и приложениях Б и Г.
- Рекомендуется назначение индивидуализированного V режима пациентам, страдающим туберкулезом органов дыхания, с установленной лекарственной устойчивостью возбудителя к изониазиду** и рифампицину** в сочетании с установленной или предполагаемой устойчивостью к офлоксацину** [74, 84, 87, 89].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: В интенсивной фазе назначают комбинацию антибактериальных и противотуберкулезных лекарственных препаратов в зависимости от результата определения лекарственной чувствительности возбудителя у больного туберкулезом. Подробное описание режима и дозировки препаратов представлены в в разделе 3.1.5 и приложениях Б и Г.
- Рекомендуется лечение пациента по I режиму химиотерапии проводить длительностью не менее 6 месяцев:
- длительность интенсивной фазы - не менее 2 месяцев;
- длительность фазы продолжения лечения - не менее 4 месяцев [54 - 58].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1+)
Комментарии: Прием препаратов как в интенсивную фазу, так и в фазу продолжения должен быть ежедневным, за исключением применения рифапентина 3 раза в неделю.
В интенсивную фазу химиотерапии пациент с впервые выявленным туберкулезом должен принять не менее 60 суточных доз (2 месяца) комбинации из 4 основных препаратов, пациенты из групп "После прерывания курса химиотерапии", "Рецидив туберкулеза" и "Прочие случаи повторного лечения" - не менее 90 (3 месяца).
При отсутствии бактериовыделения, подтвержденного результатами микроскопических исследований, и положительной клинико-рентгенологической динамике после приема 60 или 90 суточных доз, предписанных I режимом, переходят к фазе продолжения химиотерапии, в течение которой пациент с впервые выявленным туберкулезом должен принять не менее 120 доз (4 месяца), пациенты из групп "После прерывания курса химиотерапии", "Рецидив туберкулеза" и "Прочие случаи повторного лечения" - не менее 150 (5 месяцев) [1, 6].
Решением ВК фаза интенсивной терапии по I режиму химиотерапии может быть продлена [28, 62]:
- до приема 90 суточных доз или до получения результатов определения лекарственной чувствительности возбудителя пациентам с впервые выявленным туберкулезом после приема 60 суточных доз;
- до приема 120 и 150 суточных доз в случаях распространенного и осложненного туберкулеза, только при ежемесячном подтверждении чувствительности МБТ к изониазиду и рифампицину пациентам любой группы после приема 90 суточных доз:
- при положительных результатах микроскопических исследований после приема 60 суточных доз;
- при отрицательных результатах микроскопических исследований, но при отсутствии положительной или замедленной клинико-рентгенологической динамике после приема 60 суточных доз.
При отсутствии лечебного эффекта химиотерапии к к 2 - 3 месяцу лечения и сохранении бактериовыделения следует повторить тест на определение лекарственной чувствительности МБТ.
- Перевод пациента на фазу продолжения терапии рекомендуется проводить после контролируемого завершения приема указанных выше доз фазы интенсивной терапии I режима химиотерапии (после приема 60 или 90 суточных доз, предписанных I режимом) при получении не менее двух отрицательных результатов бактериовыделения, подтвержденного результатами микроскопических исследований и положительной клинико-рентгенологической динамике [55, 59].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- Назначение интермиттирующего режима химиотерапии в фазе продолжения лечения I режима химиотерапии не рекомендуется [60].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: Если пациент получает в фазе продолжения рифапентин, то, согласно инструкции, препарат назначается 2 - 3 раза в неделю, однако такое назначение нельзя считать интермиттирующим режимом [61].
- При сохранении или появлении бактериовыделения и (или) отрицательной клинико-рентгенологической динамике туберкулезного процесса рекомендуется повторное определение лекарственной чувствительности возбудителя молекулярно-генетическим и (или) культуральным методом на жидких питательных средах 17, 23, 27, 58].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- Рекомендуется для лечения пациентов по I режиму химиотерапии в фазу интенсивной терапии назначение комбинации из четырех лекарственных препаратов - изониазида**, рифампицина**, пиразинамида**, а также этамбутола** или стрептомицина** [55 - 60].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1+)
Комментарии: Подробное описание режима и дозировки препаратов представлены в приложениях Б и Г. В фазе интенсивной терапии по I режиму химиотерапии назначают комбинацию из 4 препаратов: изониазид, рифампицин, этамбутол или стрептомицин, пиразинамид. В фазе продолжения лечения - как минимум из 2 препаратов: изониазид и рифампицин.
В фазе продолжения терапии назначают:
- изониазид и рифампицин одновременно - впервые выявленным пациентам с ограниченными формами туберкулеза (в пределах двух сегментов без деструкции), положительной рентгенологической динамикой, полученной во время проведения фазы интенсивной терапии.
- изониазид, рифампицин и этамбутол одновременно - впервые выявленным пациентам при распространенных формах туберкулеза и/или замедленной рентгенологической динамике во время проведения фазы интенсивной терапии и пациентам, ранее получавшим лечение, вне зависимости от распространенности процесса. При противопоказаниях к назначению этамбутола последний заменяется на пиразинамид, прием препаратов как в интенсивную фазу, так и в фазу продолжения должен быть ежедневным за исключением применения рифапентина 3 раза в неделю.
- вместо рифампицина в фазу продолжения может быть назначен рифапентин [61].
Другие комбинации препаратов могут быть назначены по решению врачебной комиссии (ВК) в особых ситуациях, при этом длительность лечения может быть увеличена [1, 6, 54].
3.1.2. Второй режим химиотерапии
- Рекомендуется лечение пациента по II режиму химиотерапии проводить длительностью не менее 9 месяцев:
- длительность интенсивной фазы - не менее 3 месяцев,
- фазы продолжения лечения - не менее 6 месяцев [65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: в интенсивную фазу химиотерапии пациент должен принять не менее 90 суточных доз (3 месяца) комбинации из 5 лекарственных препаратов, к которым чувствительность возбудителя сохранена. При отсутствии бактериовыделения, подтвержденного результатами микроскопических исследований, и положительной клинико-рентгенологической динамике после приема 90 суточных доз, предписанных данным режимом, переходят к фазе продолжения химиотерапии, в течение которой пациент должен принять не менее 180 доз (6 месяцев).
- Фазу интенсивной терапии по II режиму химиотерапии рекомендуется продлить до 120 - 150 доз (4 - 5 месяцев) в следующих случаях при условии ежемесячного проведения теста лекарственной чувствительности МГМ:
- при положительных результатах микроскопических исследований;
- без бактериовыделения, подтвержденного микроскопией, но при отсутствии положительной рентгенологической динамики [54].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2-)
Комментарии: длительность лечения пациентов с распространенным процессом может быть увеличена до 12 месяцев по решению ВК.
- Перевод пациента на фазу продолжения терапии рекомендуется проводить после завершения приема указанных выше доз комбинаций лекарственных препаратов фазы интенсивной терапии II режима химиотерапии (по результатам контроля данного приема) и при получении не менее двух отрицательных результатов микроскопии диагностического материала и положительной клинико-рентгенологической динамике [65, 66].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- Рекомендуется для лечения пациентов по II режиму химиотерапии применение в фазу интенсивной терапии комбинации из пяти противотуберкулезных лекарственных препаратов первого и второго ряда на основании индивидуального результата определения лекарственной чувствительности возбудителя у пациента [38, 65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- Рекомендуется в качестве трех основных лекарственных препаратов комбинации лекарственных препаратов при лечении пациентов по II режиму химиотерапии применение рифампицина**, пиразинамида** и этамбутола** [65].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2+)
- Рекомендуется при лечении пациента по II режиму химиотерапии в фазу интенсивной терапии в качестве четвертого лекарственного препарата комбинации лекарственных препаратов применение левофлоксацина** или #моксифлоксацина [66].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2+)
- Рекомендуется в качестве пятого лекарственного препарата комбинации лекарственных препаратов при лечении пациентов по II режиму химиотерапии применение канамицина** или капреомицина [65].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2+)
- Рекомендуется в качестве пятого лекарственного препарата комбинации лекарственных препаратов при лечении пациентов по II режиму химиотерапии применение #амикацина.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- Рекомендуется лечение пациента по III режиму химиотерапии проводить длительностью не менее 6 месяцев:
- длительность интенсивной фазы - не менее 2 месяцев;
- длительность фазы продолжения лечения - не менее 4 месяцев [55, 58].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2++)
Комментарии: В интенсивную фазу химиотерапии пациенты с впервые выявленным туберкулезом должны принять не менее 60 суточных доз (2 месяцев) комбинации из 4 основных препаратов, пациенты из групп "После прерывания курса химиотерапии", "Рецидив туберкулеза" и "Прочие случаи повторного лечения" - не менее 90 (3 месяцев).
В фазе продолжения терапии пациенты с впервые выявленным туберкулезом должны принять не менее 120 доз (4 месяцев), пациенты из групп "После прерывания курса химиотерапии", "Рецидив туберкулеза" и "Прочие случаи повторного лечения" - не менее 150 (5 месяцев).
- Рекомендуется продление фазы интенсивной терапии III режима химиотерапии пациентам с впервые выявленным туберкулезом после приема 60 суточных доз противотуберкулезных препаратов в случае отсутствия к моменту завершения их приема результатов определения лекарственной чувствительности возбудителя до момента их получения [54].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2-)
- Перевод пациента в фазу продолжения терапии рекомендуется проводить после после завершения приема указанных выше доз комбинаций лекарственных препаратов фазы интенсивной терапии III режима химиотерапии (по результатам контроля данного приема) при сохранении отсутствия бактериовыделения, подтвержденного результатами микроскопических исследований и положительной клиникорентгенологической динамике [5, 55].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2-)
- Рекомендуется для лечения пациентов по III режиму химиотерапии в фазу интенсивной терапии применение комбинации из четырех противотуберкулезных лекарственных препаратов - изониазида**, рифампицина**, пиразинамида** и этамбутола** [67].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2++)
Комментарии: Подробное описание режима и дозировки препаратов представлены в приложениях Б и Г. В фазе интенсивной терапии назначают комбинацию из 4 препаратов 1-го ряда: изониазид, рифампицин, пиразинамид и этамбутол. В фазе продолжения терапии - как минимум 2 препарата одновременно: изониазид, рифампицин/рифапентин - для пациентов с впервые выявленным туберкулезом; изониазид, рифампицин, этамбутол - для пациентов из групп "После прерывания курса химиотерапии", "Рецидив туберкулеза" или "Прочие случаи повторного лечения". Подробное описание режима и дозировки препаратов представлены в приложениях Б и Г.
- Рекомендуется лечение пациента по стандартному IV режиму химиотерапии проводить длительностью не менее 20 месяцев:
- интенсивная фаза - не менее 8 месяцев;
- фаза продолжения лечения - не менее 12 месяцев [69, 70 - 73].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
- Рекомендуется назначение индивидуализированного IV режима пациентам, страдающим туберкулезом органов дыхания, с установленной лекарственной устойчивостью возбудителя к изониазиду** и рифампицину** и чувствительностью к офлоксацину** при известных результатах определения лекарственной устойчивости возбудителя к препаратам второго ряда [71, 75, 83].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: В фазе интенсивной терапии назначают комбинацию антибактериальных и противотуберкулезных лекарственных препаратов в зависимости от результата определения лекарственной чувствительности возбудителя у пациента [84].
При назначении индивидуализированного IV режима химиотерапии рекомендуется лечение пациента проводить длительностью не менее 20 месяцев:
- интенсивная фаза - не менее 8 месяцев;
- фаза продолжения лечения - не менее 12 месяцев [38, 71 - 73].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Общая длительность индивидуализированного IV режима может быть удлинена до 24 месяцев по решению ВК [28].
- В интенсивной фазе индивидуализированного IV режима рекомендуется назначение комбинации не менее пяти антибактериальных и противотуберкулезных лекарственных препаратов с сохраненной лекарственной чувствительностью возбудителя в следующей последовательности:
- канамицин** или капреомицин**;
- левофлоксацин** или спарфлоксацин**;
- пиразинамид**;
- бедаквилин**;
- этамбутол**;
- циклосерин** или теризидон**;
- протионамид** или этионамид**.
Если не сформирован режим из вышеуказанных препаратов:
- аминосалициловая кислота**;
- тиоуреидоиминометилпиридиния перхлорат** [70, 71, 75, 82].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: при лекарственной устойчивости возбудителя к #амикацину, канамицину и капреомицину (пре-ШЛУ ТБ), инъекционный препарат должен быть заменен на два других препарата с сохраненной лекарственной чувствительностью в соответствии с алгоритмом.
- Рекомендуется в качестве одного из лекарственных препаратов группы аминогликозидов при лечении пациентов по IV режиму химиотерапии применение #амикацина**.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- Рекомендуется при лечении пациента по IV режиму химиотерапии в качестве одного из лекарственных препаратов группы фторхинолонов применение #моксифлоксацина**.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
При назначении бедаквилина рекомендуется соблюдать следующие правила:
- не допускается добавление к неэффективному режиму химиотерапии (сохранение бактериовыделения, отрицательная клинико-рентгенологическая динамика процесса) или при сохранении чувствительности к двум и менее противотуберкулезным препаратам;
- применяется в течение 6 месяцев, по решению ВК по жизненным показаниям продолжительность лечения может быть увеличена при условии информированного согласия пациента;
- рекомендуется применять с левофлоксацином в дозе 1,0 г (доказанная безопасность их совместного применения) [86 - 88].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: эффективное завершение интенсивной фазы подтверждается получением двух последовательных отрицательных результатов посева с интервалом в один месяц. В фазе продолжения назначается 4 препарата с обязательным включением левофлоксацина** или #моксифлоксацина или спарфлоксацина, пиразинамида и 2 других препаратов второго ряда, к которым сохранена ЛЧ.
Интенсивную фазу следует дополнить применением адъюванта химиотерапии Глутамила-цистеинил-глицин динатрия [79, 80].
- Рекомендуется лечение пациента по V режиму химиотерапии проводить длительностью не менее 20 - 24 месяцев:
- интенсивная фаза - не менее 8 месяцев;
- фаза продолжения лечения - не менее 12 - 16 месяцев [40, 85, 101].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: в интенсивную фазу химиотерапии пациент должен принять не менее 240 суточных доз (8 месяцев) с установленной ШЛУ возбудителя; в фазу продолжения лечения - не менее 310 суточных доз (не менее 12 месяцев). Длительность интенсивной фазы при ШЛУ ТБ - 8 месяцев или более до получения четырех отрицательных результатов посева на жидких и/или плотных средах с интервалом в один месяц.
Одной из наиболее частых причин прерывания лечения, перехода на индивидуализированные режимы и/или отказа пациента от лечения являются неблагоприятные побочные реакции применяемых химиотерапевтических средств. Наиболее часто встречающие побочные реакции и методы их профилактики и устранения представлены в приложении Г.
- В интенсивной фазе терапии рекомендуется назначить шесть препаратов с обязательным назначением левофлоксацина** в дозе 1,0; бедаквилина**, и других препаратов с сохраненной или предполагаемой лекарственной чувствительностью возбудителя.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- Рекомендуется при лечении пациента по V режиму химиотерапии в фазу интенсивной терапии в качестве одного из лекарственных препаратов комбинации #моксифлоксацина.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 2+)
- Рекомендуется при лечении пациента по V режиму химиотерапии в фазу интенсивной терапии в качестве одного из лекарственных препаратов комбинации #линезолида.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- В фазе продолжения терапии пациенту рекомендуется назначать не менее четырех препаратов с обязательным включением в лечение бедаквилина**, левофлоксацина** в дозе 1,0, циклосерина** или теризидона** и других препаратов с сохраненной лекарственной чувствительностью возбудителя [84, 86, 89, 90, 91].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+)
Комментарии: в интенсивной фазе V режим состоит минимум из 6 препаратов:
- бедаквилин [28, 62, 74, 85 - 88];
- линезолид (при повторном назначении препарата необходимо выполнение ТЛЧ, т.к. препарат назначается только при сохраненной ЛЧ) [28, 62, 74, 89 - 93];
при подтвержденной или предполагаемой ЛЧ:
- левофлоксацин 1,0 или моксифлоксацин, [28, 62, 74, 76 - 78, 84, 94];
- капреомицин;
- пиразинамид;
- этамбутол;
- циклосерин или теризидон;
- протионамид или этионамид.
Если не сформирован режим из шести вышеуказанных препаратов:
- аминосалициловая кислота;
- тиоуреидоиминометилпиридиния перхлорат.
- #меропенем/#имипенем+циластатин совместно с #амоксициллином и клавулановой кислотой (из расчета 125 мг кислоты каждые 8 - 12 ч) [62, 92, 95 - 100].
Соблюдение условий при назначении бедаквилина:
- не допускается добавление к неэффективному режиму химиотерапии (сохранение бактериовыделения, отрицательная клинико-рентгенологическая динамика процесса) или при сохранении чувствительности к двум и менее противотуберкулезным препаратам;
- применяется в течение 6 месяцев, по решению ВК по жизненным показаниям продолжительность лечения может быть увеличена при условии информированного согласия пациента;
- желательно применять с левофлоксацином в дозе 1,0 г (доказанная безопасность их совместного применения) [28, 62, 74, 76, 78].
По завершении курса бедаквилина в составе режима химиотерапии левофлоксацин может быть заменен на #моксифлоксацин.
В фазу продолжения применяют 4 - 5 ПТП с включением #моксифлоксацина или левофлоксацина 1,0, #линезолида и других препаратов с сохраненной ЛЧ возбудителя.
- Рекомендуется при лечении пациента по V режиму химиотерапии в фазу продолжения терапии в качестве одного из лекарственных препаратов комбинации #линезолида.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- Рекомендуется при лечении пациента по V режиму химиотерапии в фазу продолжения терапии в качестве одного из лекарственных препаратов комбинации #моксифлоксацин.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
3.2 Хирургическое лечение
Хирургическое лечение является компонентом комплексного лечения туберкулеза. Вопрос о возможности и сроках проведения хирургического вмешательства решается ВК с участием торакального хирурга и фтизиатра до начала химиотерапии и в период химиотерапии [1, 62, 102, 103].
Основные принципы оптимального сочетания химиотерапии и хирургического лечения:
1. При активном туберкулезе органов дыхания химиотерапия перед проведением плановой операции должна продолжаться не менее двух месяцев (в случае туберкулемы - не менее 1 месяца).
2. Режим химиотерапии должен оставаться непрерывным, за исключением одного или двух первых дней раннего послеоперационного периода.
3. В послеоперационном периоде продолжается или возобновляется интенсивная фаза терапии, длительность которой определяется ВК и составляет не менее 6 месяцев - при МЛУ/ШЛУ ТБ.
4. Общая длительность химиотерапии пациента, страдающего туберкулезом, определяется режимом химиотерапии в соответствии с результатом ТЛЧ.
5. При составлении режима химиотерапии пациентов, подвергшихся хирургическому вмешательству, учитываются результаты определения лекарственной чувствительности возбудителя, полученного из операционного материала.
- Всем пациентам с МЛУ/ШЛУ туберкулезом рекомендуется консультация врача-торакального хирурга для решения вопроса о своевременном хирургическом лечении [62, 103].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: При туберкулезе органов дыхания применяются следующие хирургические вмешательства: резекция легких, пневмонэктомия, торакопластика, экстраплевральная пломбировка; операции на каверне (дренирование, кавернотомия, кавернопластика), видеоторакоскопическая санация полости плевры; плеврэктомия, декортикация легкого, торакостомия; операции на бронхах (окклюзия, резекция и пластика, реампутация культи), удаление внутригрудных лимфатических узлов, разрушение плевральных сращений для коррекции искусственного пневмоторакса [1].
3.3 Иное лечение
Управляемый коллапс предполагает создание охранительных условий для пораженного органа или его части в виде уменьшения эластического напряжения легкого и частичном сближении стенок каверны, а также способствует возникновению висцеро-висцеральных рефлексов, приводящих к снижению тонуса эластических и гладкомышечных элементов легкого, что способствует рубцеванию деструкции и абацилированию пациента.
- Рекомендуется выполнение искусственного пневмоторакса (ИП):
- при наличии сформированных каверн без выраженной перикавитарной инфильтрации при инфильтративном, кавернозном и ограниченном диссеминированном туберкулезе легких у пациентов при непереносимости основных химиопрепаратов (ХП), лекарственной устойчивости (ЛУ) МБТ, сопутствующих заболеваниях, ограничивающих проведение адекватной химиотерапии, кровохарканьи.
- при двустороннем инфильтративном, кавернозном, ограниченном диссеминированном и фибрознокавернозном туберкулезе с целью уменьшения остроты и распространенности процесса и подготовки пациента к хирургическому лечению на стороне противоположного легкого (на стороне наименьшего поражения) [1, 54, 104 - 108].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Искусственный пневмоторакс (ИП) - метод лечения туберкулеза легких, заключающийся во введении через иглу воздуха в грудную клетку между париетальным и висцеральным листками плевры. Искусственный пневмоторакс (ИП) назначается по строго определенным показаниям.
Противопоказаниями к ИП являются:
1. Клинические формы:
- казеозная пневмония;
- цирротический туберкулез легких;
- экссудативный и адгезивный плеврит на стороне наложения ИП.
2. При кавернах:
- размерами более 6 см.;
- расположенных в цирротических участках легкого;
- примыкающих к плевре;
- блокированных кавернах (противопоказание временное).
3. Общие противопоказания:
- активный туберкулез бронха на стороне поражения;
- активное воспаление бронхов любой природы;
- стеноз бронха 2 - 3 степени;
- эмфизема легких;
- пневмокониоз;
- дыхательная недостаточность II - III степени;
- бронхообструктивный синдром;
- состояние после оперативного вмешательства на стороне каверны;
- поражение сердечно-сосудистой системы в фазе декомпенсации (ИБС: стенокардия III - IV функционального класса, нарушения сердечного ритма, постинфарктный кардиосклероз, гипертоническая болезнь II - III степени);
- возраст пациента старше 60 лет.
- Рекомендуется наложение пневмоперитонеума при:
- деструктивных процессах в нижних долях легких независимо от клинической формы;
- деструктивных процессах в верхних долях легких при противопоказаниях или невозможности проведения ИП;
- кровохарканьи [1, 54, 104, 105].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: Пневмоперитонеум (ПП) - метод лечения туберкулеза легких, заключающийся во введении через иглу воздуха в брюшную полость. При выполнении ПП введенный в брюшную полость газ вызывает висцеровисцеральный рефлекс, спадение легкого, подъем диафрагмы, усиление реберно-диафрагмального дыхания, повышение лимфотока, улучшение кровообращения, усиление окислительных процессов, артериализацию крови. Противопоказания к ПП:
1. облитерация дренирующего бронха в процессе заживления каверны и образование "блокированной" каверны;
2. милиарный туберкулез;
3. дыхательная недостаточность II - III степени;
4. воспалительные изменения в брюшной полости, грыжи белой линии, паховые, перерастянутый брюшной пресс;
5. активный туберкулез органов малого таза;
6. ИБС, сердечно-сосудистая недостаточность, атеросклероз сосудов;
7. амилоидоз внутренних органов;
8. ранний послеоперационный период на органах брюшной полости.
- Рекомендуется назначение клапанной бронхоблокации у пациентов с деструктивным туберкулезом (в первую очередь, инфильтративном и фиброзно-кавернозном туберкулезе легких) при:
- длительно незакрывающейся деструкции при адекватной химиотерапии;
- состояниях и/или обстоятельствах (непереносимость противотуберкулезных препаратов, МЛУ/ШЛУ МБТ, сопутствующих заболеваниях), обуславливающих невозможность проведения адекватной химиотерапии;
- сопутствующих заболеваниях, повышающих риски неэффективного лечения и/или рецидива туберкулеза [54, 106 - 108].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: Клапанная бронхоблокация (КББ) - метод создания лечебной гиповентиляции в пораженном участке легкого с сохранением дренажной функции бронха путем установки в его просвет эндобронхиального клапана (ЭК) Технология КББ используется как малоинвазивный немедикаментозный метод в лечении деструктивных изменений при туберкулезе легких. Метод основан на создании лечебной гиповентиляции в пораженном участке легкого (локальный коллапс легкого) при сохраненной дренажной функции, что достигается путем установки в просвет дренирующего бронха (сегментарного и крупнее) эндогенного клапана (ЭК). ЭК устроен таким образом, что при интенсивном выдохе и кашле воздух и бронхиальное содержимое выходят через него из блокированного участка легкого, а при вдохе туда не поступает атмосферный воздух, это и приводит к локальному коллапсу легкого иногда вплоть до ателектаза. В Российской Федерации налажено промышленное производство эндобронхиальных клапанов разных размеров.
Режим химиотерапии, на фоне которого применяется клапанная бронхоблокация, должен выбираться согласно приказу Минздрава России N 951 от 2014 г. с соблюдением принципов, изложенных в клинических рекомендациях по диагностике и лечению туберкулеза органов дыхания [54].
Химиотерапия должна предшествовать клапанной бронхоблокации, продолжаться во время нее и после ее завершения (извлечения ЭК). Так как метод КББ влияет только на процессы репарации, наиболее ярко проявляющиеся закрытием полостей распада (каверн), то сроки антибактериального воздействия должны соблюдаться, в соответствии с режимом химиотерапии.
Настоятельно рекомендуется сочетание КББ и лечебного ПП для предупреждения перерастяжения неблокированных участков легкого, для этих целей нежелательно применять ИП из-за высокой вероятности плевральных осложнений. Можно говорить и о том, что клапанная бронхоблокация практически заменила собой лечебный пневмоторакс во фтизиатрии.
- Рекомендуется применение комбинированной коллапсотерапии (ИП+ПП) при:
- двустороннем деструктивном туберкулезе легких с кавернами в верхней и нижней и/или средней долях;
- одностороннем деструктивном туберкулезе легких с кавернами в верхней и нижней и/или средней долях;
- рецидивирующем кровохарканьи или легочное кровотечении [54, 106 - 108].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: Сочетанный коллапс - комбинация ПП и ИП или сочетание КББ, ПП и ИП на противоположном КББ легком.
- Рекомендуется назначение патогенетической терапии для комплексного лечения пациентов и повышения его эффективности за счет применения средств (методов), воздействующих не на возбудителя заболевания (микобактерию туберкулеза), а на состояние различных систем организма пациента. [54, 110].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: Патогенетическая терапия включает немедикаментозные и медикаментозные методы и средства [61, 62, 110 - 127].
Немедикаментозные методы:
- режим;
- лечебное питание;
- воздействие климата и других санаторных факторов;
- коллапсотерапия;
- аэрозольтерапия;
- физиотерапия.
Медикаментозные методы (лекарственная терапия):
- дезинтоксикационные, противовоспалительные и противоаллергические средства
- стимуляторы торпидно протекающего туберкулезного процесса
- антиоксиданты, антигипоксанты и ангиопротекторы
- витамины
- иммуномодуляторы/иммуностимуляторы непрямого действия
- лекарства, ускоряющие репаративные процессы.
Обязательным условием назначения любого метода патогенетической терапии является применение его на фоне проводимой специфической химиотерапии. Выбор средства (метода) патогенетической терапии должен быть обоснованным с учетом механизмов патогенеза туберкулеза, применения диагностических методов для оценки имеющихся соответствующих нарушений, возможного взаимодействия с другими лекарственными средствами (методами), прогноза клинической и фармакоэкономической эффективности. Для выявления и оценки имеющихся нарушений могут применяться клинические, лучевые, функциональные, иммунологические, лабораторные (в т.ч. биохимические), инструментальные, морфологические методы, опрос и тестирование.
- Рекомендуется назначение глутамил-цистеинил-глицин динатрия при лечении пациентов с МЛУ ТБ [79].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: Полученные экспериментальные и клинические данные подтверждают потенцирующее действие глутамил-цистеинил-глицин динатрия на противотуберкулезные лекарственнные препараты основного и резервного рядов [80].
- Рекомендуется назначение гепатопротекторов и других лекарственных средств с целью предотвращения и купирования побочных реакций на противотуберкулезные препараты [1, 42, 54, 62, 71, 89, 93, 100, 128, 129].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: Основные побочные реакции, а также алгоритмы их предупреждения и купирования описаны в приложении Г.
4. Реабилитация
Реабилитация пациентов с туберкулезом начинается с самого начала лечения пациента, т.к. режим и особая диета (стол N 11), будучи методами патогенетического лечения, направлены на восстановление здоровья пациента. С этой точки зрения, к реабилитационным мероприятиям относят также все другие медикаментозные и немедикаментозные компоненты патогенетического лечения, основной задачей которого является восстановление специфической и неспецифической реактивности организма пациента. Если пациенту оказывается психологическая и/или социальная поддержка для формирования приверженности к лечению, то и эти мероприятия можно отнести к разряду реабилитационных.
- Рекомендуется санаторный этап для пациентов с туберкулезом на фазе продолжения основного курса при отсутствии противопоказаний. [130]
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: В приложении 23 "Правила организации деятельности санатория для лечения туберкулеза всех форм" приказа МЗ РФ N 932-н от 15.11.2012 "Об утверждении Порядка оказания медицинской помощи больным туберкулезом" <1>, реабилитация заявлена как одна из основных функций фтизиатрического санатория: "10.... Функциями Санатория являются:
--------------------------------
<1> Приказ Минздрава России N 932-н от 15.11.2012 "Об утверждении Порядка оказания медицинской помощи больным туберкулезом", приложение N 23 "Правила организации деятельности санатория для лечения туберкулеза всех форм".
- восстановление функциональных возможностей и трудоспособности больных туберкулезом;
- проведение профилактических и реабилитационных мероприятий лицам, излеченным от туберкулеза, или лицам, получившим специализированную, в том числе высокотехнологичную, медицинскую помощь...".
Если реабилитационные мероприятия в процессе основного лечения туберкулеза оказались неэффективными, то пациент признается инвалидом. Наибольший пик инвалидности по причине туберкулеза отмечался в 2006 году, когда инвалидность составила 68,2 на 100 тысяч населения; к 2016 году показатель снизился более чем в два раза - 30,9.
Получение инвалидности не следует рассматриваться как этап, на котором можно прекратить реабилитацию больного туберкулезом. Каждый пациент, страдающий туберкулезом, которому была присвоена группа инвалидности, согласно статье 9 Федерального закона "О социальной защите инвалидов в Российской Федерации" от 24.11.1995 N 181-ФЗ <2> должен иметь план реабилитации: "реабилитация инвалидов - система и процесс полного или частичного восстановления способностей инвалидов к бытовой, общественной, профессиональной и иной деятельности... Основные направления реабилитации и абилитации инвалидов включают в себя: медицинскую реабилитацию, реконструктивную хирургию, протезирование и ортезирование, санаторнокурортное лечение...". Невыполнение этого плана, часто включающего хирургическую операцию, является грубым нарушением индивидуальной программы реабилитации.
--------------------------------
<2> Федеральный закон N 181-ФЗ от 24.11.1995 "О социальной защите инвалидов в Российской Федерации".
"Статья 11. Индивидуальная программа реабилитации или абилитации инвалида. Отказ инвалида (или лица, представляющего его интересы) от индивидуальной программы реабилитации или абилитации в целом или от реализации отдельных ее частей освобождает соответствующие органы государственной власти, органы местного самоуправления, а также организации независимо от организационно-правовых форм и форм собственности от ответственности за ее исполнение...".
5. Профилактика
Профилактика туберкулеза в настоящее время складывается из комплекса мероприятий и основывается на требованиях, изложенных в Постановлении Главного санитарного врача от 22.10.2013 г. N 60 "Об утверждении санитарно-эпидемиологических правил СП 3.1.2.3114-13 "Профилактика туберкулеза" <1>.
--------------------------------
<1> Постановление Главного санитарного врача от 22.10.2013 г. N 60 "Об утверждении санитарно-эпидемиологических правил СП 3.1.2.3114-13 "Профилактика туберкулеза".
Различают социальную, санитарную и специфическую профилактику туберкулеза.
К мерам социальной профилактики относят:
- оздоровление условий труда и быта;
- формирование здорового образа жизни;
- нормативная регуляция миграции;
- борьба с алкоголизмом и наркоманией;
- социальная поддержка малоимущих, бездомных, прибывших из мест лишения свободы; <1>
- соблюдение санитарно-гигиенических норм во ФСИН.
Под санитарной профилактикой понимают планомерную организацию и проведение системы санитарно-гигиенических и профилактических мероприятий, направленных на предохранение здоровых людей от заражения и заболевания туберкулезом. К санитарной профилактике относятся меры по ограждению наиболее угрожаемых контингентов населения от больных с заразными формами туберкулеза и ограничение допуска лиц, больных туберкулезом, к работе в некоторых профессиях. В соответствии со специальной инструкцией больные с активными формами туберкулеза не допускаются к работе в родильных домах, лечебно-профилактических, воспитательных, оздоровительных и спортивных учреждениях для детей и подростков, в пищевой, промышленности, школах, на предприятиях общественного питания, в коммунальном хозяйстве и общественном транспорте.
Вторая составляющая санитарной профилактики - социальные, противоэпидемические и лечебно-профилактические мероприятия в очагах туберкулезной инфекции. Основную опасность для окружающих представляют больные активным туберкулезом органов дыхания, выделяющие МБТ; в том числе, наиболее тяжелые из них - пациенты с МЛУ/ШЛУ ТБ.
Согласно приложению N 12 к приказу Минздрава России от 21.03.2003 N 109 "Рекомендации по противоэпидемическим мероприятиям в очагах туберкулеза" в зависимости от риска возникновения новых заболеваний очаги подразделяют на 5 групп: очаги с наибольшим риском заражения туберкулезом, с меньшим риском, минимальным и потенциальным риском, а также очаги зоонозного туберкулеза <2>.
--------------------------------
<2> Приказ Минздрава России от N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 12 "Рекомендации по противоэпидемическим мероприятиям в очагах туберкулеза".
Появление пациентов с МЛУ/ШЛУ ТБ и ТБ+ВИЧ сформировало новые типы очагов; по новым Санитарным правилам ВИЧ-инфицированные лица, контактирующие с больными туберкулезом, должны быть удалены из очага туберкулезной инфекции.
Третьей составляющей санитарной профилактики является санитарно-просветительная работа среди населения. В первую очередь, самому пациенту необходимо привить необходимые гигиенические навыки, от которых во многом будет зависеть здоровье окружающих его людей. Санитарное просвещение лиц, контактных с пациентами-бактериовыделителями, особенно среди пациентов с ВИЧ-инфекцией, должно быть направлено на разъяснение необходимости регулярного обследования в диспансере, важности длительного и систематического проведения мероприятий в очаге туберкулеза.
Под специфической профилактикой понимают вакцинацию и ревакцинацию БЦЖ и химиопрофилактику. Проведение вакцинации и ревакцинации осуществляется согласно Национальному календарю прививок <3>.
--------------------------------
<3> Приказ Минздрава России от 21.03.2014 г. N 125н "Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям".
- Химиопрофилактику рекомендуется проводить лицам с повышенным риском заболевания туберкулезом: лицам, находящимся в контакте с больными туберкулезом, пациентами с ВИЧ-инфекцией с уровнем CD4 клеток менее 100 клеток/мкл [131 - 135].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
В настоящее время диспансерное наблюдение пациентов с туберкулезом осуществляется в соответствии с приложением 7 приказа Минздрава России N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации" <4>.
--------------------------------
<4> Приказ Минздрава России N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 7 "Инструкция по организации диспансерного наблюдения и учету контингентов противотуберкулезных учреждений".
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1. Организация медицинской помощи пациентам с туберкулезом
Медицинская помощь оказывается пациенту с туберкулезом органов дыхания согласно приказу Минздрава России N 932н от 15.11.2012 г. "Об утверждении Порядка оказания медицинской помощи больным туберкулезом" <1>.
--------------------------------
<1> Приказ Минздрава России N 932н от 15.11.2012 г. "Об утверждении Порядка оказания медицинской помощи больным туберкулезом".
При выявлении у пациента туберкулеза, он ставится на учет в противотуберкулезной организации, и решением ВК определяется место лечения пациента. Лечение пациента с диагнозом "туберкулез" может осуществляться:
- в круглосуточном противотуберкулезном стационаре;
- в дневном стационаре;
- в туберкулезном санатории;
- амбулаторно.
Показанием для госпитализации пациента с туберкулезом в круглосуточный стационар являются:
1. выявление бактериовыделения, определяемого любым микробиологическим методом, независимо от наличия или отсутствия других, ниже приведенных показаний. Исключением может стать только пациент, выделяющий МБТ, категорически в письменной форме отказывающийся от госпитализации, но к такому пациенту применима статья 10 77-ФЗ <2>;
--------------------------------
<2> Федеральный закон 77-ФЗ от 8.06.2001 г. "О предупреждении распространения туберкулеза в Российской Федерации".
2. наличие осложнений туберкулеза (легочно-сердечная недостаточность, легочное кровохарканье и кровотечение, свищи в бронхах, спонтанный пневмоторакс и др.) независимо от бактериовыделения;
3. среднетяжелое и тяжелое течение туберкулеза независимо от бактериовыделения;
4. появление среднетяжелых, тяжелых неустранимых побочных реакций на противотуберкулезные препараты при амбулаторном лечении независимо от бактериовыделения;
5. наличие сопутствующих заболеваний среднетяжелого или тяжелого течения;
6. наличие одного и более отягощающих эпидемических факторов (проживание в коммунальной квартире, общежитии, в квартире с детьми 0 - 17 лет, беременными и др.)
7. наличие отягощающих социальных факторов, снижающих приверженность пациента к лечению;
8. отсутствие приверженности к лечению на амбулаторном этапе лечения, зафиксированное врачебной комиссией
9. сочетание медицинских, эпидемических и социальных показаний к госпитализации.
Пациент, получающий основной курс лечения в условиях круглосуточного стационара должен находиться там, как минимум, до окончания интенсивной фазы лечения. При эффективном завершении интенсивной фазы лечения решением ВК определяется организационная форма его лечения на фазе продолжения.
Продление стационарного этапа лечения и сроки продления определяются решением врачебной комиссии с учетом медицинских, социальных и эпидемических факторов.
При отсутствии медицинских, эпидемических и социальных причин для продолжения лечения в условиях круглосуточного стационара пациент продолжает лечение в условиях:
- дневного стационара;
- туберкулезного санатория;
- амбулаторно.
В условиях дневного стационара получают полный курс лечения пациенты с туберкулезом органов дыхания без распада и бактериовыделения. Однако для таких пациентов имеются определенные ограничения лечения в дневном стационаре:
- пациенты должны находиться в удовлетворительном состоянии, заболевание должно протекать бессимптомно или малосимптомно;
- должны отсутствовать осложнения туберкулеза;
- сопутствующие заболевания должны быть в легкой форме или отсутствовать;
- побочные реакции на противотуберкулезные препараты должны отсутствовать или быть в легкой, быстро устранимой форме;
- пациенты не должны иметь отягощающих эпидемических факторов (очаги III степени эпидемической отягощенности очагов туберкулезной инфекции согласно приложению N 12 приказа Минздрава России N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации");
- пациенты не должны иметь отягощающих социальных факторов, должны быть сформирована приверженность к лечению.
Кроме того, в условиях дневного стационара могут получать лечение все пациенты, успешно завершившие интенсивную фазу лечения, если, по решению врачебной комиссии, у них не выявлено медицинских, социальных и/или эпидемических показаний для дальнейшего стационарного лечения. Такие пациенты получают контролируемое лечение на фазе продолжения в условиях дневного стационара на весь срок фазы или частично, чередуя с санаторным этапом.
Больные туберкулезом, успешно завершившие интенсивную фазу химиотерапии, могут продолжить лечение в условиях туберкулезного санатория. <3>.
--------------------------------
<3> Приказ МЗ РФ N 932н от 15.11.2012 г. "Об утверждении Порядка оказания медицинской помощи больным туберкулезом", приложение 23 "Правила организации деятельности санатория для лечения туберкулеза всех форм".
В исключительных случаях, когда пациент категорически отказывается от госпитализации или посещения дневного стационара ввиду эпидемической опасности туберкулезной инфекции ему организуют лечение в режиме стационара на дому, при котором пациента ежедневно посещает медицинский работник для осуществления контролируемого лечения.
Амбулаторное лечение выполняется в противотуберкулезных диспансерах, не имеющих дневного стационара; при этом соблюдаются выше приведенные показания для лечения в дневных стационарах. В большинстве случаев амбулаторное лечение пациентов с туберкулезом - это долечивание (часто - после санаторного этапа) на фазе продолжения основного курса химиотерапии.
После окончания основного курса лечения пациент с туберкулезом продолжает наблюдаться в противотуберкулезном диспансере по соответствующей группе диспансерного учета с систематическим обследованием. По истечению срока наблюдения и при исчезновении всех клинико-рентгенологических и микробиологических признаков активного туберкулеза, подтвержденных систематическим обследованием пациента, он считается клинически излеченным и переводится в III группу диспансерного учета для дальнейшего диспансерного наблюдения и реабилитации.
Критерии оценки качества медицинской помощи
N п/п
Критерия качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
1.
Этап постановки диагноза
2.
Выполнен объем сбора жалоб и анамнеза
A
1++
3.
Выполнен объем физикального обследования
D
4
4.
Выполнен анализ крови: общий с подсчетом лейкоцитарной формулы, биохимический анализ крови, общий анализ мочи
D
2-
5.
Выполнено микроскопическое исследование мокроты или другого диагностического материала (бронхоальвеолярной лаважной жидкости, промывных вод бронхов, плевральной жидкости, биоптата бронхо-легочной ткани) на МБТ до начала курса химиотерапии
A
1++
6.
Выполнено культуральное исследование мокроты или другого диагностического материала (бронхоальвеолярной лаважной жидкости, промывных вод бронхов, плевральной жидкости, биоптата бронхо-легочной ткани), собранного до начала курса химиотерапии, на жидких питательных средах на МБТ с идентификацией возбудителя и определением чувствительности возбудителя к противотуберкулезным лекарственным препаратам первого и второго ряда
B
2++
7.
Выполнено определение ДНК Mycobacterium tuberculosis в мокроте или другом диагностическом материале (бронхоальвеолярной лаважной жидкости, промывных водах бронхов, плевральной жидкости, биоптате бронхо-легочной ткани) методом полимеразной цепной реакции с идентификацией возбудителя и определение мутации, ассоциированной с лекарственной устойчивостью как минимум к рифампицину до начала курса химиотерапии
B
2++
8.
Выполнено рентгенологическое исследование органов грудной клетки
B
2++
9.
Проведена проба с аллергеном туберкулезным рекомбинантным
D
2-
10.
Выполнена фибробронхоскопия при отрицательных результатах микробиологического и молекулярно-генетического исследований мокроты у пациентов с туберкулезом органов дыхания
D
2-
11.
Этап противотуберкулезного лечения
12.
Проведена химиотерапия по режиму 1 (при лекарственной чувствительности возбудителя)
A
1++
13.
Проведена химиотерапия по режиму 2 (при монорезистентности к изониазиду или полирезистентности)
C
2+
14.
Проведена химиотерапия по режиму 3 (при предполагаемой лекарственной чувствительности возбудителя)
B
2++
15.
Проведена химиотерапия по режиму 4 (при установленной или предполагаемой множественной лекарственной устойчивости микобактерий и чувствительности к лекарственным препаратам группы фторхинолонов)
C
2+
16.
Проведена химиотерапия по режиму 5 (при установленной или предполагаемой множественной лекарственной устойчивости микобактерий и резистентности к лекарственным препаратам группы фторхинолонов)
C
2+
17.
Выполнено назначение консультаций специалистов: врача-офтальмолога (при назначении этамбутола), врача-оториноларинголога (при назначении аминогликозидов)
D
3
18.
Выполнено повторное микроскопическое исследование мокроты на МБТ не реже 1 раза в месяц в интенсивной фазе лечения и не реже 1 раза в 2 месяца в фазе продолжения лечения
A
1++
19.
Выполнено повторное культуральное исследование мокроты на плотных или жидких питательных средах на МБТ не реже 1 раза в месяц в интенсивной фазе лечения и не реже 1 раза в 2 месяца в фазе продолжения лечения
A
1+
20.
Выполнено контрольное рентгенологическое исследование каждые 2 месяца основного курса химиотерапии
B
2++
21.
Выполнен общий анализ крови с подсчетом лейкоцитарной формулы, биохимический анализ крови (общий билирубин, аспартатаминотрансфераза, аланинамино-трансфераза, глюкоза, креатинин), общий анализ мочи 1 раз в месяц
D
2-
22.
Выполнен мониторинг и коррекция побочных реакций на противотуберкулезные препараты
D
2-
23.
Выполнена консультация фтизиохирурга после 6 месяцев химиотерапии больных с деструктивными формами туберкулеза, а также с МЛУ/ШЛУ туберкулезом
D
3
Список литературы
1. Фтизиатрия. Национальное руководство/под ред. М.И. Перельмана. - М. ГЭОТАР-Медна, 2007. - 512 с.
2. Susceptibility testing of Mycobacteria, Nocardia, and other aerobic Actinomycetes; approved standard. NCCLS document M-24A. Clinical and Laboratory Standards Institute, Wayne, PA, Vol. 26, N 23, 2007.
3. Bifani PJ, Mathema B, Kurepina NE, Kreiswirth BN Global dissemination of the Mycobacterium tuberculosis W-Beijing family strains. Trends Microbiol. 2002; 10: 45 - 52 10.1016/S0966-842X(01)02277-6.
4. Munro SA et al. Patient adherence to tuberculosis treatment: a systematic review of the Beijing strain family in Russia. Journal of the American Medical Association, 2005. 293: 2726 - 2731.
5. Vyazovaya A., Mokrousov I., Zhuravlev V., Solovieva N., Otten T., Vishnevsky B., Narvskaya O. Dominance of the Beijing genotype among XDR Mycobacterium tuberculosis strains in Russia/International Journal of Mycobacteriology, v. 4, (2015), p. 84 - 85.
6. World Health Organization. Tuberculosis handbook. Geneva: WHO, 1998.
7. WHO/IUATLD Antituberculosis drug resistance in the world. Report No 3. The WHO/IUATLD global project on antituberculosis drug resistance surveillance. Geneva: WHO, 2004.
8. The end TB strategy: global strategy and targets for tuberculosis prevention, care and control after 2015. Geneva, World Health Organization, 2014 (http://www.who.int/tb/post2015_TBstrategy.pdf?ua=1, accessed 5 March 2015).
9. NIAID Tuberculosis Working Group. NIAID research agenda. Multidrug-resistant and extensively drug-resistant tuberculosis. 2007. URL: http://www3.niaid.nih.gov/topics/tuberculosis/Research/PDF/MDRXDRTBresearchAgenda06-06-07.pdf.
10. World Health Organization. Guidelines for surveillance of drug resistance in tuberculosis. - 5th ed. Geneva: WHO, 2015.
11. World Health Organization. Extensively drug-resistant tuberculosis (XDR-TB): recommendations for prevention and control. Wkly Epidemiol Rec 2006; No 81 (45): 430 - 432.
12. Sotgiu G., Ferrara G., Matteelli A. et al. Epidemiology and clinical management of XDR-TB: A systematic review by TBNET. Eur Respir J 2009; No 33 (4): 871 - 881.
13. World Health Organization. Global tuberculosis control. 2012: report. Geneve: WHO, 2012.
14. ЦНИИОИЗ/Центр мониторинга по туберкулеза/Аналитические обзоры/Ситуация по туберкулезу в 2017 года http://mednet.ru/images/stories/files/CMT/2017tb.pdf.
15. Sreeramareddy CT, Qin ZZ, Satyanarayana S, Subbaraman R, Pai M. Delays in diagnosis and treatment of pulmonary tuberculosis in India: a systematic review. Int J Tuberc Lung Dis. 2014; 18(3): 255 - 66.
16. Storla DG, Yimer S, Bjune GA. A systematic review of delay in the diagnosis and treatment of tuberculosis. BMC Public Health. 2008; 8: 15.
17. Subbaraman R, Nathavitharana RR, Satyanarayana S, Pai M, Thomas BE, Chadha VK, Rade K, Swaminathan S, Mayer KH. The Tuberculosis Cascade of Care in India"s Public Sector: A Systematic Review and Meta-analysis. PloS Med. 2016 Oct 25; 13(10): e1002149. doi: 10.1371/journal.pmed.1002149.
18. Rusen ID et al. Cochrane systematic review of directly observed therapy for treating tuberculosis: good analysis of the wrong outcome. International Journal of Tuberculosis and Lung Disease, 2007, 11: 120 - 121.
19. Kunkel A, Abel Zur Wiesch P, Nathavitharana RR, Marx FM, Jenkins HE, Cohen T. Smear positivity in paediatric and adult tuberculosis: systematic review and meta-analysis. BMC Infect Dis. 2016 Jun 13; 16: 282. doi: 10.1186/s12879-016-1617-9.
20. Ho J, Marks GB, Fox GJ. The impact of sputum quality on tuberculosis diagnosis: a systematic review. Int J Tuberc Lung Dis. 2015 May; 19(5): 537 - 44. doi: 10.5588/ijtld.14.0798.
21. Davis JL, Cattamanchi A, Cuevas LE et al. Diagnostic accuracy of same-day microscopy versus standard microscopy for pulmonary tuberculosis: a systematic review and meta-analysis. Lancet Infectious Diseases, 2013, 13: 147 - 154.
22. IUATLD. Sputum examination for tuberculosis by direct microscopy in low income Countries: technical guide. 5. Paris: IUATLD; 2000.
23. Lu C, Liu Q, Sarma A, Fitzpatrick C, Falzon D, Mitnick CD. A systematic review of reported cost for smear and culture tests during multidrug-resistant tuberculosis treatment. PLoS One. 2013; 8(2):e56074. doi: 10.1371/journal.pone.0056074.
24. Bonnett LJ, Davies GR Quality of outcome reporting in phase II studies in pulmonary tuberculosis. Trials. 2015 Nov 14; 16: 518. doi: 10.1186/s13063-015-1050-1.
25. Hepple P, Ford N, Mc Nerney R Microscopy compared to culture for the diagnosis of tuberculosis in induced sputum samples: a systematic review. Int J Tuberc Lung Dis. 2012 May; 16(5): 579 - 88. doi: 10.5588/ijtld.11.0617.
26. Migliori G.B., Zellweger J.P., Abubakar I. et al. European Union standards for tuberculosis care. Eur Respir J 2012; No 39 (4): 807 - 819. URL: http://dx.doi.org/10.1183/09031936.00203811.
27. Bauer M, Leavens A, Schwartzman K. A systematic review and meta-analysis of the impact of tuberculosis on health-related quality of life. Quality of Life Research 2013; 22(8): 2213 - 2235.
28. Bemer P., Palicova F., Rusch-Gerdes S. et al. Multicenter evaluation of fully automated BACTEC mycobacteria growth indicator tube 960 system for susceptibility testing of mycobacterium tuberculosis. J Clin Microbiol 2002; No 40 (1): 150 - 154.
29. Lin S. Y., Desmond E., Bonato D. et al. Multicenter evaluation of Bactec MGIT 960 system for second-line drug susceptibility testing of mycobacterium tuberculosis complex. J Clin Microbiol 2009; No 47 (11): 3630 - 3634.
30. Pfyffer G. E., Bonato D.A.. Ebrahimzadeh A. et al. Multicenter laboratory validation of susceptibility testing of mycobacterium tuberculosis against classical second-line and newer antimicrobial drugs by using the radiometric BACTEC 460 technique and the proportion method with solid media. J Clin Microbiol 1999; No 37 (10): 3179 - 3186.
31. Rusch-Gerdes S., Pfyffer G.E., Casal M. et al. Multicenter laboratory validation of the BACTEC MGIT 960 technique for testing susceptibilities of mycobacterium tuberculosis to classical second-line drugs and newer antimicrobials. J Clin Microbiol 2006; No 44 (3): 688 - 692.
32. Siddiqi S. H.,  MGIT procedure manual. For BACTEC MGIT 960 TB system (Also applicable for Manual MGIT). Mycobacteria growth indicator tube (MGIT) culture and drug susceptibility demonstration projects. Foundation for innovative new diagnostics, 2006.
MGIT procedure manual. For BACTEC MGIT 960 TB system (Also applicable for Manual MGIT). Mycobacteria growth indicator tube (MGIT) culture and drug susceptibility demonstration projects. Foundation for innovative new diagnostics, 2006.
33. Denkinger CM, Schumacher SG, Boehme CC et al. Xpert MTB/RIF assay for the diagnosis of extrapulmonary tuberculosis: a systematic review and meta-analysis. European Respiratory Journal, 2014, doi: 10.1183/09031936.00007814.
34. Ling DI, Zwerling AA, Pai M. GenoType MTBDR assays for the diagnosis of multidrug-resistant tuberculosis: a meta-analysis. European Respiratory Journal, 2008, 32: 1165 - 1174.
35. Van Rie A, Page-Shipp L, Scott L, Sanne I, Stevens W. Xpert(R) MTB/RIF for point-of-care diagnosis of TB in high-HIV burden, resource-limited countries: hype or hope? Expert Review of Molecular Diagnostics 2010. Oct; 10(7): 937 - 46.
36. Morgan M, Kalantri S, Flores L, Pai M. A commercial line probe assay for the rapid detection of rifampicin resistance in Mycobacterium tuberculosis: a systematic review and meta-analysis. BMC Infectious Diseases 2005; 5: 62 - 70.
37. Boehme C.C., Nicol M.P., Nabeta P. et al. Feasibility, diagnostic accuracy, and effectiveness of decentralised use of the xpert MTB/RIF test for diagnosis of tuberculosis and multidrug resistance: a multicentre implementation study. Lancet 2011; No 377 (9776): 1495 - 1505.
38. Lange C., Abubakar I., Alffenaar J.W. et al. Management of patients with multidrug-resistant/extensively drug-resistant tuberculosis in Europe: a TBNET consensus statement. Eur Respir J 2014; No 44 (1): 23 - 63.
39. Rapid diagnostics of tuberculosis and its resistances. Nehren: Germany: Hain lifescience GmbH, 2015. http://www .hain-lifescience.de/uploadfiles/file/produkte/mikrobiologie/mykobakterien/tb_eng.pdf.
40. Hillery N., Groessl E.J., Trollip A. et al. The global consortium for drug-resistant tuberculosis diagnostics (GCDD): design of a multi-site, head-to-head study of three rapid tests to detect extensively drug-resistant tuberculosis. Trials 2014; No 15: 434 - 434.
41. Lienhardt C et al. New drugs and new regimens for the treatment of tuberculosis: review of the drug development pipeline and implications for national programmes. Current Opinion in Pulmonary Medicine, 2010, 16(3): 186 - 193.
42. Falzon D., Jaramillo E.,  et al. WHO guidelines for the programmatic management of drug-resistant tuberculosis: 2011 update. Eur Respir J 2011; No 38 (3): 516 - 528.
et al. WHO guidelines for the programmatic management of drug-resistant tuberculosis: 2011 update. Eur Respir J 2011; No 38 (3): 516 - 528.
43. Hopewell PC, Pai M, Maher D, Uplekar M, Raviglione MC. 2006. International standards for tuberculosis care. Lancet Infect. Dis. 6: 710 - 725.
44. Wikman-Jorgensen P, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Wikman-Jorgensen%20P%5BAuthor%5D&cauthor=true&cauthor_uid=25186265)Llenas-Garcia J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Llenas-Garc%C3%ADa%20J%5BAuthor%5D&cauthor=true&cauthor_uid=25186265)Hobbins M, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Hobbins%20M%5BAuthor%5D&cauthor=true&cauthor_uid=25186265)Ehmer J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Ehmer%20J%5BAuthor%5D&cauthor=true&cauthor_uid=25186265)Abellana R, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Abellana%20R%5BAuthor%5D&cauthor-true&cauthor_uid=25186265)Goncalves AO, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Gon%C3%A7alves%20AO%5BAuthor%5D&cauthor=true&cauthor_uid=25186265) TM, (https://www.ncbi.nlm.nih.gov/pubmed/?term=P%C3%A9rez-Porcina%20TM%5BAithor%5D&cauthor=true&cauthor_uid=25186265)Ascaso C. Microscopic observation drig sisceptibility assay for the diagnosis of TB and MDR-TB in HIV-infected patients: a systematic review and meta-analysis. E (https://www.ncbi.nlm.nih.gov/pi bmed/?term=Ascaso%20C%5BAuthor%5D&cauthor=true&cauthor_uid=25186265)ur Respir J. 2014 Oct; 44(4): 973 - 84. doi: 10.1183/09031936.00079614. (https://www.ncbi.nlm.nih.gov/pubmed/25186265).
TM, (https://www.ncbi.nlm.nih.gov/pubmed/?term=P%C3%A9rez-Porcina%20TM%5BAithor%5D&cauthor=true&cauthor_uid=25186265)Ascaso C. Microscopic observation drig sisceptibility assay for the diagnosis of TB and MDR-TB in HIV-infected patients: a systematic review and meta-analysis. E (https://www.ncbi.nlm.nih.gov/pi bmed/?term=Ascaso%20C%5BAuthor%5D&cauthor=true&cauthor_uid=25186265)ur Respir J. 2014 Oct; 44(4): 973 - 84. doi: 10.1183/09031936.00079614. (https://www.ncbi.nlm.nih.gov/pubmed/25186265).
45. A systematic review of the sensitivity and specificity of symptom-and chest-radiography screening for active pulmonary tubercilosis in HIV-negative persons and persons with unknown HIV status. Geneva, World Health Organization, 2013 (https://www.ncbi.nlm.nih.gov/pubmed/25 186265).
46. Curtis J. Impact of x-ray screening programmes for active tuberculosis in homeless populations: asystematic review of original studies. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Curtis%20J%5BAuthor%5D&cauthor=true&cauthor_uid=25717042)J Public Health (Oxf). 2016 Mar; 38(1): 106 - 14. doi: 10.1093/pubmed/fdv014. (https://www.ncbi.nlm.nih.gov/pubmed/25717042).
47. Piccazzo R1, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Piccazzo%20R%5BAuthor%5D&cauthor=true&cauthor_uid=24788998)Paparo F, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Paparo%20F%5BAuthor%5D&cauthor=true&cauthor_uid=24788998)Garlaschi G. Diagnostic accuracy of chest radiography for the diagnosis of tuberculosis (TB) and its role in the detection of latent TB infection: a systematic review. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Garlaschi%20G%5BAuthor%5D&cauthor=true&cauthor_uid=24788998)J Rheumatol Suppl. 2014 May; 91: 32 - 40. doi: 10.3899/jrheum.140100. (https://www.ncbi.nlm.nih.gov/pubmed/24788998).
48. Kienzl-Palma D, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Kienzl-Palma%20D%5BAuthor%5D&cauthor=true&cauthor_uid=27638823)Prosch H. Thoracic manifestation of tuberculosis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Prosch%20H%5BAuthor%5D&cauthor=true&cauthor_uid=27638823)Radiologe, 2016 Oct; 56(10): 866 - 873 (https://www.ncbi.nlm.nih.gov/pubmed/27638823)
49. Alkabab YM, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Alkabab%20YM%5BAuthor%5D&cauthor=true&cauthor_uid=29379307)Enani MA, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Enani%20MA%5BAuthor%5D&cauthor=true&cauthor_uid=29379307)Indarkiri NY, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Indarkiri%20NY%5BAuthor%5D&cauthor=true&cauthor_uid=29379307)Heysell SK. Performance of computed tomography versus chest radiography in patients with pulmonary tuberculosis with and without diabetes at a tertiary hospital in Riyadh, Saudi Arabia. I (https://www.ncbi.nlm.nih.gov/pubmed/? term=Heysell%20SK%5BAuthor%5D&cauthor=true&cauthor_uid=29379307)nfect Drug Resist. 2018, 3; 11: 37 - 43. doi: 10.2147/IDR.S151844. (https://www.ncbi.nlm.nih.gov/pubmed/29379307).
50. Bauer CM, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Bauer%20CM%5BAuthor%5D&cauthor=true&cauthor_uid=27187878) A,(https://www.ncbi.nlm.nih.gov/pubmed/?term=Schm%C3%A4hl%20A%5BAuthor%5D&cauthor=true&cauthor_uid=27187878)Kreuter M. Imaging and Laboratory Diagnostics for Tuberculosis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Kreuter%20M%5BAuthor%5D&cauthor=true&cauthor_uid=27187878)Klin Monbl Augenheilkd. 2016 May; 233(5): 587 - 93. doi: 10.1055/s-0042-104062. (https://www.ncbi.nlm.nih.gov/pubmed/27187878).
A,(https://www.ncbi.nlm.nih.gov/pubmed/?term=Schm%C3%A4hl%20A%5BAuthor%5D&cauthor=true&cauthor_uid=27187878)Kreuter M. Imaging and Laboratory Diagnostics for Tuberculosis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Kreuter%20M%5BAuthor%5D&cauthor=true&cauthor_uid=27187878)Klin Monbl Augenheilkd. 2016 May; 233(5): 587 - 93. doi: 10.1055/s-0042-104062. (https://www.ncbi.nlm.nih.gov/pubmed/27187878).
51. Zumla A, Raviglione M, Hafner R, et al. Tuberculosis. N Engl J Med 2013; 368: 745 - 55. (https://www.ncbi.nlm.nih.gov/pubmed/27187878).
52. Mondoni M, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Mondoni%20M%5BAuthor%5D&cauthor=true&cauthor_uid=28864395)Repossi A, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Repossi%20A%5BAuthor%5D&cauthor=true&cauthor_uid=28864395)Carlucci P, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Carlucci%20P%5BAuthor%5D&cauthor=true&cauthor_uid=28864395)Centanni S, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Centanni%20S%5BAuthor%5D&cauthor=true&cauthor_uid=28864395)Sotgiu G. Bronchoscopic techniques in the management of patients with tuberculosis. I (https://www.ncbi.nlm.nih.gov/pubmed/?term=Sotgiu%20G%5BAuthor%5D&cauthor=true&cauthor_uid=28864395)nt J Infect Dis. 2017 Nov; 64: 27 - 37. doi: 10.1016/j.ijid.2017.08.008. Epub 2017 Aug 31. (https://www.ncbi.nlm.nih.gov/pubmed/28864395).
53. Парфенова Т.А. Опыт использования в противотуберкулезных учреждениях аллергена туберкулезного рекомбинантного для диагностики туберкулезной инфекции/Туберкулез и болезни легких, 2016, том 94, N 9, с. 49 - 52 (https://www.ncbi.nlm.nih.gov/pubmed/28864395).
54. Васильева И.А., Самойлова А.Г., Черноусова Л.Н., Багдасарян Т.Р., Черноусова Л.Н., Аксенова В.А., Баласанянц Г.С., Барышникова Л.А., Валиев Р.Ш., Казенный Б.Я., Казимирова Н.Е., Карпина Н.Л., Каюкова С.И., Клевно Н.И., Комиссарова О.Г., Ларионова Е.Е., Ловачева О.В., Марьяндышев А.О., Морозова Т.И., Перфильев А.В., Попов С.А., Пузанов В.А., Севастьянова Э.В., Скорняков С.Н., Стаханов В.А., Эргешов А.Э. Федеральные клинические рекомендации по диагностике и лечению туберкулеза органов дыхания. - Издание второе ООО "НЬЮ ТЕРРА, 2016. - 52 с (https://www.ncbi.nlm.nih.gov/pubmed/28864395).
55. Mota L, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Mota%20L%5BAuthor%5D&cauthor=true&cauthor_uid=27155187)Al-Efraij K, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Al-Efraij%20K%5BAuthor%5D&cauthor=true&cauthor_uid=27155187)Campbell JR, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Campbell%20JR%5BAuthor%5D&cauthor=true&cauthor_uid=27155187)Cook VJ, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Cook%20VJ%5BAuthor%5D&cauthor=true&cauthor_uid=27155187)Marra F3, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Marra%20F%5BAuthor%5D&cauthor=true&cauthor_uid=27155187)Johnston J. Therapeutic drug monitoring in anti-tuberculosis treatment: a systematic review and meta-analysis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Johnston%20J%5BAuthor%5D&cauthor=true&cauthor_uid=27155187)Int J Tuberc Lung Dis. 2016 Jun; 20(6): 819 - 26. doi: 10.5588/ijtld.15.0803. (https://www.ncbi.nlm.nih.gov/pubmed/27155187)
56. Connor J, Rafter N, Rodgers A. Do fixed-dose combination pills or unit-of-use packaging improve adherence? A systematic review. Bulletin of the World Health Organization, 2004, 82: 935 - 939. (https://www.ncbi.nlm.nih.gov/pubmed/27155187).
57. Karumbi J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Karumbi%20J%5BAuthor%5D&cauthor=true&cauthor_uid=26022367)Garner P. Directly observed therapy for treating tuberculosis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Garner%20P%5BAuthor%5D&cauthor=true&cauthor_uid=26022367)Cochrane Database Syst Rev. 2015 May 29; (5):CD003343. doi: 10.1002/14651858.CD003343.pub4. (https://www.ncbi.nlm.nih.gov/pubmed/26022367).
58. Yin J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Yin%20J%5BAuthor%5D&cauthor=true&cauthor_uid=26930287)Yuan J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Yuan%20J%5BAuthor%5D&cauthor=true&cauthor_uid=26930287)Hu Y, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Hu%20Y%5BAuthor%5D&cauthor=true&cauthor_uid=26930287)Wei X Association between Directly Observed Therapy and Treatment Outcomes in Multidrug-Resistant Tuberculosis: A Systematic Review and Meta-Analysis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Wei%20X%5BAuthor%5D&cauthor=true&cauthor_uid=26930287)LoS One. 2016 Mar 1; 11(3): e0150511. doi: 10.1371/journal.pone.0150511 (https://www.ncbi.nlm.nih.gov/pubmed/26930287).
59. Wang XM, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Wang%20XM%5BAuthor%5D&cauthor=true&cauthor_uid=16737577)Liu JJ, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JJ%5BAuthor%5D&cauthor=true&cauthor_uid=16737577)Wang J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Wang%20J%5BAuthor%5D&cauthor=true&cauthor_uid=16737577)Wu T, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Wu%20T%5BAuthor%5D&cauthor=true&cauthor_uid=16737577)Zhan SY. Systematic review of directly observed therapy on tuberculosis control in China. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Zhan%20SY%5BAuthor%5D&cauthor=true&cauthor_uid=16737577)Zhonghua Liu Xing Bing Xue Za Zhi. 2006 Jan; 27(1): 63 - 7. e1000150. (https://www.ncbi.nlm.nih.gov/pubmed/16737577).
60. Johnston JC, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Johnston%20JC%5BAuthor%5D&cauthor=true&cauthor_uid=28203783)Campbell JR, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Campbell%20JR%5BAuthor%5D&cauthor=true&cauthor_uid=28203783)Menzies D. Effect of Intermittency on Treatment Outcomes in Pulmonary Tuberculosis: An Updated Systematic Review and Metaanalysis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Menzies%20D%5BAuthor%5D&cauthor=true&cauthor_uid=28203783)lin Infect Dis. 2017 May 1; 64(9): 1211 - 1220. doi: 10.1093/cid/cix121 (https://www.ncbi.nlm.nih.gov/pubmed/28203783).
61. Chunlan Zheng, Xiufen Hu, Li Zhao, Minhui Hu, Feng Gao Clinical and pharmacological hallmarks of rifapentine's use in diabetes patients with active and latent tuberculosis: do we know enough?//Dove Medical Press Limited, 2017; 11: 2957 - 2968.
62. Васильева И.А., Багдасарян Т.Р., Баласанянц Г.С., Богородская Е.М., Борисов С.Е., Валиев Р.Ш., Казенный Б.Я., Казимирова Н.Е., Краснов В.А., Ловачева О.В., Малиев Б.М., Марьяндышев А.О., Морозова Т.И., Самойлова А.Г., Севастьянова Э.В., Скорняков С.Н., Смердин С.В., Стаханов В.А., Черноусова Л.Н., Эргешов А.Э. Федеральные клинические рекомендации по диагностике и лечению туберкулеза органов дыхания с множественной и широкой лекарственной устойчивостью возбудителя. - Издание третье РОФ - Москва, 2015. - 68 с.
63. Bastos ML, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Bastos%20ML%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Hussain H, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Hussain%20H%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Weyer K, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Weyer%20K%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Garcia-Garcia L, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Garcia-Garcia%20L%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Leimane V, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Leimane%20V%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Leung CC, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Leung%20CC%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Narita M, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Narita%20M%5BAuthor%5D&cauthor=true&cauthor_uid=25097082) , (https://www.ncbi.nlm.nih.gov/pubmed/?term=Pen%C3%A3%20JM%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Ponce-de-Leon A, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Ponce-de-Leon%20A%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Seung KJ, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Seung%20KJ%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Shean K, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Shean%20K%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Sifuentes-Osornio J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Sifuentes-Osornio%20J%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Van der Walt M, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Van%20der%20Walt%20M%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Van der Werf TS, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Van%20der%20Werf%20TS%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Yew WW, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Yew%20WW%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Menzies D; (https://www.ncbi.nlm.nih.gov/pubmed/?term=Menzies%20D%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Collaborative Group for Meta-analysis of Inpidual Patient Data in MDR-TB. Treatment outcomes of patients with multidrug-resistant and extensively drug-resistant tuberculosis according to drug susceptibility testing to first- and second-line drugs: an inpidual patient data meta-analysis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Collaborative%20Group%20for%20Meta-analysis%20of%20Inpidual%20Patient%20Data%20in%20MDR-TB%5BCorporate%20Author%5D)Clin Infect Dis. 2014 Nov 15; 59(10): 1364 - 74. doi: 10.1093/cid/ciu619. (https://www.ncbi.nlm.nih.gov/pubmed/25097082).
, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Pen%C3%A3%20JM%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Ponce-de-Leon A, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Ponce-de-Leon%20A%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Seung KJ, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Seung%20KJ%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Shean K, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Shean%20K%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Sifuentes-Osornio J, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Sifuentes-Osornio%20J%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Van der Walt M, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Van%20der%20Walt%20M%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Van der Werf TS, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Van%20der%20Werf%20TS%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Yew WW, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Yew%20WW%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Menzies D; (https://www.ncbi.nlm.nih.gov/pubmed/?term=Menzies%20D%5BAuthor%5D&cauthor=true&cauthor_uid=25097082)Collaborative Group for Meta-analysis of Inpidual Patient Data in MDR-TB. Treatment outcomes of patients with multidrug-resistant and extensively drug-resistant tuberculosis according to drug susceptibility testing to first- and second-line drugs: an inpidual patient data meta-analysis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Collaborative%20Group%20for%20Meta-analysis%20of%20Inpidual%20Patient%20Data%20in%20MDR-TB%5BCorporate%20Author%5D)Clin Infect Dis. 2014 Nov 15; 59(10): 1364 - 74. doi: 10.1093/cid/ciu619. (https://www.ncbi.nlm.nih.gov/pubmed/25097082).
64. Fryatt RJ. Review of published cost effectiveness studies on tuberculosis treatment programmes. International Journal of Tuberculosis and Lung Disease, 1997, 1: 101 - 109. (https://www.ncbi.nlm.nih.gov/pubmed/25097082).
65. Gegia M, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Gegia%20M%5BAuthor%5D&cauthor=true&cauthor_uid=27865891)Winters N, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Winters%20N%5BAuthor%5D&cauthor=true&cauthor_uid=27865891)Benedetti A, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Benedetti%20A%5BAuthor%5D&cauthor=true&cauthor_uid=27865891)van Soolingen D, (https://www.ncbi.nlm.nih.gov/pubmed/?term=van%20Soolingen%20D%5BAuthor%5D&cauthor=true&cauthor_uid=27865891)Menzies D. Treatment of isoniazid-resistant tuberculosis with first-line drugs: a systematic review and meta-analysis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Menzies%20D%5BAuthor%5D&cauthor=true&cauthor_uid=27865891)Lancet Infect Dis. 2017 Feb; 17(2): 223 - 234. doi: 10.1016/S1473-3099(16)30407-8. (https://www.ncbi.nlm.nih.gov/pubmed/27865891).
66. Lee H., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Lee%20H%5BAuthor%5D&cauthor=true&cauthor_uid=26525801) Jeong BH., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Jeong%20BH%5BAuthor%5D&cauthor=true&cauthor_uid=26525801) Park HY., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Park%20HY%5BAuthor%5D&cauthor=true&cauthor_uid=26525801) Jeon K., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Jeon%20K%5BAuthor%5D&cauthor=true&cauthor_uid=26525801) Huh H J., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Huh%20HJ%5BAuthor%5D&cauthor=true&cauthor_uid=26525801) Lee NY., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Lee%20NY%5BAuthor%5D&cauthor=true&cauthor_uid=26525801) Koh WJ. Treatment Outcomes with Fluoroquinolone-Containing Regimens for Isoniazid-Resistant Pulmonary Tuberculosis (https://www.ncbi.nlm.nih.gov/pubmed/?term=Koh%20WJ%5BAuthor%5D&cauthor=true&cauthor_uid=26525801)Antimicrob Agents Chemother. 2016 Jan; 60(1): 471 - 477. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4704191/).
67. Colebunders R, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Colebunders%20R%5BAuthor%5D&cauthor=true&cauthor_uid=10694086)Bastian I A review of the diagnosis and treatment of smear-negative pulmonary tuberculosis. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Bastian%20I%5BAuthor%5D&cauthor=true&cauthor_uid=10694086)Int J Tuberc Lung Dis. 2000 Feb; 4(2): 97 - 107. (https://www.ncbi.nlm.nih.gov/pubmed/10694086).
68. Seifert M., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Seifert%20M%5BAuthor%5D&cauthor=true&cauthor_uid=25799046) Catanzaro D., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Catanzaro%20D%5BAuthor%5D&cauthor=true&cauthor_uid=25799046) Catanzaro A., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Catanzaro%20A%5BAuthor%5D&cauthor=true&cauthor_uid=25799046)Rodwell T. C. Genetic mutations associated with isoniazid resistance in mycobacterium tuberculosis: A systematic review PLoS One 2015; No 10 (3): e0119628. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Rodwell%20TC%5BAuthor%5D&cauthor=true&cauthor_uid=25799046).
69. Ahuja S.D., Ashkin D., Avendano M. et al. Multidrug resistant pulmonary tuberculosis treatment regimens and patient outcomes: an inpidual patient data meta-analysis of 9,153 patients. PLoS Med. 2012; No 9 (8): e1001300. URL: (https://www.ncbi.nlm.nih.gov/pubmed/?term=Rodwell%20TC%5BAuthor%5D&cauthor=true&cauthor_uid=25799046) http://dx.doi.org/10.1371/journal.pmed.1001300 (http://dx.doi.org/10.1371/journal.pmed.1001300).
70. (http://dx.doi.org/10.1371/journal.pmed.1001300)Meyssonnier V., van Bu Th. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Bui%20TV%5BAuthor%5D&cauthor=true&cauthor_uid=24410906), Veziris (https://www.ncbi.nlm.nih.gov/pubmed/?term=Veziris%20N%5BAuthor%5D&cauthor=trie&cauthor_uid=24410906) N. et al. Rifampicin mono-resistant tuberculosis in France: a 2005 - 2010 retrospective cohort analysis. DVC Infect Dis 2014; No 14: 18 - 18.
71. Orenstein EW, Basu S, Shah NS, Andrews JR, Friedland GH, Moll AP, et al. Treatment outcomes among patients with multidrug-resistant tuberculosis: systematic review and meta-analysis. Lancet Infect Dis, 2009; 9: 153 - 61.
72. Johnston JC, Shahidi NC, Sadatsafavi M, Fitzgerald JM. Treatment outcomes of multidrug-resistant tuberculosis: a systematic review and meta-analysis. PLoS One. 2009 Sep 9; 4(9):e6914..
73.  Correlates of treatment outcomes of multidrug-resistant tuberculosis (MDR-TB): a systematic review and meta-analysis: MSc thesis. Monreal, 2010.
Correlates of treatment outcomes of multidrug-resistant tuberculosis (MDR-TB): a systematic review and meta-analysis: MSc thesis. Monreal, 2010.
74. Winters N., Butler-Laporte G., Menzies D. Efficacy and safety of World Health Organization group 5 drugs for multidrug-resistant tuberculosis treatment. Eur Respir J 2015; No 46 (5): 1461 - 1470.
75. Lew W., Pai M., Oxlade O. et al. Initial drug resistance and tuberculosis treatment outcomes: systematic review and meta-analysis. Ann Intern Med 2008; No 149 (2): 123 - 134.
76. Shandil R.K., Jayaram R., Kair P., et al. Moxifloxacin, ofloxacin, sparfloxacin, and ciprofloxacin against mycobacterium tuberculosis: evaluation of in vitro and pharmacodynamic indices that best predict in vivo efficacy. Antimicrob Agents Chemother 2007; No 51 (2): 576 - 582.
77. Falzon D., Gandhi N., Migliori G.B. et al. Resistance to fluoroquinolones and second-line injectable drugs: impact on multidrug-resistant TB outcomes. Eur Respir J 2013; No 42 (1): 156 - 168.
78. Ziganshina L. E., Squire S. B. Fluoroquinolones for treating tuberculosis. Cochrane Database Syst. Rev. - 2008.
79. Синицын, М.В.  в хирургическом лечении больных туберкулезом легких/М.В. Синицын, И.В. Богадельникова//Проблемы туберкулеза. - 2007. - N 5. С. - 17 - 20.
в хирургическом лечении больных туберкулезом легких/М.В. Синицын, И.В. Богадельникова//Проблемы туберкулеза. - 2007. - N 5. С. - 17 - 20.
80. Фещенко Ю.И., Ищук С.Г., Матвиенко Ю.А. Терапевтические возможности инновационного модулятора в пульмонологии и фтизиатрии.  пульмонологiчний журнал. 2012, N 3, стр. 50 - 54.
пульмонологiчний журнал. 2012, N 3, стр. 50 - 54.
81. Zignol M., (https://www.ncbi.nlm.nih.gov/pi bmed/?term=Zignol%20M%5BAuthor%5D&cauthor=true&cauthor_uid=27397590)Dean A.S., (https://www.ncbi.nlm.nih.gov/pubmed/?term=Dean%20AS%5BAuthor%5D&cauthor=true&cauthor_uid=27397590)Alikhanova N. et al. Population-based resistance of mycobacterium tuberculosis isolates to pyrazinamide and fluoroquinolones: results from a multicountry surveillance project. Lancet Infect Dis 2016; No 16 (10): 1185 - 1192. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Alikhanova%20N%5BAuthor%5D&cauthor=true&cauthor_uid=27397590).
82. Naidoo A, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Naidoo%20A%5BAuthor%5D&cauthor=true&cauthor_uid=28741299)Naidoo K, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Naidoo%20K%5BAuthor%5D&cauthor=true&caithor_uid=28741299)McIlleron H, (https://www.ncbi.nlm.nih.gov/pubmed/?term=McIlleron%20H%5BAuthor%5D&cauthor=true&cauthor_iid=28741299)Essack S, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Essack%20S%5BAuthor%5D&cauthor=true&cauthor_uid=28741299)Padayatchi N.A Review of Moxifloxacin for the Treatment of Drug-Susceptible Tuberculosis/J Clin Pharmacol. 2017 Nov; 57(11): 1369 - 1386. doi: 10.1002/jcph.968 (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
83. Miotto P., Cabibbe A.M., Feierriegel S. Mycobacterium tuberculosis pyrazinamide resistance determinants: a multicenter study. MBio 2014; No 5 (5): 01819 - 01820. (https://www.ncbi.nlm.nih.gov/pubmed/? term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
84. Wells W.A., Boehme C.C., Cobelens F.G.J. Alignment of new tuberculosis drug regimens and drug susceptibility testing: a framework for action. Lancet Infect Dis 2013; No 13 (5): 449 - 458. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
85. Becerra MC, Appleton SC, Franke MF, Chalco K, Arteaga F, Bayona J, et al. Tuberculosis burden in households of patients with multidrug-resistant and extensively drug-resistant tuberculosis: a retrospective cohort study. Lancet 2011; 377(9760): 147 - 52 (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
86. Pontali E, Sotgiu G, D"Ambrosio L, et al. Bedaqiiline and MDR-TB: a systematic and critical analysis of the evidence. Eur Respir J 2016; 47: 394 - 402. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
87. Cegielski JP, Kurbatova E, van der Walt M, Brand J, Ershova J, Tupasi T, Caoili JC, Dalton T, Contreras C, Yagui M, Bayona J, Kvasnovsky C, Leimane V, Kuksa L, Chen MP, Via LE, Hwang SH, Wolfgang M, Volchenkov GV, Somova T, Smith SE, Akksilp S, Wattanaamornkiet W, Kim HJ, Kim CK, Kazennyy BY, Khorosheva T, Kliiman K, Viiklepp P, Jou R, Huang AS, Vasilyeva IA, Demikhova OV; Global PETTS Investigators. Multidrug-Resistant Tuberculosis Treatment Outcomes in Relation to Treatment and Initial Versis Acqiired Second-Line Drug Resistance Clin Infect Dis. 2016 Feb 15; 62(4): 418 - 30. doi: 10.1093/cid/civ910. Epib 2015 Oct 27 (https://www.ncbi.nlm.nih.gov/pubmed/? term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
88. World Health Organization. The use of bedaquiline in the treatment of multidrug-resistant tuberculosis, interim policy guidance. Geneva: WHO, 2013. URL: http://apps.who.int/iris/bitstream/10665/84879/1/9789241505482_eng.pdf. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
89. Sotgiu G., Centis R., D'Ambrosio L., Alffenaar J.W.C., Anger H.A., Caminero J.A., Castiglia P., de Lorenzo S., Ferrara G., Koh W.J., et al. Efficacy, safety and tolerability of linezolid containing regimens in treating MDR-TB and XDR-TB: Systematic review and meta-analysis. Eur. Respir. J. 2012; 40: 1430 - 1442. doi: 10.1183/09031936.00022912. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
90. Cox H., Ford N. Linezolid for the treatment of complicated drug-resistant tuberculosis: a systematic review and meta-analysis. Int J Tuberc Lung Dis 2012; No 16 (4): 447 - 454. (https://www.ncbi.nlm.nih.gov/pubmed/? term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
91. Jacobson K.R., Tierney D.B., Jeon C.Y. et al. Treatment outcomes among patients with extensively drug-resistant tuberculosis: systematic review and meta-analysis. Clin Infect Dis 2010; No 51 (1): 6 - 14. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
92. De Lorenzo S. et al. Efficacy and safety of meropenem-clavulanate added to linezolid-containing regimens in the treatment of MDR-/XDR-TB//European Respiratory Journal. - 2013. - Vol. 41, N 6. - Р. 1386 - 1392. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
93. Villar M., Sotgiu G., D'Ambrosio L., Raymundo E., Fernandes L., Barbedo J., Diogo N., Lange C., Centis R., Migliori G.B. Linezolid safety, tolerability and efficacy to treat multidrug- and extensively drug-resistant tuberculosis. Eur. Respir. J. 2011; 38: 730 - 733. doi: 10.1183/09031936.00195210. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
94. Dheda K, Shean K, Zumla A, Badri M, Streicher EM, PageShipp L, et al. Early treatment outcomes and HIV status of patients with extensively drug-resistant tuberculosis in South Africa: a retrospective cohort study. Lancet 2010; 375(9728): 1798 - 807. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299).
95. G. Sotgiu, L. D'Ambrosio, R. Centis, S. Tiberi, S. Esposito, S. Dore. Carbapenems to treat multidrug and extensively drug-resistant tuberculosis: a systematic review/Int J Mol Sci, 17, (2016), (https://www.ncbi.nlm.nih.gov/pubmed/?term=Padayatchi%20N%5BAuthor%5D&cauthor=true&cauthor_uid=28741299)http://dx.doi.org/10.3390/ijms17111904 (http://dx.doi.org/10.3390/ijms17111904).
96. World Health Organization. Model list of essential medicines 19th list. Geneva: WHO, 2015. URL: (http://dx.doi.org/10.3390/ijms17111904)http://www.who.int/selection_medicines/committees/expert/20/EML2015_FINAL_amende (http://www.who.int/selection_medicines/committees/expert/20/EML2015_FINAL_amended_AUG2015.pdf).
97. Van Rijn S.P., van Altena R., Akkerman O.W., van Soolingen D., van der Laan T., de Lange W.C.M., Kosterink J.G.W., van der Werf T.S., Alffenaar J.W.C. Pharmacokinetics evaluation of ertapenem in patients with treatment of multidrug-resistant tuberculosis. Eur. Respir. J. 2016 in press. (http://www.who.int/selection_medicines/committees/expert/20/EML2015_FINAL_amended_AUG2015.pdf).
98. Payen M.C., de Wit S., Martin C., Sergysels R., Muylle I., van Laethem Y., Clumeck N. Clinical use of meropenem-clavulanate combination for extensively drug-resistant tuberculosis. Int. J. Tuberc. Lung Dis. 2012; 16: 558 - 560. doi: 10.5588/ijtld.11.0414. (http://www.who.int/selection_medicines/committees/expert/20/EML2015_FINAL_amended_AUG2015.pdf).
99. Tiberi S.G., Sotgiu, L. D'Ambrosio, R. Centis, M. Abdo Arbex, E. Alarcon Arrascue. Comparison of effectiveness and safety of imipenem/clavulanate-versus meropenem/clavulanate-containing regimens in the treatment of MDR- and XDR-TB/Eur Respir J, (2016), (http://www.who.int/selection_medicines/committees/expert/20/EML2015_FINAL_amended_AUG2015.pdf)http://dx.doi.org/10.118 2016 (http://dx.doi.org/10.1183/13993003.00214-2016).
100. Tiberi, S.G. Sotgiu, L. D'Ambrosio, R. Centis, M.A. Arbex, E. Alarcon Arrascue. Effectiveness and safety of imipenem-clavulanate added to an optimized background regimen (OBR) versus OBR control regimens in the treatment of multidrug-resistant and extensively drug (http://dx.doi.org/10.1183/13993003.00214-2016).
101. World Health Organization. Treatment guidelines for drug-resistant tuberculosis. Geneva: WHO, 2016. (http://dx.doi.org/10.1183/13993003.00214-2016).
102. WHO Regional Office for Europe The role of surgery in the treatment of pulmonary TB and multidrug- and extensively drug-resistant TB, 2014 (http://dx.doi.org/10.1183/13993003.00214-2016).
103. Marrone MT, Venkataramanan V, Goodman M, Hill AC, Jereb JA, Mase SR. Surgical interventions for drug-resistant tuberculosis: a systematic review and meta-analysis. Int J Tuberc Lung Dis. 2013; 17(1): 6 - 16 (http://dx.doi.org/10.1183/13993003.00214-2016).
104. Васильева И.А., Сигаев А.Т., Чуканов В.И. Искусственный пневмоперитонеум в комплексном лечении больных туберкулезом легких, выделяющих лекарственно-устойчивые микобактерии туберкулеза//Проблемы туберкулеза и болезней легких. - 2006. - N 8. - С. 23 - 26. (http://dx.doi.org/10.1183/13993003.00214-2016).
105. Кильдюшева Е.И., Скорняков С.Н., Медвинский И.Д., Мотус И.Я., Залетаева Г.Е., Савельев А.В. Пневмоперитонеум в комплексном лечении распространенных форм деструктивного туберкулеза легких//Уральский медицинский журнал. - 2013. - N 2. - С. 69 - 75. (http://dx.doi.org/10.1183/13993003.00214-2016).
106. Левин А.В., Цеймах Е.А., Зимонин П.Е. Применение клапанной бронхоблокации при осложненном туберкулезе легких. - Барнаул, 2008. - 29 с. (http://dx.doi.org/10.1183/13993003.00214-2016).
107. Ловачева О.В., Сивокозов И.В., Эргешов А.Э., Васильева И.А., Багдасарян Т.Р. Использование клапанного бронхоблокатора в лечении больных с деструктивным туберкулезом легких//Проблемы туберкулеза и болезней легких. - 2008. - N 10. - С. 58 - 61. (http://dx.doi.org/10.1183/13993003.00214-2016).
108. Ловачева О.В., Шумская И.Ю., Туровцева Ю.В., Васильева И.А., Эргешов А.Э. Эндобронхиальный клапан в лечении деструктивного лекарственно-устойчивого туберкулеза//Туберкулез и болезни легких. - 2011. - N 5. - С. 28 - 29. (http://dx.doi.org/10.1183/13993003.00214-2016).
109. Ерохин В.В. О некоторых механизмах патогенеза туберкулеза/Проблемы туберкулеза. - 2009. - N 11. - С. 3 - 8. (http://dx.doi.org/10.1183/13993003.00214-2016).
110. Ерохин В.В., Ловачева О.В., Лепеха Л.Н., Васильева И.А., Багдасарян Т.Р., Розенберг О.А. Комплексное лечение деструктивного туберкулеза легких с использованием препарата природного сурфактанта "сурфактант-БЛ". Методические рекомендации. - М., 2010. - 22 с. (http://dx.doi.org/10.1183/13993003.00214-2016).
111.  (http://www.ncbi.nlm.nih.gov/pubmed/?term=M%C3%A9ndez-Samperio%20P%5bAuthor%5d&cauthor=true&cauthor_uid=24815775)Samperio (http://www.ncbi.nlm.nih.gov/pubmed/?term=M%C3%A9ndez-Samperio%20P%5bAuthor%5d&cauthor=true&cauthor_uid=24815775) P. Immunotherapy for human TB: evidence for adjuvant activities of some host defense peptides against TB./Immunotherapy, 2014; 6(4): 363 - 5. doi: 10.2217/imt.14.8. (http://www.ncbi.nlm.nih.gov/pubmed/?term=M%C3%A9ndez-Samperio%20P%5bAuthor%5d&cauthor=true&cauthor_uid=24815775).
(http://www.ncbi.nlm.nih.gov/pubmed/?term=M%C3%A9ndez-Samperio%20P%5bAuthor%5d&cauthor=true&cauthor_uid=24815775)Samperio (http://www.ncbi.nlm.nih.gov/pubmed/?term=M%C3%A9ndez-Samperio%20P%5bAuthor%5d&cauthor=true&cauthor_uid=24815775) P. Immunotherapy for human TB: evidence for adjuvant activities of some host defense peptides against TB./Immunotherapy, 2014; 6(4): 363 - 5. doi: 10.2217/imt.14.8. (http://www.ncbi.nlm.nih.gov/pubmed/?term=M%C3%A9ndez-Samperio%20P%5bAuthor%5d&cauthor=true&cauthor_uid=24815775).
112. Wang M, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Wang%20M%5bAuthor%5d&cauthor=true&cauthor_uid=25861717)Guan X, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Guan%20X%5bAuthor%5d&cauthor=true&cauthor_uid=25861717)Chi Y, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Chi%20Y%5bAuthor%5d&cauthor=true&cauthor_uid=25861717)Robinson N, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Robinson%20N%5bAuthor%5d&cauthor=true&cauthor_uid=25861717)Liu JP. Chinese herbal medicine as adjuvant treatment to chemotherapy for multidrug-resistant tuberculosis (MDR-TB): A systematic review of randomised clinical trials./Tuberculosis (Edinb.) 2015 Mar 18. pii: S1472-9792(14)20598-1. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
113. Абрамова Н.Н., Симбирцев А.С., Долгушин И.И. Влияние Бестима и Беталейкина на иммунный статус больных с вторичными иммунодефицитными состояниями при вакцинации против вирусного гепатита B//Цитокины и воспаление. - 2004. - Т. 3. - N 4. - С. 29 - 35 (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
114. Зурочка В.А., Долгушин И.И., Симбирцев А.С. Влияние иммуномодулятора Бестим in vitro на спонтанную и индуцированную продукцию цитокинов ![]() ,
, ![]() , IL-4, IL-8, IL-10 иммунокомпетентными клетками крови здоровых лиц//Цитокины и воспаление. - 2007. - Т. 6. - N 1. - С. 31 - 35 (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
, IL-4, IL-8, IL-10 иммунокомпетентными клетками крови здоровых лиц//Цитокины и воспаление. - 2007. - Т. 6. - N 1. - С. 31 - 35 (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
115. Simbirtsev A., Kolobov A., Zabolotnych N., Pigareva N., Konusova V., Kotov A., Variouchina E., Bokovanov V., Vinogradova T., Vasilieva S., Tuthill C. Biological Activity of Peptide SCV-07 Against Murine Tuberculosis//Russ J Immunol. - 2003. - V.8. - N 1. - P. 11 - 22 (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
116. Арчакова Л.И. Комплексная терапия больных инфильтративным туберкулезом легких с применением рекомбинантных цитокинов автореферат дисс. канд. мед. наук/СПб. - 2001. - 24 с. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
117. Басек Т.С. Предоперационная иммунокоррекция рекомбинантным IL-2 (Ронколейкин) больных прогрессирующим фиброзно-кавернозным туберкулезом автореферат дисс. канд. мед. наук/СПб. - 2000. - 20 с. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
118. Васильева Г.Ю. Повышение эффективности комплексного лечения деструктивного туберкулеза легких с применением иммуномодулятора Бестим: автореферат дисс. канд. мед. наук/СПб. - 2004. - 22 с. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
119. Ковалева Р.Г. Амиксин в комплексной терапии больных инфильтративным туберкулезом: автореферат дисс. канд. мед. наук/СПб. - 2006. - 22 с. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
120. Перельман М.И., Хомяков Ю.Н., Киселев В.И. [и др.]. Молекулярная медицина и лечение туберкулеза/Проблемы туберкулеза. - 2001. - N 3. - С. 69 - 72. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
121. Easton D.M., Nijnik A., Mayer M.L., Hancock R. E.W. Potential of immunomodulatory host defense peptides as novel anti-infectives/Trends in Biotechnology. - 2009. - V. 27, N.10. - P. 582 - 590. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
122. Filomeni G., Rotilio G., Ciriolo M.R. 2002. Cell signalling and the glutathione redox system./Biochem. Pharmacol. 64: 1057 - 1064. (http://www.ncbi.nlm.nih.gov/pubmed/?term=Liu%20JP%5bAuthor%5d&cauthor=true&cauthor_uid=25861717).
123. Sarin P, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Sarin%20P%5BAuthor%5D&cauthor=true&cauthor_uid=27046721)Duffy J, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Duffy%20J%5BAuthor%5D&cauthor=true&cauthor_uid=27046721)Mughal Z, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Mughal%20Z%5BAuthor%5D&cauthor=true&cauthor_uid=27046721)Hedayat E, (http://www.ncbi.nlm.nih.gov/pubmed/?term=Hedayat%20E%5BAuthor%5D&cauthor=true&cauthor_uid=27046721)Manaseki-Holland S. Vitamin D and tuberculosis: review and association in three rural provinces of Afghanistan//Int J Tuberc Lung Dis. 2016; 20(3): 383 - 8 (http://www.ncbi.nlm.nih.gov/pubmed/?term=Manaseki-Holland%20S%5BAuthor%5D&cauthor=true&cauthor_uid=27046721).
124. Zittermann A, Pilz S, Hoffmann H,  Vitamin D and airway infections: a European perspective.//Eur J Med Res. 2016; 24; 21:14.
Vitamin D and airway infections: a European perspective.//Eur J Med Res. 2016; 24; 21:14.
125. Pareek M, Innes J, Sridhar S, Grass L, Connell D, Woltmann G, Wiselka M, Martineau AR, Kon OM, Dedicoat M, Lalvani A. Vitamin D deficiency and TB disease phenotype.//Thorax. 2015; 70(12): 1171 - 80.
126. Ralph AP, Waramori G, Pontororing GJ, et al. L-arginine and vitamin D adjunctive therapies in pulmonary tuberculosis: a randomised, double-blind, placebo-controlled trial. PLoS One. 2013; 8:e70032.
127. Cegielski P, Vernon A. Tuberculosis and vitamin D: what"s the rest of the story?//Lancet Infect Dis. 2015; 15(5): 489 - 90.
128. WHO. Treatment of tuberculosis: guidelines 2010. 4th ed. Geneva: WHO/HTM/TB/2009. 420; 2010.
129. World Health Organization. Guidelines for the programmatic management of drug-resistant tuberculosis. 2011 update. Geneva: WHO, 2011. URL: http://whqlibdoc.who.int/publications/2011/9789241501583_eng.pdf (http://whqlibdoc.who.int/publications/2011/9789241501583_eng.pdf).
130. Г.С. Баласанянц. Концепция развития фтизиатрической санаторной помощи больным туберкулезом в Российской Федерации Медицинский альянс научно-практический журнал. - СПб, 2013. - N 4. - стр. 79 - 83. (http://whqlibdoc.who.int/publications/2011/9789241501583_eng.pdf).
131. Инструкция по химиопрофилактике туберкулеза у взрослых больных ВИЧ-инфекцией, 2016, 8 с. (http://whqlibdoc.who.int/publications/2011/9789241501583_eng.pdf).
132. Синицы М.В., Аюшева Л.Б., Колпакова Л.В. Совершенствование химиопрофилактики у больных ВИЧ-инфекцией. Медицинский вестник юга России, 2016, N 4, стр. 28 - 32 (http://whqlibdoc.who.int/publications/2011/9789241501583_eng.pdf).
133. Datiko DG, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Datiko%20DG%5BAuthor%5D&cauthor=true&cauthor_uid=28826449)Yassin MA, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Yassin%20MA%5BAuthor%5D&cauthor=true&cauthor_uid=28826449)Theobald SJ, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Theobald%20SJ%5BAuthor%5D&cauthor=true&cauthor_uid=28826449)Cuevas LE. A community-based isoniazid preventive therapy for the prevention of childhood tuberculosis in Ethiopia. I (https://www.ncbi.nlm.nih.gov/pubmed/?term=Cuevas%20LE%5BAuthor%5D&cauthor=true&cauthor_uid=28826449)nt J Tuberc Lung Dis. 2017 Sep 1; 21(9): 1002 - 1007. doi: 10.5588/ijtld.16.0471. (https://www.ncbi.nlm.nih.gov/pubmed/28826449).
134. Okwara FN, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Okwara%20FN%5BAuthor%5D&cauthor=true&cauthor_uid=28915796)Oyore JP, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Oyore%20JP%5BAuthor%5D&cauthor=true&cauthor_uid=28915796)Were FN, (https://www.ncbi.nlm.nih.gov/pubmed/?term=Were%20FN%5BAuthor%5D&cauthor=true&cauthor_uid=28915796)Gwer S. Correlates of isoniazid preventive therapy failure in child household contacts with infectious tuberculosis in high burden settings in Nairobi, Kenya - a cohort study. (https://www.ncbi.nlm.nih.gov/pubmed/?term=Gwer%20S%5BAuthor%5D&cauthor=true&cauthor_uid=28915796)BMC Infect Dis. 2017 Sep 16; 17(1): 623. doi: 10.1186/s12879-017-2719-8. (https://www.ncbi.nlm.nih.gov/pubmed/28915796).
135. Руководство по ведению пациентов с латентной туберкулезной инфекцией, 2015, 40 с.
Приложение А1
СОСТАВ РАБОЧЕЙ ГРУППЫ
1. Аксенова Валентина Александровна - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
2. Андреевская Софья Николаевна - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
3. Багдасарян Татев Рафиковна - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
4. Баласанянц Гоар Сисаковна - профессор, д.м.н. конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
5. Барышникова Лада Анатольевна - д.м.н. конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
6. Богородская Елена Михайловна - д.м.н. конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
7. Борисов Сергей Евгеньевич - профессор, д.м.н. конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
8. Валиев Рамиль Шамилович - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
9. Васильева Ирина Анатольевна - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
10. Вахрушева Диана Владимировна - к.б.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
11. Журавлев Вячеслав Юрьевич - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
12. Зимина Вера Николаевна - д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
13. Казенный Борис Яковлевич - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
14. Казимирова Наталья Евгеньевна - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
15. Карпина Наталья Леонидовна - д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
16. Каюкова Светлана Ивановна - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
17. Клевно Надежда Ивановна - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
18. Комиссарова Оксана Геннадьевна - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
19. Кравченко Марионелла Анатольевна - к.б.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
20. Ларионова Елена Евгеньевна - к.б.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
21. Ловачева Ольга Викторовна - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
22. Марьяндышев Андрей Олегович - член-корр. РАМН, профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
23. Морозова Татьяна Ивановна - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
24. Перфильев Андрей Владимирович - д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
25. Попов Сергей Александрович - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
26. Пузанов Владимир Алексеевич - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
27. Самойлова Анастасия Геннадьевна - д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
28. Сафонова Светлана Григорьевна - д.б.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
29. Севастьянова Элина Викторовна - д.б.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
30. Скорняков Сергей Николаевич - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
31. Смирнова Татьяна Геннадиевна - к.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
32. Стаханов Владимир Анатольевич - профессор, д.м.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
33. Черноусова Лариса Николаевна - профессор, д.б.н., конфликта интересов нет. Член Общероссийской общественной организации "Российское общество фтизиатров".
Приложение А2
МЕТОДОЛОГИЯ РАЗРАБОТКИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ
Целевая аудитория клинических рекомендаций <1>:
--------------------------------
<1> Приказ Минздрава России от 07.10.2015 N 700н "О номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование".
- врачи-фтизиатры;
- врачи-фтизиатры участковые;
- врачи-торакальные хирурги;
- врачи-бактериологи.
Методы, использованные для сбора/селекции доказательств:
Поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составила 20 лет.
Методы, использованные для оценки качества и силы доказательств:
Консенсус экспертов.
Оценка значимости проводилась в соответствии с рейтинговой оценкой уровней достоверности доказательств (таблица П1).
Таблица П1 - Рейтинговая оценка уровней достоверности доказательств
Уровни доказательств
Описание
1++
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок
1+
Качественно проведенные мета-анализы, систематические или РКИ с низким риском систематических ошибок
1-
Мета-анализы, систематические или РКИ с высоким риском систематических ошибок
2++
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
2+
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
2-
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
3
Неаналитические исследования (например, описания случаев, серий случаев)
4
Мнение экспертов
Методы, использованные для анализа доказательств:
- Обзоры опубликованных мета-анализов.
- Систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств:
При отборе публикаций как потенциальных источников доказательств использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что, в свою очередь, влияет на силу вытекающих из нее рекомендаций.
Методологическое изучение базируется на нескольких ключевых вопросах, которые сфокусированы на тех особенностях дизайна исследования, которые оказывают существенное влияние на валидность результатов и выводов.
На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, т.е. по меньшей мере двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались уже всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств:
Таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Оценка силы рекомендаций проводилась в соответствии с рейтинговой оценкой уровней (таблица П2).
Таблица П2 - Рейтинговая оценка рекомендаций
Сила
Описание
A
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные, как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов,
или
группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
B
Группа доказательств, включающая результаты исследований, оцененные, как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов,
или
экстраполированные доказательства из исследований, оцененных, как 1++ или 1+
C
Группа доказательств, включающая результаты исследований, оцененные, как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов,
или
экстраполированные доказательства из исследований, оцененных, как 2++
D
Доказательства уровня 3 или 4
или
экстраполированные доказательства из исследований, оцененных, как 2+
Экономический анализ:
Анализ стоимости не проводился, и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
Внешняя экспертная оценка.
Внутренняя экспертная оценка.
Основные рекомендации:
Сила рекомендаций (A - D), уровни доказательств (1++, 1+, 1-, 2++, 2+, 2-, 3, 4) и индикаторы доброкачественной практики - Good Practice Points (GPPs) приводятся при изложении текста рекомендаций.
Порядок обновления клинических рекомендаций: ежегодный пересмотр.
Приложение А3
СВЯЗАННЫЕ ДОКУМЕНТЫ
1. Методические рекомендации по совершенствованию диагностики и лечения туберкулеза органов дыхания (Приказ Минздрава России от 29.12.2014 N 951)
2. Инструкция по применению клинической классификации туберкулеза (Приказ Минздрава России от N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 2)
3. Инструкция по организации диспансерного наблюдения и учету контингентов противотуберкулезных учреждений (Приказ Минздрава России от N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 7)
4. Инструкция по унифицированным методам микробиологических исследований при выявлении, диагностике и лечении туберкулеза Приказ Минздрава России от N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 11)
5. Рекомендации по противоэпидемическим мероприятиям в очагах туберкулеза (Приказ Минздрава России от N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 12)
6. Об утверждении Порядка оказания медицинской помощи больным туберкулезом (Приказ Минздрава России N 932-н от 15.11.2012)
7. Правила организации деятельности санатория для лечения туберкулеза всех форм (Приказ Минздрава России N 932-н от 15.11.2012)
8. О социальной защите инвалидов в Российской Федерации (Федеральный закон N 181-ФЗ от 24.11.1995
9. Номенклатура специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование (Приказ Минздрава России от 07.10.2015 N 700н)
10. Об утверждении порядка и сроков проведения профилактических медицинских осмотров граждан в целях выявления туберкулеза (Приказ Минздрава России от 21.03.2017 N 124н)
11. Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям (Приказ Минздрава России от 21.03.2014 г. N 125н)
12. Постановление Главного санитарного врача от 22.10.2013 г. N 60 "Об утверждении санитарно эпидемиологических правил СП 3.1.2.3114-13 "Профилактика туберкулеза".
13. Федеральный закон 77-ФЗ от 8.06.2001 г. "О предупреждении распространения туберкулеза в Российской Федерации"
KP400. Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи (http://cr.rosminzdrav.ru/#!/schema/708)
Приложение Б
АЛГОРИТМЫ ВЕДЕНИЯ ПАЦИЕНТА
Алгоритм диагностики туберкулеза органов дыхания
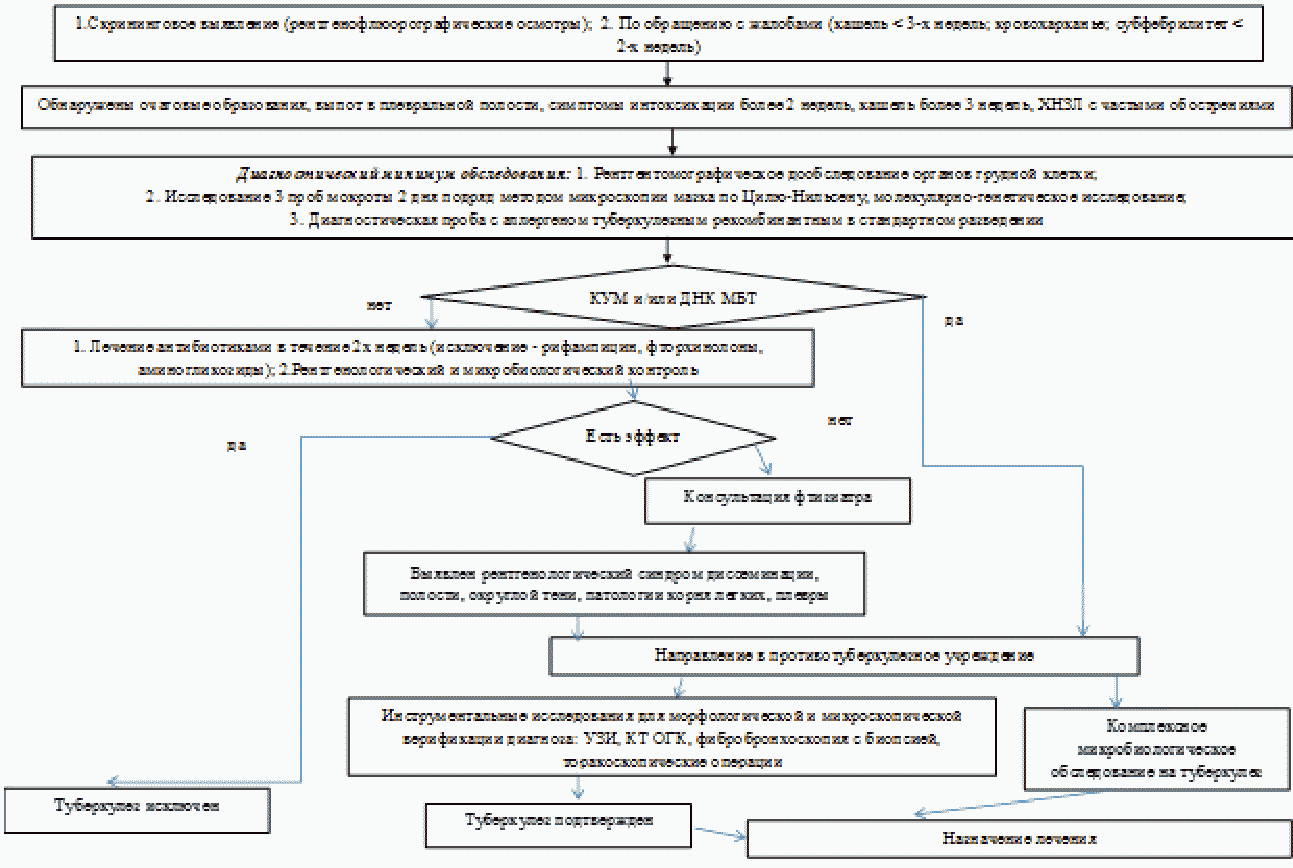
Приложение В
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
1. Краткое определение заболевания
Туберкулез - инфекционное заболевание, вызванное микобактериями туберкулеза. Туберкулез является воздушно-капельной инфекцией. Больной туберкулезом человек при кашле, чихании, разговоре выделяет мелкие капли мокроты, которые содержат взвесь микобактерий туберкулеза (МБТ) - возбудителя заболевания. Если здоровый человек вдыхает этот аэрозоль, то микобактерии попадают в легкие, что вызывает заболевание или инфицирование. Инфицирование не всегда приводит к заболеванию. Заболеет человек туберкулезом или нет, зависит от количества попавших в его организм микобактерий туберкулеза и сопротивляемости организма. Только 10% инфицированных людей заболевает туберкулезом в течение жизни.
МБТ могут поражать любые органы и ткани человека за исключением ногтей и волос. Для окружающих опасен больной туберкулезом органов дыхания. Легче всего туберкулезом заразиться в тесном контакте, при ежедневном общении с пациентом. В основном, заражаются члены семьи, друзья, знакомые и сотрудники или соученики зараженного.
Основными симптомами туберкулеза являются:
- Кашель в течение 3-х недель и более.
- Боли в грудной клетке.
- Кровохарканье.
- Общее недомогание и слабость
- Потеря веса.
- Потеря аппетита.
- Периодическое повышение температуры тела.
- Потливость по ночам.
2. Необходимый объем диагностики
При подозрении на туберкулез необходимо пройти обследование на исключение туберкулеза. Оно включает:
- Рентгенологическое обследование - флюорографию
- Тест с аллергеном туберкулезным рекомбинантным
- При выявлении патологических изменений в легких рентгенологическим методом, назначается двукратный анализ мокроты, нацеленный на поиск кислотоустойчивых микобактерий методом микроскопии и ДНК МБТ молекулярно-генетическим методом. При выявлении МБТ необходима незамедлительная госпитализация в стационар и начало лечения.
Первичное обследование на туберкулез осуществляют врачи общей лечебной сети. Углубленным обследованием с постановкой диагноза и лечением туберкулеза занимаются врачи-фтизиатры - специалисты противотуберкулезных медицинских организаций, сеть которых распределена по всей стране.
3. Основные цели лечения:
Целью лечения взрослых больных туберкулезом является ликвидация клинических проявлений туберкулеза и стойкое заживление туберкулезных изменений с восстановлением трудоспособности и социального статуса. Критериями эффективности лечения больных туберкулезом являются:
- исчезновение клинических и лабораторных признаков туберкулезного воспаления;
- стойкое прекращение бактериовыделения, подтвержденное микробиологическими исследованиями;
- регрессия рентгенологических проявлений туберкулеза (очаговых, инфильтративных, деструктивных);
- восстановление функциональных возможностей и трудоспособности.
Лечение туберкулеза делится на несколько этапов:
I. Стационарное лечение.
II. Амбулаторное лечение.
Госпитализация больного туберкулезом осуществляется в следующих случаях:
- при наличии бактериовыделения;
- при наличии среднетяжелых и тяжелых сопутствующих заболеваний и побочных реакций на противотуберкулезные препараты;
- при необходимости постоянного медицинского наблюдения.
После стационарного лечения пациент долечивается в условиях фтизиатрического санатория и противотуберкулезного диспансера.
За пациентом, излеченным от туберкулеза, обязательно наблюдает врач-фтизиатр еще в течение 1 - 3 лет для того, чтобы не было рецидива заболевания.
Лечение больных туберкулезом проводят комплексно. Оно включает химиотерапию (этиотропную противотуберкулезную терапию), при необходимости - хирургическое лечение и коллапсотерапию (введение воздуха в плевральную или брюшную полости, клапанную бронхоблокацию), а также патогенетическую терапию и лечение сопутствующих заболеваний.
Химиотерапия является основным компонентом лечения туберкулеза. Химиотерапия должна быть начата в возможно ранние сроки после установления/подтверждения диагноза в противотуберкулезном учреждении и быть комплексной (полихимиотерапия), длительной, непрерывной, контролируемой, преемственной и комбинированной (сочетание химиотерапии с другими видами лечения).
Лечение туберкулеза осуществляется по режимам химиотерапии. Режим химиотерапии включает комбинацию противотуберкулезных препаратов, сроки их приема, контрольные обследования.
Микобактерия туберкулеза может мутировать с формированием устойчивости к лекарственным препаратам. От этого фактора зависит схема продолжительность лечения.
В процессе лечения важен непосредственный контроль медицинского персонала за приемом противотуберкулезных препаратов. Необходимо постоянное сотрудничество больного и медицинского персонала, формирование ответственного отношения к лечению со стороны взрослого больного и родителей ребенка.
При назначении противотуберкулезных препаратов возможно возникновение побочных реакций, о чем пациент должен незамедлительно сообщить лечащему врачу.
Наиболее распространенными являются гепатотоксические реакции. Ряд химиопрепаратов моет вызывать поражение периферической и центральной нервной системы. Побочные эффекты применения аминогликозидов могут проявляться в виде нефро- и ототоксических реакций. Редко возникают офтальмо- и кардиотоксические побочные реакции. Возможно появление аллергических реакций, особенно при применении антибиотиков. При лечении МЛУ туберкулеза ряд препаратов, назначаемых в виде таблеток, вызывают раздражение слизистой желудка с развитием тошноты и рвоты.
Частота побочных реакций зависит сопутствующей патологии пациента (хронический алкоголизм, хронический персистирующий гепатит, сахарный диабет, патология ССС, заболевания ЖКТ, ЦНС и др.). Побочные реакции проявляются, как правило, в первый месяц химиотерапии и, крайне редко в дальнейшем продолжении комплексного лечения после временной отмены и адекватном патогенетическом сопровождении.
4. Основные реабилитационные мероприятия
Реабилитация больных туберкулезом - важная медико-социальная проблема, в которой переплетаются вопросы медицинской и социально-трудовой реабилитации. Современное лечение туберкулеза в комплексе с другими реабилитационными мероприятиями, проводимыми в противотуберкулезных стационарах, санаториях и диспансерах, позволяет добиться восстановления функциональных возможностей большинства больных туберкулезом, особенно впервые заболевших.
Одновременно осуществляется социально-трудовая реабилитация - восстановление социального статуса переболевшего туберкулезом человека: возобновление работы в прежней должности, восстановление прежнего отношения к нему сотрудников и членов семьи.
5. Необходимые меры медицинской профилактики:
Всем, кто был в контакте с больным туберкулезом, а также лицам, у которых проба с аллергеном туберкулезным рекомбинантным положительна, с профилактической целью назначаются противотуберкулезные препараты.
6. Рекомендации по изменению образа жизни
Огромное значение в лечении туберкулеза имеет правильное питание. Рекомендуется употребление мясных продуктов, свежих фруктов и овощей, молока и кисломолочных продуктов. Питание должно происходить не менее четырех раз в день.
Нельзя перегружать организм обильным приемом пищи и нельзя недоедать. Некоторым больным назначается усиленное питание, но не более чем на одну треть выше суточной нормы.
Режим дня при туберкулезе должен быть щадящим. Следует ограничить физические нагрузки. Необходим регулярный 8-часовой сон и желательно двухчасовой отдых днем, прогулки на свежем воздухе. Труд не запрещен. Человек может продолжать работать, если он чувствует себя неплохо. Но работа должна быть:
- посильной, то есть неутомительной;
- не на вредном производстве;
- без больших физических нагрузок;
- в сухом, теплом, хорошо проветриваемом помещении;
- без нарушения сна;
- с возможностью приема пищи.
Важен отказ от вредных привычек.
7. Режим диспансерного наблюдения
С момента установления диагноза туберкулеза больной берется на диспансерный учет. Кроме того, диспансерному наблюдению поддлежат здоровые люди с наиболее высоким риском развития заболевания: лица, контактирующие с пациентом с активным туберкулезом, особенно с бактериовыделением; лица с положительными результатами теста с аллергеном туберкулезным рекомбинантным. Диспансерное наблюдение подразумевает системное проведение профилактических, диагностических, лечебных и реабилитационных мероприятий и осуществляется врачами-фтизиатрами.
Приложение Г
Приложение Г1
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ ДЛЯ ХИМИОТЕРАПИИ ТУБЕРКУЛЕЗА
Изониазид и рифампицин являются самыми эффективными противотуберкулезными препаратами, в отношении которых доказано наличие бактерицидного эффекта. Препараты эффективны как в отношении внеклеточно, так и внутриклеточно расположенных МБТ, способны проходить сквозь гематоэнцефалический барьер. Рифапентин в отличие от рифампицина и рифабутина долго сохраняет бактерицидную активность в тканях, в связи с чем его назначают 1 раз в неделю. Бактерицидное действие пиразинамида несколько ниже, однако, важным преимуществом этого препарата является сохранение активности в кислой среде казеоза. Рифампицин и пиразинамид обладают выраженным гепатотоксическим действием. Этамбутол подавляет размножение МБТ и некоторых атипичных микобактерий, устойчивых к другим противотуберкулезным препаратам.
Лекарственный препарат из группы аминогликозидов или полипептидов представляет собой ключевой компонент режима лечения МЛУ ТБ и назначается с учетом резистентности возбудителя. Если выделенные у больного МБТ устойчивы к канамицину или #амикацину, следует применять капреомицин. При устойчивости к аминогликозидам и полипептиду в режим лечения включается один из этих препаратов, который пациент ранее не получал или режим химиотерапии составляется без их включения. При назначении стандартного режима лечения больного МЛУ ТБ используется только капреомицин. У пациентов с почечной недостаточностью и потерей слуха следует использовать капреомицин. Хотя побочные действия капреомицина аналогичны побочным действиям аминогликозидов, развиваются они, согласно имеющимся данным, гораздо реже. При значительном снижении клиренса креатинина дозы аминогликозидов или полипетида должны быть подобраны в соответствии с рекомендациями.
Фторхинолоны III - IV поколения (левофлоксацин, спарфлоксацин, #моксифлоксацин) включаются в режим химиотерапии пациентов с МЛУ ТБ всегда в связи с их бактерицидным действием на МБТ. #Моксифлоксацин и спарфлоксацин наиболее часто приводят к удлинению интервала QT, чем левофлоксацин, а спарфлоксацин обладает наибольшей фототоксичностью из группы фторхинолонов. Устойчивость МБТ к фторхинолонам возникает в результате одной или нескольких мутаций в гене, кодирующем ДНК-гиразу. Многие исследователи считают, что перекрестная устойчивость между препаратами этого класса высока. Наличие устойчивости МБТ к фторхинолонам значительно повышает риск неэффективного лечения и смерти больных МЛУ ТБ. К сожалению, устойчивость МБТ к фторхинолонам уже широко распространена. Одной из самых частых причин ее развития является неконтролируемый прием лекарственных препаратов, необоснованное применение фторхинолонов в эмпирических режимах химиотерапии туберкулеза при неизвестной ЛЧ МБТ к другим ПТП, а также использование субоптимальных доз фторхинолонов в плохо организованном лечении МЛУ ТБ. Кроме того, фторхинолоны имеют широкий спектр антимикробной активности и часто используются в лечении различных заболеваний инфекционной природы, в том числе при лечении пневмонии. В этом кроется серьезная опасность, т.к. курс монотерапии фторхинолонами ошибочно диагностированной пневмонии приводит к развитию ЛУ МБТ за 10 - 14 дней и, следовательно, к значительному снижению эффективности лечения больных туберкулезом. Монотерапия фторхинолонами затрудняет и замедляет диагностику туберкулеза, т.к. при их применении наступает временное улучшение в состоянии больного, однако распространение туберкулезной инфекции больным при этом продолжается. В связи с этим необходимо разумное ограниченное использование фторхинолонов в общеврачебной практике.
Этионамид, протионамид, циклосерин, теризидон и аминосалициловая кислота уже давно используются при лечении пациентов с МЛУ ТБ, однако являются бактериостатическими. Тиоамиды в ряде исследований показывают повышение эффективности лечения больных МЛУ ТБ при их применении, но при наличии устойчивости МБТ к изониазиду в гене inhA тиоамиды нельзя считать эффективными препаратами в связи с их перекрестной резистентностью с изониазидом при наличии мутаций в этом гене. Циклосерин вызывает нейропсихические неблагоприятные побочные реакции, которые, хотя и поддаются лечению, тем не менее требуют тщательного наблюдения. Теризидон содержит в своем составе две молекулы циклосерина, обладает такой же эффективностью, но лучшей переносимостью и может использоваться вместо него.
Аминосалициловая кислота не является обязательным препаратом схемы лечения МЛУ ТБ по рекомендациям ВОЗ, в отличие от вышеуказанных бактериостатических препаратов (протионамид или этионамид, циклосерин), хотя и является действенным бактериостатическим противотуберкулезным средством. Данный лекарственный препарат является лидером по частоте серьезных нежелательных явлений среди других противотуберкулезных и антибактериальных препаратов. Сочетанное назначение тиоамидов и аминосалициловой кислоты сопровождается частыми побочными реакциями со стороны желудочно-кишечного тракта, а также развитием гипотиреоза, что затрудняет их совместное применение. Циклосерин и аминосалициловая кислота не имеют перекрестной резистентности с другими препаратами.
Бедаквилин - представитель класса диарилхинолинов, является новым препаратом, применяемым в лечении туберкулеза. Препарат оказывает бактерицидное действие на МБТ. Не имеет перекрестной резистентности с другими, применяемыми в РФ, ПТП в связи с уникальным механизмом действия (воздействует на аденозин-5"- трифосфат (АТФ) синтазу микобактерий).
Препараты третьего ряда (другие противотуберкулезные и антибактериальные препараты, рекомендованные для лечения туберкулеза с ШЛУ и пред-ШЛУ МБТ с дополнительной ЛУ к фторхинолонам и в других случаях при невозможности формирования режима химиотерапии МЛУ ТБ из пяти эффективных препаратов): #линезолид, #имипенем + циластатин, #меропенем, #амоксициллин + клавулановая кислота, тиоуреидоиминометилпиридиния перхлорат.
Антибиотик класса оксазолидинонов (#линезолид) - наиболее перспективный препарат из всех препаратов третьего ряда для лечения больных туберкулезом. При назначении #линезолида эффективность лечения больных пре-ШЛУ ТБ и ШЛУ ТБ значительно повышается.
Тиоуреидоиминометилпиридиния перхлорат обладает ингибирующим действием на жизнеспособность МБТ, в том числе устойчивых к другим ПТП. Возможна перекрестная устойчивость с тиоамидами. Не рекомендуется к использованию у пациентов с ВИЧ-инфекцией в связи отсутствием информации о безопасности препарата у них.
Антибактериальные препараты класса карбапенемов (#имипенем + циластатин, #меропенем) могут быть назначены пациентам с ШЛУ ТБ при невозможности сформировать режим химиотерапии из 4 препаратов с известной лекарственной чувствительностью (включая бедаквилин, #линезолид). В связи с наибольшей активностью карбапенемов в присутствии клавулановой кислоты по отношению к M. tuberculosis, препараты #имипенем + циластатин и #меропенем назначаются с обязательным включением в режим химиотерапии #амоксициллина с клавулановой кислотой из расчета 125 мг кислоты каждые 8 - 12 ч.
Адъюванты химиотерапии: глутамил-цистеинил-глицин динатрия. Глутамил-цистеинил-глицин динатрия - адьювант химиотерапии при лечении туберкулеза с МЛУ возбудителя [79, 80].
Перекрестная резистентность. Мутации, вызывающие устойчивость к одному препарату, могут также вызвать устойчивость к некоторым или ко всем препаратам данной группы и даже, что более редко, к препаратам из других групп. Например, устойчивость к аминогликозиду канамицину с высокой степенью вероятности означает наличие перекрестной устойчивости к #амикацину. С другой стороны, перекрестная устойчивость между аминогликозидами, канамицином и стрептомицином обычно низкая. Кроме того, выделенные у пациентов штаммы МБТ, устойчивые к высоким дозам канамицина, могут обладать устойчивостью к не являющемуся аминогликозидом - капреомицину. Перекрестная резистентность противотуберкулезных препаратов приведена в приложении 1.
Приложение 1
ПЕРЕКРЕСТНАЯ РЕЗИСТЕНТНОСТЬ ПРОТИВОТУБЕРКУЛЕЗНЫХ ПРЕПАРАТОВ
Препараты
Перекрестная резистентность
Изониазид
При устойчивости к изониазиду с мутацией в гене inhA возможна устойчивость к тиоамидам.
Рифабутин, рифапентин
Рифампицин и рифабутин/рифапентин имеют высокую перекрестную резистентность.
Тиоамиды
Препараты группы имеют 100% перекрестную резистентность.
Возможна перекрестная резистентность с тиоуреидоиминометилпиридиния перхлоратом.
Аминогликозиды и полипептид
#Амикацин и канамицин имеют высокую перекрестную резистентность.
Аминогликозиды и капреомицин имеют низкую перекрестную резистентность, ассоциированную с мутацией в rrs гене. Стрептомицин имеет низкую перекрестную резистентность с #амикацином, канамицином и капреомицином.
Фторхинолоны
Имеют различную перекрестную резистентность внутри группы. В исследованиях in vitro доказано, что некоторые штаммы МБТ могут быть чувствительны к фторхинолонам последних генераций (левофлоксацину, #моксифлоксацину) при устойчивости к офлоксацину.
Кратность применения и суточные дозы препаратов. Суточные дозы ПТП - изониазида, рифампицина, рифабутина, рифапентина, этамбутола, канамицина, #амикацина, капреомицина, левофлоксацина, #моксифлоксацина, спарфлоксацина - назначаются в один прием, что создает высокий пик концентрации препаратов в сыворотке крови. Суточная доза пиразинамида может делиться на три приема при плохой переносимости препарата, однако, однократный прием является предпочтительным. Суточные дозы протионамида, этионамида, циклосерина, теризидона, аминосалициловой кислоты, и препаратов третьего ряда могут делиться на два-три приема в зависимости от индивидуальной переносимости препаратов, на амбулаторном лечении предпочтительным является однократный прием всей суточной дозы (приложение 2).
Приложение 2
СУТОЧНЫЕ ДОЗЫ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ ДЛЯ ВЗРОСЛЫХ
Препарат
Суточные дозы препаратов для взрослых (при ежедневном приеме)
сут
макс, мг
Изониазид
5 - 10 мг/кг
600 - 900
Рифампицин
10 мг/кг
600
Пиразинамид
25 - 30 мг/кг
2500 мг
Этамбутол
15 - 25 мг/кг
2000 мг
Стрептомицин
15 - 40 мг/кг
1000 мг
Канамицин
15 - 20 мг/кг
1000 мг
#Амикацин
15 - 22,5 мг/кг
1000 мг
Левофлоксацин
10 - 15 мг/кг
750 - 1000 мг
#моксифлоксацин
7,5 - 10 мг/кг
400 мг
Спарфлоксацин
< 50 кг - 200 мг
50 - 70 кг - 300 мг
> 70 кг - 400 мг
400 мг
Протионамид, этионамид
15 - 20 мг/кг
750 - 1000 мг
Капреомицин
15 - 20 мг/кг
1000 мг
Циклосерин
10 - 20 мг/кг
750 - 1000 мг
Теризидон
10 - 15 мг/кг
750 - 1000 мг
Аминосалициловая кислота
150 мг
12000 мг
Бедаквилин
400 мг ежедневно в первые 2 недели, затем 200 мг 3 раза в неделю (с 3 недели перерыв между приемом препарата не менее 48 часов)
#Линезолид
10 мг/кг
1200 мг
#Амоксициллин + #клавулановая кислота
80 мг/кг
3000
#Имипенем + циластатин
2000 мг
4000 мг (или 50 мг/кг/сут)
#Меропенем
3000 мг
Тиоуреидоиминометилпиридиния перхлорат
9.5 - 12.5 мг/кг
1200 мг
Рифабутин
300 мг
при нетуберкулезной микобактериальной инфекции - 450 - 600 мг
Рифапентин
10 мг/кг
600
глутамил-цистеинил-глицин динатрия
60 мг один раз сутки первые 10 дней ежедневно, последующие 20 дней 60 мг через день
Пациенты, получающие препараты дробно в стационаре, по меньшей мере, за 2 недели до выписки переводятся на однократный прием. Противотуберкулезные и антибактериальные препараты назначаются с учетом массы тела и коррекцией дозировок по мере его увеличения. Клинический и лабораторный мониторинг побочных действий препаратов проводится в течение всего курса лечения.
Приложение Д
РЕЖИМЫ ХИМИОТЕРАПИИ БОЛЬНЫХ ТУБЕРКУЛЕЗОМ
Режим химиотерапии - это комбинация противотуберкулезных и антибактериальных препаратов, длительность и кратность их приема, сроки и содержание контрольных исследований, а также организационные формы проведения лечения. Режим химиотерапии определяется на основании результатов определения лекарственной чувствительности МБТ, выделенных из патологического материала, или данными анамнеза при их отсутствии.
В процессе химиотерапии обязателен непосредственный контроль медицинского персонала за приемом противотуберкулезных препаратов.
В процессе химиотерапии пациентов с туберкулезом, назначается сопутствующая терапия для предотвращения и коррекции побочных действий лекарственных препаратов.
В лечении туберкулеза используется пять режимов химиотерапии. Выбор режима осуществляется с учетом данных анамнеза и спектра лекарственной устойчивости выделенного возбудителя. Из данных анамнеза имеет значение: лечился ли ранее пациент от туберкулеза (регистрационная группа), результаты ТЛЧ, исходы предыдущего лечения, контакт с больным туберкулезом. До получения результатов ТЛЧ важно правильно определить, относится ли пациент к группе риска МЛУ ТБ.
Выбор режима химиотерапии при использовании МГМ проводится на основании результатов определения лекарственной чувствительности как минимум к рифампицину, изониазиду и рифампицину, изониазиду, рифампицину и офлоксацину.
Назначение и коррекцию режима химиотерапии при использовании МГМ проводят в два этапа:
1. Первоначально - на основании результата определения лекарственной чувствительности возбудителя, полученного МГМ.
2. В последующем - на основании результата определения лекарственной чувствительности возбудителя на жидких или плотных питательных средах к препаратам основного и резервного ряда. При расхождении результатов для принятия клинических решений учитывается обнаружение лекарственной устойчивости микобактерий к изониазиду и/или рифампицину любым сертифицированным методом исследования.
Выбор режима химиотерапии при отсутствии результата определения лекарственной устойчивости возбудителя осуществляется на основании результата оценки риска МЛУ.
Риск МЛУ ТБ имеют:
- заболевшие из достоверного контакта с пациентом, страдающим МЛУ ТБ (МЛУ ТБ у вероятного источника заражения должно быть документировано);
- пациенты, ранее получавшие два и более неэффективных курсов химиотерапии туберкулеза;
- пациенты с рецидивом туберкулеза и в других случаях повторного лечения, если ранее у пациентов была выявлена ЛУ к одному из основных препаратов - изониазиду или рифампицину;
- пациенты с отрицательной клинико-рентгенологической динамикой процесса, а также при сохранении или появлении бактериовыделения после контролируемого приема 90 суточных доз;
- пациенты с туберкулезом с сохраняющимся или появившимся вновь бактериовыделением после контролируемого приема не менее 60 суточных доз, лечение контролируемого лечения по I, II или III режимам химиотерапии и не имеющих результатов определения лекарственной чувствительности возбудителя, при отсутствии других причин неэффективности лечения и обеспечении приверженности больного к лечению;
- пациенты с туберкулезом и ВИЧ-инфекцией при отрицательной клинико-рентгенологической динамике процесса при проведении контролируемого лечения по I, II или III режимам при отсутствии результатов определения лекарственной чувствительности возбудителя к противотуберкулезным препаратам вне зависимости от количества принятых доз.
Режимы химиотерапии назначаются на основании индивидуальных результатов определения лекарственной устойчивости возбудителя: I/III - при лекарственной чувствительности, II - при монорезистентности к Н или полирезистентности, IV - при МЛУ с лекарственной чувствительностью к фторхинолонам, V - при МЛУ с лекарственной устойчивостью к фторхинолонам, или, при их отсутствии, на основании результатов оценки риска МЛУ ТБ (приложение 1).
Приложение 1
РЕЖИМЫ ХИМИОТЕРАПИИ БОЛЬНЫХ ТУБЕРКУЛЕЗОМ
Режим
Фазы
Интенсивной терапии
Продолжения терапии
I
2 - 3 H R/Rb <1> Z E [S]
4 <*> <2> H R/Rpt 4 <*> H R E
5 <**> <3> H R E
12 <4> H R/Rb/Rpt <1>/12 H R/Rb <1> E [Z]
6 <5> H R/Rb E [Z]
II
3 Km/Am[Cm] R/Rb <1> Z Lfx [Sfx Mfx] [E] [Pto/Eto]
6 R Z Lfx [Sfx Mfx] [E] [Pto/Eto]
9 <5> R/Rb <1> Z Lfx [Sfx Mfx] [E] [Pto/Eto]
III
2 - 3 H R/Rb <1> Z E
4 <*> <2> H R/Rpt
5 <**> <3> H R E
9 <4> H R/Rb E[Z]
6 <5> H R/Rb/Rpt <1> E [Z]
IV
8 Cm Lfx Z Cs/Trd Pto/Eto PAS [Km/Am] [E] [Mfx Sfx] [Bq <***>] [Tpp]
12 - 18 Lfx Z Cs/Trd Pto/Eto PAS
[E] [Mfx Sfx]
V
8 Bq <***> Lzd Mfx [Lfx] Cs/Trd Cm Z PAS [E] [Pto/Eto] [Amx Imp Mp] [Tpp <***>]
12 - 18 Lzd Mfx [Lfx] Cs/Trd Z PAS [E] [Pto/Eto] [Amx Imp Mp]
--------------------------------
Примечания
<*> При туберкулезе органов дыхания для впервые выявленных больных.
<**> При туберкулезе органов дыхания для случаев после прерванного лечения, рецидива или категории прочие случаи повторного лечения (за исключением после неудачи).
<***> Bq и Tpp назначаются на 6 месяцев.
Сокращения: H - изониазид, R - рифампицин, Rb - рифабутин, Rpt - рифапентин, Z - пиразинамид, E - этамбутол, Km - канамицин, Am - #амикацин, Pto - протионамид, Eto - этионамид, Cm - капреомицин, Fq - фторхинолон Lfx - левофлоксацин, Mfx - #моксифлоксацин, Cs - циклосерин, Trd - теризидон, PAS - аминосалициловая кислота, Lzd - #линезолид, Amx - #амоксициллин с клавулановой кислотой, Imp - #имипенем с циластатином, Mp - #меропенем, Tpp - тиоуреидоиминометилпиридиния перхлорат.
Приложение Е
АЛГОРИТМЫ ПРЕДУПРЕЖДЕНИЯ И КУПИРОВАНИЯ ПОБОЧНЫХ РЕАКЦИЙ
Одной из сложностей, возникающих в процессе лечения пациентов по IV и V режимам химиотерапии, являются неблагоприятные побочные реакции применяемых химиотерапевтических средств. Наиболее частыми неблагоприятными побочными реакциями являются: тошнота, рвота, диарея, артралгия, гипокалиемия, гепатит, ототоксические и аллергические реакции. Реже возникают гипотиреоз, нейропсихические расстройства и нефротоксические реакции (приложение 1).
Перед началом химиотерапии также проводят:
- клинический анализ крови и мочи;
- определение содержания билирубина, АЛТ, АСТ в крови;
- определение содержания глюкозы/сахар в крови;
- определение клиренса креатинина;
- определение уровня тиреотропного гормона перед назначением тиоуреидоиминометилпиридиния перхлората;
- ЭКГ;
- осмотр окулистом перед назначением этамбутола, #линезолида;
- осмотр ЛОР-врачом и аудиограмма перед назначением аминогликозидов или полипептида.
Перед началом лечения необходимо выяснить наличие сопутствующих заболеваний у пациента с МЛУ/ШЛУ ТБ, назначить консультацию соответствующего специалиста и необходимый комплекс обследования для оценки степени тяжести сопутствующего заболевания и подбора корректирующей терапии. При некоторых сопутствующих заболеваниях, например, сахарном диабете, заболеваниях ЖКТ, почек, печени, психических расстройствах, выше риск возникновения неблагоприятных побочных реакций противотуберкулезных и антибактериальных препаратов. Более подробно лечение МЛУ/ШЛУ ТБ у пациентов с сопутствующими заболеваниями описано в п. 4.6.
Во время химиотерапии по IV и V режимам для предотвращения неблагоприятных побочных реакций проводят клинический, лабораторный и инструментальный мониторинг в зависимости от назначенных лекарственных препаратов:
- клинические анализы крови и мочи в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца;
- определение содержания билирубина, АЛТ, АСТ в крови в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения 1 раз в 3 месяца;
- определение клиренса креатинина ежемесячно;
- определение уровня калия, кальция, магния сыворотки крови ежемесячно;
- определение уровня тиреотропного гормона каждые 6 месяцев (при назначении тиоуреидоиминометилпиридиния перхлората каждые 2 месяца);
- аудиограмма ежемесячно;
- исследование мочевой кислоты ежемесячно;
- ЭКГ (интервал QT) ежемесячно.
Для контроля динамики сопутствующих заболеваний и коррекции неблагоприятных побочных реакций химиотерапии при необходимости привлекают консультантов-специалистов (окулиста, психиатра, нарколога, невролога, психолога, эндокринолога и др.).
Приложение 1
МОНИТОРИНГ И ПРЕДУПРЕЖДЕНИЕ
НЕБЛАГОПРИЯТНЫХ ПОБОЧНЫХ РЕАКЦИЙ В ПРОЦЕССЕ ХИМИОТЕРАПИИ
Лекарственный препарат
Наиболее частая неблагоприятная побочная реакция
Клинические исследования, применяемые в целях слежения за состоянием пациентов
Лабораторные и инструментальные исследования, применяемые в целях слежения за состоянием пациентов
Методы предотвращения неблагоприятной побочной реакции
Канамицин (K), #амикацин (Am)
Ототоксичность
Жалобы на снижение слуха на фоне лечения.
Аудиограмма ежемесячно
Комплекс нейропротективных и сосудорасширяющих препаратов:
вазодилататоров (ксантинола никотинат, пентоксифиллин, винпоцетин и др), нейропротекторов (пирацетам, циннаризин, флунаризин и др), препаратов группы B.
Нефро-токсичность
Олигурия, жажда, отеки, сонливость, тошнота
ОАМ ежемесячно, клиренс креатинина ежемесячно, азот мочевины крови, сывороточный креатинин и K+ Mg++, Ca++: 2 раза в месяц у пациентов с высоким риском (пожилые, ЛЖВС, больные сахарным диабетом, ХПН)
Вестибуло-токсичность
Тошнота, рвота, головокружение
Капреомицин (Cm)
Нарушения состава электролитов
Жалобы на слабость, усталость, мышечные спазмы, психологическая и поведенческая неуравновешенность.
Определение уровня калия, кальция, магния сыворотки крови ежемесячно
Более частый контроль при рвоте и диарее.
Объем общих потерь калия и магния может быть намного выше, чем можно судить по их уровню в сыворотке крови
Диета, богатая микроэлементами.
Назначение препаратов калия, кальция, магния, витаминотерапия.
Ототоксичность
Жалобы на снижение слуха на фоне лечения
Аудиограмма ежемесячно
Нефро-токсичность
Олигурия, жажда, отеки, сонливость, тошнота
ОАМ ежемесячно, клиренс креатинина ежемесячно, азот мочевины крови, сывороточный креатинин и K+ Mg++, Ca++: 2 раза в месяц у пациентов с высоким уровнем риска (пожилые, ЛЖВС, больные сахарным диабетом, ХПН)
Левофлоксацин (Lfx), #моксифлоксацин (Mfx), спарфлоксацин (Sfx)
Нарушение ритма сердца
Аритмия
ЭКГ (интервал QT) ежемесячно
Назначение электролитов
Пробиотики
Дисбактериоз
Жалобы на диарею, запор
Жалобы на тошноту, рвоту, потерю аппетита, слабость, темную мочу, светлый стул, боли в правом подреберье, зуд
Гиперемия и зуд открытых участков кожи
Жалобы на боли в суставах на фоне лечения
Билирубин, АЛТ, АСТ в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца
Гепатопротекторы в терапевтических дозировках.
Гепатит
Фото сенсибилизация
Исключить длительное пребывание на солнце, в солнечные дни (даже зимой) применять крем с фактором защиты SPF 30 - 50
Артралгия
Пиразинамид (Z)
Артралгия
Жалобы на боли в суставах на фоне лечения
Лекарственный гепатит
Жалобы на тошноту, рвоту, потерю аппетита, слабость, темную мочу, светлый стул, боли в правом подреберье, зуд
Билирубин, АЛТ, АСТ в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца
Гепатопротекторы в терапевтических дозировках
Гиперурикемия
Мочевая кислота ежемесячно
Этамбутол (E)
Неврит зрительного нерва
Жалобы на резкое значительное снижение зрения, появление пятна перед глазом, болезненность при движении глаза, сужение поля зрения, нарушение цветоощущения.
Консультация окулиста ежемесячно
Циклосерин (Cs), Теризидон (Trd)
Периферическая нейропатия
Жалобы на чувство жжения и покалывания, онемение, слабость и боль в ногах
Бред, галлюцинации
Повторяющиеся движения части тела с потерей сознания или без
В течение более 2 недель подавленное настроение, потеря интереса, упадок сил, снижение психомоторных реакций, нарушение сна и аппетита, неспособность сосредоточиться
Интервал между безопасной дозой (20 - 30 мг/мл) и токсической (более 30 мг/мл) очень небольшой; побочные реакции зависят от дозы
Доза рассчитывается на массу тела: < 50 кг = 500 мг, до 75 кг = 750 мг, > 75 кг = 1000 мг
Пиридоксин 50 мг на каждые 250 мг циклосерина.
Глицин и глутаминовая кислота в терапевтических дозировках
Психоз
Судороги
Депрессия
Аминосалициловая кислота (PAS)
Тошнота и рвота
Жалобы на тошноту и рвоту на фоне приема препаратов.
Гранулированная форма препарата снижает развитие желудочно-кишечных расстройств
Сухие соленые продукты уменьшают желудочно-кишечные расстройства
Прием аминосалициловой кислоты через 1 ч после приема других препаратов
Диарея
Жалобы на водянистый стул более 3 - 4 раз в день.
Гастрит
Жалобы на ноющую или острую жгучую боль в эпигастральной области, которая обостряется или исчезает в процессе приема пищи; тошноту; рвоту (http://health.mail.ru/disease/rvota/); отсутствие аппетита; отрыжку; метеоризм; ощущение переполненности в эпигастральной области после еды.
Жалобы на тошноту, рвоту, потерю аппетита, слабость, темную мочу, светлый стул, боли в правом подреберье, зуд
Гепатит
Жалобы на усталость, слабость, депрессию, запоры, потерю аппетита, сухость кожи, ломкость и выпадение волос
билирубин, АЛТ, АСТ в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца
Гепатопротекторы в терапевтических дозировках
Гипотиреоз
Уровень тиреотропного гормона каждые 6 месяцев
Протионамид (Pto), Этионамид (Eto)
Тошнота и рвота
Противорвотные препараты (метоклопрамида гидрохлорид и др.) в первые месяцы химиотерапии прием тиоамидов проводить тремя отдельными дозами.
Гепатопротекторы в терапевтических дозировках.
Гепатит
Жалобы на тошноту, рвоту, потерю аппетита, слабость, темную мочу, светлый стул, боли в правом подреберье, зуд
билирубин, АЛТ, АСТ в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца
Гипотиреоз
Жалобы на усталость, слабость, депрессию, запоры, потерю аппетита, сухость кожи, ломкость и выпадение волос
уровень тиреотропного гормона каждые 6 месяцев
Гастрит
Жалобы на ноющую или острую жгучую боль в эпигастральной области, которая обостряется или исчезает в процессе приема пищи; тошноту; рвоту (http://health.mail.ru/disease/rvota/); отсутствие аппетита; отрыжку; метеоризм; ощущение переполненности в эпигастральной области после еды
Бедаквилин (Bq)
Тошнота и рвота
Жалобы на тошноту и рвоту на фоне приема препаратов.
Противорвотные препараты (метоклопрамида гидрохлорид и др.)
Артралгия
Жалобы на боли в суставах на фоне лечения
Нарушение ритма сердца, удлинение интервала QT
Аритмия
ЭКГ (интервал QT) ежемесячно
Гепатит
Жалобы на тошноту, рвоту, потерю аппетита, слабость, темную мочу, светлый стул, боли в правом подреберье, зуд
Билирубин, АЛТ, АСТ в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца
Гепатопротекторы в терапевтических дозировках при наличии факторов риска возникновения гепатита
#Линезолид (Lzd)
Нарушения состава электролитов
Жалобы на слабость, усталость, мышечные спазмы, психологическая и поведенческая неуравновешенность.
Определение уровня калия, кальция, магния сыворотки крови ежемесячно
Более частый контроль при рвоте и диарее.
Объем общих потерь калия и магния может быть намного выше, чем можно судить по их уровню в сыворотке крови
Миелосупрессия
Анемия, лейкопения, панцитопения, тромбоцитопения
Клинический анализ крови в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца
Периферическая нейропатия
Жалобы на чувство жжения и покалывания, онемение, слабость и боль в ногах
Оптическая нейропатия
Изменение остроты зрения, изменение цветового восприятия, затуманенность зрения, дефекты полей зрения
Консультация окулиста ежемесячно
Тиоуреидоиминометилпиридиния перхлорат (Tpp)
Головокружение, сонливость
Жалобы на головокружение и сонливость
Пиридоксин, глицин и глутаминовая кислота
Гипотиреоз
Жалобы на усталость, слабость, депрессию, запоры, потерю аппетита, сухость кожи, ломкость и выпадение волос
Уровень тиреотропного гормона перед началом лечения и каждые 2 месяца
Транзиторная сыпь, крапивница и лихорадка выше 38 °C
Тошнота, рвота
Жалобы на сыпь, зуд, гипертермию
Жалобы на тошноту и рвоту на фоне приема препаратов.
Жалобы на тошноту, рвоту, потерю аппетита, слабость, темную мочу, светлый стул, боли в правом подреберье, зуд
Гепатит
Билирубин, АЛТ, АСТ в интенсивной фазе лечения не реже 1 раза в месяц, а в фазе продолжения - 1 раз в 3 месяца
Гепатопротекторы в терапевтических дозировках при наличии факторов риска возникновения гепатита
#Амоксициллин + клавулановая кислота (Amx)
Тошнота и рвота
Жалобы на тошноту и рвоту на фоне приема препаратов.
Противорвотные препараты (метоклопрамида гидрохлориди др.) Пробиотики
Диарея
Жалобы на водянистый стул более 3 - 4 раз в день
#Имипенем + циластатин (Imp), #меропенем (Mp)
Тошнота и рвота
Жалобы на тошноту и рвоту на фоне приема препаратов.
Противорвотные препараты (метоклопрамида гидрохлориди др) Пробиотики
Диарея
Жалобы на водянистый стул более 3 - 4 раз в день
Необходимо помнить, что:
- некоторые неблагоприятные побочные реакции могут представлять угрозу для жизни пациента, если их своевременно не диагностировать и не купировать;
- если неблагоприятные побочные реакции не купируются должным образом, существует высокий риск отрыва от лечения и неудачи в лечении;
- большинство неблагоприятных побочных реакций умеренно выражены и легко управляемы без нанесения ущерба для противотуберкулезной терапии;
- т.к. пациенты получают химиотерапию в комбинации, иногда сложно определить какой препарат вызвал реакцию;
- неблагоприятные побочные реакции могут возникать из-за взаимодействия препаратов между собой;
- во всех случаях неблагоприятных побочных реакций в первую очередь должны быть исключены и устранены другие причины (соматические и инфекционные заболевания), которые могли бы вызвать подобные проявления.
Для коррекции неблагоприятных побочных реакций используется следующий алгоритм:
- непосредственное устранение неблагоприятных реакций по стандартным схемам;
- уменьшение дозы препарата(ов), который(е) наиболее вероятно стал(и) причиной неблагоприятных реакций; отмена препарата (в случаях возникновения неблагоприятных побочных реакций, угрожающих жизни пациента, отмена препарата проводится незамедлительно) (приложение 2).
Приложение 2
КОРРЕКЦИЯ
НЕБЛАГОПРИЯТНЫХ ПОБОЧНЫХ РЕАКЦИЙ В ПРОЦЕССЕ ХИМИОТЕРАПИИ
Неблагоприятная побочная реакция
Наиболее вероятный препарат
Рекомендуемая коррекция
Судороги
Циклосерин, изониазид, левофлоксацин, #моксифлоксацин, спарфлоксацин
1. Отмена препарата, вызвавшего судороги.
2. Консультация психиатра.
3. Противосудорожная терапия (фенитоин, вальпроевая кислота) по рекомендации психиатра (возможно в течение всего курса лечения пациента с МЛУ/ШЛУ ТБ)
3. Назначить Пиридоксин в максимальной суточной дозе (200 мг в день).
4. Возобновить прием препарата или снизить его дозу.
5. Прекратить назначение препарата, если это не повредит лечению.
Периферическая нейропатия
Циклосерин, #линезолид, изониазид, стрептомицин, канамицин, #амикацин, капреомицин, этионамид, протионамид, левофлоксацин, #моксифлоксацин, спарфлоксацин
1. Назначить пиридоксин в максимальной суточной дозе (200 мг в день).
2. Заменить аминогликозид капреомицином, если к нему сохранена чувствительность.
3. Начать терапию трициклическими антидепрессантами типа амитриптилина (не назначаются при применении #линезолида - опасность серотонинового синдрома), нестероидными противовоспалительными препаратами.
4. Снизить дозу соответствующего препарата.
5. При неустранимых побочных действиях отменить препарат.
Головная боль, сонливость
Циклосерин, изониазид, бедаквилин, тиоуреидоиминометилпиридиния перхлорат
Назначить пиридоксин в максимальной суточной дозе (200 мг в день).
НПВП (при применении Tpp противопоказан метамизол натрия)
Гипертермия
Тиоуреидоиминометилпиридиния перхлорат
НПВП (при применении Tpp противопоказан метамизол натрия)
Снижение слуха
Стрептомицин, канамицин, #амикацин, капреомицин
1. Провести аудиографию.
2. Назначить бетагестин, этилметилгидроксипиридина сукцинат.
3. Назначить капреомицин, если неблагоприятная побочная реакция вызвана #амикацином или канамицином при сохранении чувствительности МБТ к нему.
3. Снизить дозу препарата или назначить интермиттирующий режим (3 раза в неделю).
4. При неустранимых побочных действиях отменить препарат.
5. Слухопротезирование при снижении слуха.
Вестибулотоксичность
Стрептомицин, канамицин, #амикацин, капреомицин, циклосерин, левофлоксацин, #моксифлоксацин, спарфлоксацин, изониазид, этионамид, #линезолид
1. Снизить дозу препарата из группы аминогликозидов или полипептида или назначить интермиттирующий режим (3 раза в неделю).
Психоз
Циклосерин, изониазид, левофлоксацин, #моксифлоксацин, спарфлоксацин, этионамид, протионамид
1. Отменить препарат до устранения симптомов психоза.
2. Назначить консультацию психиатра.
3. Начать лечение психоза по рекомендации психиатра (возможно на протяжении всего курса химиотерапии будет необходим прием психотропных препаратов).
4. Возобновить прием препарата или снизить его дозу.
5. При неустранимых побочных действиях отменить препарат.
Депрессия
Циклосерин, изониазид, этионамид, протионамид, левофлоксацин, #моксифлоксацин, спарфлоксацин
1. Консультация психиатра.
2. Назначить антидепрессивную терапию по рекомендации психиатра (флуоксетин, амитриптилин)
3. Исследование уровня ТТГ (при повышении см. гипотиреоз)
4. Групповая или индивидуальная психотерапия
5. Снизить дозу соответствующего препарата.
6. При неустранимых побочных действиях отменить препарат.
Гипотиреоз
Аминосалициловая кислота, этионамид, протионамид, тиоуреидоиминометилпиридиния перхлорат
1. Исследовать уровень гормонов щитовидной железы.
2. Назначить консультацию эндокринолога.
3. Назначить курс лечения левотироксином натрия по рекомендации эндокринолога.
Тошнота и рвота
Рифампицин, рифабутин, рифапентин, аминосалициловая кислота, этионамид, протионамид, изониазид, этамбутол, пиразинамид, бедаквилин, #амоксициллин + клавулановая кислота, тиоуреидоиминометилпиридиния перхлорат
1. Определить степень дегидратации, провести коррекцию нарушений водно-электролитного баланса.
2. Назначить препарат другого производителя. Препарат, вызывающий тошноту принимать на ночь вместе с бензодиазепином.
3. Назначить противорвотную терапию
(метоклопрамид).
4. При неустранимых побочных действиях отменить препарат.
Острый гастрит
Этионамид, протионамид, аминосалициловая кислота, левофлоксацин, #моксифлоксацин, спарфлоксацин, изониазид, этамбутол, пиразинамид
1. Назначить препараты парентерально (при наличии в/м и в/в форм).
2. Назначить H2-блокаторы, ингибиторы протонной помпы и/или антациды (антациды назначают за 4 ч до или через 4 ч после приема ПТП).
3. Снизить дозу соответствующего препарата.
4. При неустранимых побочных действиях отменить препарат.
Диарея
Аминосалициловая кислота, этионамид, протионамид
1. Контроль уровня электролитов и их восполнение.
2. Введение солевых растворов,
3. Исследование на дисбактериоз, лечение дисбактериоза
Дисбактериоз
Левофлоксацин, #моксифлоксацин, спарфлоксацин, #амоксициллин + клавулановая кислота
1. Назначить лечение эубиотиками, ферментными препаратами, поливитаминами и другими препаратами по показаниям в зависимости от результатов бактериологического исследования толстого кишечника.
2. По окончании курса лечения провести повторное бактериологическое исследование содержимого толстого кишечника.
Гепатит
Пиразинамид, изониазид, рифампицин, рифабутин, рифапентин, этионамид, протионамид, аминосалициловая кислота тиоуреидоиминометилпиридиния перхлорат
1. При повышении уровня трансаминаз в 4 раза и более прекратить химиотерапию до разрешения гепатита.
2. Исключить другие вероятные причины гепатита.
3. Провести дезинтоксикационную и гепатопротекторную терапию.
4. Исключить наиболее гепатотоксичные препараты
5. Возобновить прием остальных ПТП под строгим контролем функции печени.
Нефротоксичность
Стрептомицин, канамицин, #амикацин, капреомицин
1. Определить клиренс креатинина.
2. Решить вопрос о применении капреомицина, если ранее были назначены аминогликозиды (более нефротоксичны).
3. Назначить препарат 2 или 3 раза в неделю под контролем функции почек
4. Уточнить влияние всех других ПТП на клиренс креатинина.
5. Скорректировать дозы остальных ПТП в соответствии с клиренсом креатинина.
Нарушения состава электролитов (снижение уровня калия и магния)
Капреомицин, канамицин, #амикацин, стрептомицин
1. Определить уровня калия в сыворотке крови.
2. При снижении уровня калия исследовать также и уровень магния, а при показаниях еще и кальция.
3. Компенсировать сдвиги электролитного состава препаратами калия, магния, кальция.
Нарушение функции зрения
Этамбутол, #линезолид, протионамид, этионамид, изониазид, стрептомицин
1. Отменить этамбутол, #линезолид.
2. Назначить консультацию врача-офтальмолога.
3. При подтверждении диагноза оптического неврита препарат исключить.
Артралгия
Пиразинамид, левофлоксацин, #моксифлоксацин, спарфлоксацин, бедаквилин
1. Назначить лечение нестероидными противовоспалительными препаратами.
2. Снизить дозу соответствующего препарата.
3. При неустранимых побочных действиях отменить препарат.
Удлинение интервала QT
Бедаквилин, #моксифлоксацин, спарфлоксацин
Проверить уровень электролитов (K, Ca, Mg).
Исключить непротивотуберкулезные лекарственные препараты, удлиняющие интервал QT.
#моксифлоксацин или спарфлоксацин заменить на левофлоксацин.
При удлинении интервала QT более 500 мс повторить
ЭКГ, при подтверждении - отменить бедаквилин.
Миелосупрессия (лейкопения, анемия, тромпоцитопения и др.)
#Линезолид
Прекратить прием #линезолида.
При нормализации показателей крови можно возобновить прием #линезолида с 300 мг под контролем показателей ОАК.
Препарат отменить при повторном возникновении симптомов.
Аллергическая реакция
Любой
Неотложная помощь при анафилактическом шоке и отеке Квинке с последующей отменой вызвавшего их препарата.
Исключить воздействие других возможных аллергенов.
Прием препаратов на фоне антигистаминных и/или кортикостероидов (преднизолон) до купирования симптомов аллергических реакций легкой и средней степени тяжести.
