<Письмо> Минздравсоцразвития России от 05.05.2012 N 14-3/10/1-2819
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ
РОССИЙСКОЙ ФЕДЕРАЦИИ
ПИСЬМО
от 5 мая 2012 г. N 14-3/10/1-2819
Министерство здравоохранения и социального развития Российской Федерации в рамках исполнения пункта 21 Поручения Председателя Правительства Российской Федерации В.В. Путина от 27 марта 2012 года N ВП-П12-1763 с целью организации эффективной работы по выявлению и коррекции факторов риска развития заболеваний в Центрах здоровья Российской Федерации направляет для использования в работе методические рекомендации "Оказание медицинской помощи взрослому населению в Центрах здоровья".
Т.А.ГОЛИКОВА
Приложение
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ
РОССИЙСКОЙ ФЕДЕРАЦИИ
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ
УЧРЕЖДЕНИЕ "ГОСУДАРСТВЕННЫЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ЦЕНТР
ПРОФИЛАКТИЧЕСКОЙ МЕДИЦИНЫ" МИНЗДРАВСОЦРАЗВИТИЯ РОССИИ
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ
"МОСКОВСКИЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ГЛАЗНЫХ
БОЛЕЗНЕЙ ИМ. ГЕЛЬМГОЛЬЦА" МИНЗДРАВСОЦРАЗВИТИЯ РОССИИ
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ
УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
"МОСКОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИКО-СТОМАТОЛОГИЧЕСКИЙ
УНИВЕРСИТЕТ" МИНЗДРАВСОЦРАЗВИТИЯ РОССИИ
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ
УЧРЕЖДЕНИЕ "НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ПИТАНИЯ"
РОССИЙСКОЙ АКАДЕМИИ МЕДИЦИНСКИХ НАУК
"МОСКОВСКИЙ НАУЧНО-ПРАКТИЧЕСКИЙ ЦЕНТР НАРКОЛОГИИ"
ДЕПАРТАМЕНТА ЗДРАВООХРАНЕНИЯ ГОРОДА МОСКВЫ
Утверждаю
Главный специалист по
профилактической медицине
Минздравсоцразвития России
С.А.БОЙЦОВ
23.04.2012
Главный специалист стоматолог
Минздравсоцразвития России
О.О.ЯНУШЕВИЧ
23.04.2012
Главный специалист офтальмолог
Минздравсоцразвития России
В.В.НЕРОЕВ
23 апреля 2012 г.
Главный специалист диетолог
Минздравсоцразвития России
В.А.ТУТЕЛЬЯН
23 апреля 2012 г.
Главный специалист нарколог
Минздравсоцразвития России
Е.А.БРЮН
23 апреля 2012 г.
ОКАЗАНИЕ МЕДИЦИНСКОЙ ПОМОЩИ
ВЗРОСЛОМУ НАСЕЛЕНИЮ В ЦЕНТРАХ ЗДОРОВЬЯ
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
Аннотация
Методические рекомендации содержат описание организации оказания медицинской помощи населению в центрах здоровья.
Формирование здорового образа жизни населения является важным направлением в процессе модернизации российского здравоохранения - при сохранении усилий совершенствования процесса диагностики и лечения заболеваний. В современных условиях важнейшей компонентой формирования успеха в снижении смертности от неинфекционных заболеваний является обеспечение комплексного подхода к формированию здорового образа жизни населения, что на должном уровне должны обеспечивать центры здоровья.
Методические рекомендации предназначены для руководителей и врачей центров здоровья, врачей терапевтов, кардиологов, врачей общей практики, специалистов службы медицинской профилактики.
Авторы: Кривонос О.В., Бойцов С.А., Погосова Н.В., Юферева Ю.М., Янушевич О.О., Кузьмина Э.М., Нероев В.В., Тутельян В.А., Батурин А.К., Погожева А.В., Брюн Е.А.
Введение
Основными причинами смерти населения большинства стран мира являются неинфекционные заболевания (НИЗ), к которым в первую очередь относятся сердечно-сосудистая патология, злокачественные новообразования, хронические респираторные болезни и сахарный диабет (СД). В Российской Федерации данные заболевания служат причиной 75% всех смертей, при этом 56% из них приходятся на сердечно-сосудистые заболевания (ССЗ), в значительной степени обусловленные преждевременной смертностью среди мужчин среднего возраста. Этих преждевременных смертей по большей части можно было бы избежать с помощью профилактических мероприятий, снижающих уровень подверженности отдельных людей и населения в целом факторам риска (ФР) НИЗ. ФР для основных НИЗ являются общими. К важнейшим из них относятся так называемые поведенческие ФР - курение, нездоровое питание, недостаточная физическая активность (ФА) и избыточное потребление алкоголя. Артериальная гипертензия (АГ) и гиперхолестеринемия (основные биологические ФР НИЗ) в значительной степени являются вторичными в отношении поведенческих, поэтому образ жизни и связанные с ним стереотипы поведения оказывают более существенное влияние на здоровье населения. Вклад здорового образа жизни (ЗОЖ) в здоровье человека составляет более 50%.
Формирование ЗОЖ у граждан, начиная с детского возраста, обеспечивается путем проведения мероприятий, направленных на информирование граждан о ФР для их здоровья, создания мотивации к ведению ЗОЖ и обеспечения условий для его ведения, в том числе возможностей для поддержания достаточного уровня ФА и доступности продуктов для здорового питания.
Формирование ЗОЖ населения является важным направлением в процессе модернизации российского здравоохранения - при сохранении усилий совершенствования процесса диагностики и лечения заболеваний реальное обеспечение приоритета ЗОЖ и профилактики.
Мероприятия по формированию ЗОЖ реализуются на популяционном, групповом и индивидуальном уровнях. На популяционном уровне они осуществляются посредством активной непрерывной информационно-коммуникационной кампании и обеспечения условий для ведения ЗОЖ. На индивидуальном и групповом уровнях - в основном в рамках первичной медико-санитарной помощи и в первую очередь в центрах здоровья (ЦЗ).
Регламент работы и вопросы организации ЦЗ
ЦЗ были созданы и функционируют в соответствии со следующими приказами Министерства здравоохранения и социального развития Российской Федерации:
1) N 302н от 10 июня 2009 года "О мерах по реализации постановления Правительства Российской Федерации от 18 мая 2009 года N 413" [1];
2) N 597н от 19 августа 2009 года "Об организации деятельности центров здоровья по формированию здорового образа жизни у граждан Российской Федерации, включая сокращение потребления алкоголя и табака" [2];
3) N 430н от 8 июня 2010 года "О внесении изменений в Приказ Министерства здравоохранения и социального развития Российской Федерации от 19 августа 2009 года N 597н "Об организации деятельности центров здоровья по формированию здорового образа жизни у граждан Российской Федерации, включая сокращение потребления алкоголя и табака" [3];
4) N 152н от 16 марта 2011 года "О мерах, направленных на формирование здорового образа жизни у граждан Российской Федерации, включая сокращение потребления алкоголя и табака" [3];
5) N 328н от 19 апреля 2011 года "О внесении изменений в приложения N 1 - 5 к приказу Министерства здравоохранения и социального развития Российской Федерации от 19 августа 2009 года N 597н". Зарегистрировано в Минюсте 4 мая 2011 г., N 20656 [5];
6) N 1074н от 26 сентября 2011 года "О внесении изменений в приказ Министерства здравоохранения и социального развития Российской Федерации от 19 августа 2009 года N 597н". Зарегистрировано в Минюсте РФ 17 ноября 2011 года. Регистрационный N 22330 [6];
7) Проект Положения о центре здоровья у взрослых (Приложение N 34 к Порядку организации первичной медико-санитарной помощи взрослому населению) [7].
В рамках реализации мероприятий по формированию ЗОЖ и сохранению здоровья граждан Российской Федерации в настоящее время в 83 субъектах России работают на бесплатной основе 502 ЦЗ для взрослых и 193 ЦЗ для детей. Один ЦЗ рассчитан на 200 тысяч населения. Координационно-методические функции для всех ЦЗ выполняет Федеральный координационно-методический центр, созданный по распоряжению Министра здравоохранения и социального развития Российской Федерации на базе ФГБУ "Государственный научно-исследовательский центр" Минздравсоцразвития России.
Основными задачами ЦЗ являются:
1) формирование у граждан ответственного отношения к своему здоровью и здоровью своих близких;
2) мотивирование их к отказу от вредных привычек, в том числе отказу от потребления алкоголя и табака;
3) повышение информированности граждан о ФР НИЗ, а также знаний и навыков по ведению ЗОЖ;
4) выявление ФР сердечно-сосудистых и других НИЗ;
5) выявление лиц с высоким риском развития сердечно-сосудистых и других НИЗ и, при необходимости, направление к соответствующим специалистам;
6) консультирование граждан по вопросам сохранения и укрепления здоровья, включая рекомендации по коррекции питания, двигательной активности, занятиям физкультурой и спортом, режиму сна, условиям быта, труда (учебы) и отдыха;
7) координация с медицинскими и немедицинскими учреждениями по организации профилактических мероприятий.
ЦЗ является структурным подразделением поликлиники, больницы, госпиталя, медсанчасти, диспансера и других медицинских учреждений здравоохранения государственной и муниципальной систем здравоохранения (далее - ЛПУ).
Штаты ЦЗ утверждаются руководителем ЛПУ в соответствии с действующими штатными нормативами. ЦЗ возглавляет заведующий, назначаемый и освобождаемый от должности руководителем ЛПУ. Заведующий ЦЗ назначается при наличии не менее 8 врачебных должностей. Врачебные должности для обеспечения приема взрослого населения в ЦЗ устанавливаются из расчета 0,4 должности врача на 10 тысяч населения. Должности медицинских сестер устанавливаются из расчета не менее 1 на 1 должность врача, младшего медицинского персонала - из расчета не менее 1 на 4 должности врача.
На должность заведующего ЦЗ и врачей ЦЗ назначаются специалисты, соответствующие квалификационным требованиям к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 7 июля 2009 года N 415н (зарегистрирован Минюстом России 9 июля 2009 года, N 14292), по специальности организация здравоохранения и общественное здоровье, терапия, педиатрия, гигиеническое воспитание, общая врачебная практика (семейная медицина), аллергология и иммунология, восстановительная медицина, диетология, лечебная физкультура и спортивная медицина, кардиология, пульмонология, гастроэнтерология, психиатрия-наркология, стоматология профилактическая, медицинская психология и имеющие соответствующую подготовку по вопросам ЗОЖ и медицинской профилактики.
На должность медицинской сестры ЦЗ назначается специалист, соответствующий квалификационным характеристикам должностей работников в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 23 июля 2010 года N 541н (зарегистрирован Минюстом России 25 августа 2010 года N 18247).
На должность гигиениста стоматологического ЦЗ назначается специалист, соответствующий квалификационным характеристикам должностей работников в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 23 июля 2010 года N 541н (зарегистрирован Минюстом России 25 августа 2010 года N 18247), по специальности "Стоматология профилактическая".
Юридический адрес и адрес местонахождения ЦЗ соответствует таковым государственного (областного) или муниципального ЛПУ, в структуре которого он сформирован.
Затратная составляющая текущего финансирования ЦЗ ведется из средств фонда обязательного медицинского страхования (ОМС).
Работа ЦЗ осуществляется по 2-сменному графику в часы работы ЛПУ.
Структура ЦЗ утверждается руководителем ЛПУ, в составе которого он организован. В структуру ЦЗ рекомендуется включать:
- кабинеты врачей,
- кабинет тестирования на аппаратно-программном комплексе (АПК),
- кабинеты инструментального и лабораторного обследования,
- кабинет (зал) лечебной физкультуры (ЛФК),
- учебные классы (аудитории) Школы здоровья,
- кабинет гигиениста стоматологического,
- офтальмологический кабинет,
- кабинет медицинской профилактики.
Кабинет медицинской профилактики ЦЗ в соответствии с Проектом положения о ЦЗ переименовывается в кабинет динамического наблюдения и коррекции ФР [7].
ЦЗ выполняет следующие функции и оказывает медицинские услуги:
а) комплексное обследование граждан, включающее измерение антропометрических данных, скрининг-оценку уровня психофизиологического и соматического здоровья, функциональных и адаптивных резервов организма, экспресс-оценку сердечно-сосудистой системы, оценку комплексных показателей функции дыхательной системы, органа зрения, выявление патологических изменений зубов, болезней пародонта и слизистой оболочки полости рта. По результатам обследований проводится оценка функциональных и адаптивных резервов организма, прогноз состояния здоровья и оценка степени риска развития заболеваний и их осложнений, в том числе риска развития фатальных сердечно-сосудистых осложнений по шкале SCORE (Systematic Coronary Risk Estimation), разработка индивидуальной программы по ведению ЗОЖ, оздоровительных и профилактических мероприятий;
б) медицинская помощь в отказе от потребления табака, алкоголя, организации рационального питания, оптимизации ФА, снижении избыточной массы тела (МТ) и др.;
в) динамическое наблюдение за пациентами группы повышенного риска развития НИЗ и направление к участковым врачам и специалистам ЛПУ по месту жительства пациентов с высокими уровнями ФР (требующими медикаментозного вмешательства) и вновь выявленными заболеваниями;
г) групповое обучение (школы здоровья, лекции, беседы) и индивидуальное консультирование граждан по вопросам ведения ЗОЖ, гигиеническим навыкам, сохранению и укреплению здоровья, включая рекомендации по рациональному питанию, двигательной активности, занятиям физкультурой и спортом, режиму сна, условиям быта, труда (учебы) и отдыха, психогигиене и управлению стрессом, профилактике и коррекции поведенческих ФР НИЗ (курения, избыточного потребления алкоголя, гиподинамии и др.), ответственному отношению к своему здоровью и здоровью своих близких, принципам "ответственного родительства";
д) информирование населения территории обслуживания, заинтересованных юридических и физических лиц о вредных и опасных для здоровья человека факторах внешней среды, ФР НИЗ, а также обучение населения ведению ЗОЖ, жизнесохраняющему поведению, снижению уровня корригируемых ФР, мотивирование к отказу от вредных привычек;
е) методическая и практическая помощь в деятельности врачей и среднего медицинского персонала фельдшерских здравпунктов, фельдшерско-акушерских пунктов, здравпунктов предприятий и организаций, амбулаторий, центров (отделений) врачей общей практики (семейных врачей), поликлиник, поликлинических подразделений медицинских организаций, офисов, расположенных в зоне ответственности по реализации мероприятий по формированию ЗОЖ, проведению школ здоровья;
ж) участие или оказание содействия в реализации мероприятий по формированию ЗОЖ и снижения распространения ФР НИЗ прикрепленного населения, проводимых центром медицинской профилактики и другими организациями;
з) ведение учетной и отчетной документации в соответствии с утвержденными формами и предоставление отчета о деятельности в установленном порядке;
и) осуществление взаимодействия с медицинскими организациями, территориальными органами управления здравоохранением, Роспотребнадзора, Росздравнадзора, общественными организациями, местными (территориальными) средствами массовой информации и иными учреждениями и организациями по вопросам формирования ЗОЖ, организации и проведения медицинской профилактики хронических НИЗ.
Порядок обращения и приема граждан в ЦЗ:
Любой гражданин Российской Федерации вне зависимости от места его регистрации и проживания при наличии паспорта и полиса ОМС имеет право обратиться в ЦЗ. Информация об адресе и режиме работы территориального (ближайшего) ЦЗ вывешивается на видном месте во всех медицинских организациях, оказывающих первичную медико-санитарную помощь, и сообщается гражданам при обращении в регистратуру и справочную.
ЦЗ оказывает медицинские услуги следующим контингентам граждан:
- впервые обратившимся в отчетном году для проведения комплексного обследования;
- обратившимся для динамического наблюдения в соответствии с рекомендациями врача ЦЗ;
- направленным медицинским работником медицинской организации по месту прикрепления;
- направленным медицинскими работниками, оказывающими первичную медико-санитарную помощь в образовательных и других учреждениях;
- направленным врачом, ответственным за проведение дополнительной диспансеризации работающих граждан из I (практически здоров) и II (риск развития заболеваний) групп состояния здоровья (далее - I и II группы состояния здоровья);
- направленным работодателем по заключению врача, ответственного за проведение углубленных медицинских осмотров с I и II группами состояния здоровья.
ЦЗ в плановом порядке по согласованию с органом исполнительной власти муниципального образования в сфере здравоохранения могут проводить для жителей сельской местности (проживающих в его зоне ответственности) и работников крупных предприятий и организаций дни здоровья с организованной доставкой граждан в ЦЗ для прохождения обследования. ЦЗ могут проводиться также выездные акции (в сельские районы, на предприятия) для проведения комплексного обследования, пропаганды ЗОЖ и обучения населения методам профилактики и коррекции ФР НИЗ.
Оснащение ЦЗ:
ЦЗ оснащается в соответствии со стандартом оснащения оборудованием ЦЗ для взрослого населения (согласно Приложению N 9 к Приказу N 1074н от 26 сентября 2011 года) [6].
В стандарт оснащения ЦЗ входит:
1. АПК для скрининг-оценки уровня психофизиологического и соматического здоровья, функциональных и адаптивных резервов организма с комплектом оборудования для измерения параметров физического развития - 1 шт.;
2. Система скрининга сердца компьютеризированная (экспресс-оценка состояния сердца по электрокардиографическим (ЭКГ) сигналам от конечностей) - 1 шт.;
3. Система ангиологического скрининга с автоматическим измерением систолического артериального давления (АД) и расчетом лодыжечно-плечевого индекса (ЛПИ) - 1 шт.;
4. Аппарат для комплексной детальной оценки функций дыхательной системы (спирометр компьютеризированный) - 1 шт.;
5. Биоимпедансметр для анализа внутренних сред организма (процентное соотношение воды, мышечной и жировой ткани) - 1 шт.;
6. Экспресс-анализатор для определения общего холестерина (ХС) и глюкозы в крови (с принадлежностями) - 1 шт.;
7. Анализатор окиси углерода выдыхаемого воздуха с определением карбоксигемоглобина - 1 шт.;
8. Оборудование для определения токсических веществ в биологических средах организма - 1 шт.;
9. Анализатор котинина и других биологических маркеров в крови и моче - 1 шт.;
10. Смокелайзер - 1 шт.;
11. Кардиотренажер - 1 шт.;
12. Пульсоксиметр (оксиметр пульсовой) - 1 шт.;
13. Комплект оборудования для зала ЛФК - 1 шт.;
14. Комплект оборудования для наглядной пропаганды ЗОЖ - 1 шт.;
15. Компьютер персональный - не менее 3 шт.;
16. Рабочее место (кабинет) гигиениста стоматологического, в состав которого входит: установка стоматологическая - 1 шт., компрессор - 1 шт., пылесос-слюноотсос - 1 шт., пескоструйный аппарат - 1 шт.;
17. Рабочее место среднего медицинского персонала офтальмологического кабинета, в состав которого входит: набор пробных очковых линз и призм с пробной оправой - 1 шт., проектор знаков - 1 шт., автоматический рефрактометр - 1 шт., автоматический пневмотонометр - 1 шт.
В комплексное обследование в ЦЗ входит:
- измерение роста и веса;
- тестирование на АПК для скрининг-оценки уровня психофизиологического и соматического здоровья, функциональных и адаптивных резервов организма;
- скрининг сердца компьютеризированный (экспресс-оценка состояния сердца по ЭКГ-сигналам от конечностей);
- экспресс-анализ для определения общего ХС и глюкозы в крови;
- комплексная оценка функций дыхательной системы (спирометр компьютеризированный);
- проверка остроты зрения, рефрактометрия, тонометрия, исследование бинокулярного зрения, определение вида и степени аметропии, наличия астигматизма;
- диагностика кариеса зубов, болезней пародонта, некариозных поражений, болезней слизистой оболочки и регистрация стоматологического статуса пациента;
- пульсоксиметрия;
- ангиологический скрининг с автоматическим измерением систолического АД и расчетом ЛПИ <*>;
- биоимпедансметрия <**>;
- исследование на наличие наркотических средств, психотропных веществ и их метаболитов в биологических средах организма <**>;
- анализ котинина и других биологических маркеров в моче и крови <**>;
- осмотр врача.
--------------------------------
Примечание: <*> - выполняется у пациентов старше 30 лет; <**> - выполняется при наличии показаний [6].
Комплексное обследование в ЦЗ проводится вышеуказанным категориям граждан 1 раз в отчетном году. Динамическое наблюдение граждан в ЦЗ проводится по рекомендации врача ЦЗ: повторно проводятся необходимые исследования и консультация врача.
Практические аспекты комплексного обследования в ЦЗ для взрослого населения:
1. В регистратуре ЦЗ на каждого пациента заполняется паспортная часть "Карты центра здоровья" (учетная форма N 025-ЦЗ/у "Карта центра здоровья").
Длительность - 3 - 5 минут; уровень квалификации персонала - регистратор.
2. Пациенту измеряется рост, вес, показатели физического развития и АД с помощью ростомера, весов, динамометра, калипера и тонометра, входящих в АПК для скрининг-оценки уровня психофизиологического и соматического здоровья, функциональных и адаптивных резервов организма с комплектом оборудования для измерения параметров физического развития (ростомер, весы, калипер и динамометр через USB-разъем подключены к персональному компьютеру (ПК); данные автоматически вводятся в ПК).
Длительность - 5 - 7 минут; уровень квалификации персонала - медсестра.
3. Оценивается фактическое питание с помощью компьютерной программы "Анализ состояния питания человека" (версия 1.2 ГУ Научно-исследовательский институт питания РАМН, 2003 - 2005 гг.).
Длительность - 10 минут; уровень квалификации персонала - медсестра.
4. Оценивается функциональное состояние сердца с помощью системы скрининга сердца компьютеризированной (экспресс-оценка состояния сердца по ЭКГ-сигналам от конечностей с помощью кардиовизора).
Длительность - 3 - 4 минуты; уровень квалификации персонала - медсестра.
5. Проводится экспресс-анализ общего ХС и глюкозы в крови.
Длительность - 3 - 6 минут; уровень квалификации персонала - медсестра.
6. Определяется содержание монооксида углерода в выдыхаемом воздухе с помощью смокелайзера.
Длительность - 1 - 2 минуты; уровень квалификации персонала - медсестра.
7. Оценивается функция внешнего дыхания с помощью компьютеризированного спирометра.
Длительность - 7 - 9 минут; уровень квалификации персонала - медсестра.
8. Проводится экспресс-оценка насыщения гемоглобина артериальной крови кислородом (сатурация), частоты пульса и регулярности ритма с помощью пульсоксиметра.
Длительность - 1 - 2 минуты; уровень квалификации персонала - медсестра.
9. Оценивается риск заболеваний артерий нижних конечностей с помощью системы ангиологического скрининга с автоматическим измерением систолического АД и расчетом ЛПИ.
Длительность - 6 - 8 минут; уровень квалификации персонала - медсестра.
10. Определяется состав тела (процентное соотношение воды, мышечной и жировой ткани) с помощью биоимпедансметра.
Длительность - 3 - 4 минуты; уровень квалификации персонала - медсестра.
11. Проводится экспресс-анализ содержания котинина, алкоголя, наркотических веществ в моче, слюне с помощью тест-полосок или анализатора для химико-токсикологических исследований <*>.
--------------------------------
<*> Исследование выполняется только с согласия пациента.
Длительность - 5 - 7 минут; уровень квалификации персонала - в случае тест-полосок сам пациент, при использовании анализатора для химико-токсилогических исследований - медсестра.
12. Проверка остроты зрения, рефрактометрия, тонометрия, исследование бинокулярного зрения, определение вида и степени аметропии, наличия астигматизма.
Длительность - 7 - 10 минут; уровень квалификации персонала - медсестра офтальмологическая.
13. Диагностика кариеса зубов, болезней пародонта, некариозных поражений, болезней слизистой оболочки и регистрация стоматологического статуса пациента.
Длительность - 15 минут; уровень квалификации персонала - гигиенист стоматологический.
14. Врач на основании результатов комплексного обследования гражданина в ЦЗ на установленном оборудовании выявляет ФР НИЗ, оценивает функциональные и адаптивные резервы организма с учетом возрастных особенностей и прогноз состояния здоровья, включая оценку фатального сердечно-сосудистого риска на ближайшие 10 лет с помощью шкалы SCORE, оценивает фактическое питание пациента, проводит беседу по ЗОЖ, составляет индивидуальную программу оздоровления. При необходимости врач рекомендует гражданину динамическое наблюдение в ЦЗ с проведением повторных обследований в соответствии с выявленными ФР или наблюдение в кабинетах медицинской профилактики ЛПУ, посещение занятий в Школах здоровья, лечебно-физкультурных кабинетах и врачебно-физкультурных диспансерах по программам, разработанным в ЦЗ [4]. Если в процессе обследования в ЦЗ выявляются высокие уровни ФР или подозрение на какое-либо заболевание, врач ЦЗ рекомендует гражданину обратиться в ЛПУ к участковому врачу или соответствующему врачу-специалисту для определения дальнейшей тактики его наблюдения и лечения. Сведения о гражданах, которым необходимо наблюдение в кабинете медицинской профилактики или у которых выявлено подозрение на заболевание, с их согласия передаются в кабинет медицинской профилактики или врачу-терапевту участковому по месту жительства (по месту прикрепления) гражданина соответственно [4].
Врач ЦЗ может назначать лекарственную терапию для коррекции выявленных ФР при неэффективности немедикаментозной терапии. При отсутствии клинически выраженного атеросклероза лицам с очень высоким суммарным риском смерти от ССЗ (>= 10% по шкале SCORE) с целью первичной профилактики врач ЦЗ может рекомендовать прием ацетилсалициловой кислоты в дозе 75 мг/сут. после достижения целевого уровня АД.
Если у пациента имеется высокая степень никотиновой зависимости (>= 7 баллов по тесту Фагестрома), в анамнезе отмечаются неоднократные безуспешные попытки отказа от курения, врач ЦЗ может рекомендовать никотинзаместительную терапию в виде жевательной резинки, ингалятора, назального спрея, пластыря и таблеток (сублингвальных), а также антиникотиновый препарат - частичный агонист и антагонист никотиновых холинергических рецепторов варениклин в виде таблеток. Также доказано, что одним из эффективных методов, обеспечивающих отказ от курения, является психотерапия.
Стратегия профилактического вмешательства при дислипидемии зависит от исходного уровня суммарного кардиоваскулярного риска. При повышенном уровне общего ХС врач ЦЗ рекомендует исследование липидного профиля. При недостижении целевого уровня липидов после оздоровления образа жизни врач ЦЗ рекомендует гиполипидемическую терапию. Наибольшую доказательную базу имеют статины. Если целевых уровней общего ХС и холестерина низкой плотности (ХС ЛНП) на монотерапии статинами достигнуть не удается, добавляется второй гиполипидемический препарат, чаще ингибитор абсорбции холестерина в кишечнике. При лечении комбинированной дислипидемии (гиперхолестеринемии с гипертриглицеридемией) может быть рассмотрена возможность назначения комбинированной терапии с добавлением к статину производных фиброевой кислоты, или препарата никотиновой кислоты, или омега-3 полиненасыщенных жирных кислот. При медикаментозной терапии необходимо уделять пристальное внимание контролю за нежелательными явлениями - повышением активности в крови трансаминаз (аспартатаминотрансферазы и аланинаминотрансферазы) и креатинфосфокиназы, а также появлением признаков миопатии.
Лекарственное воздействие при избыточной МТ и ожирении показано при неэффективности немедикаментозных вмешательств, выраженных и осложненных формах ожирения. Применяются серотонинергические препараты, снижающие аппетит (например, антидепрессант флуоксетин), уменьшающие всасывание пищи (орлистат). Медикаментозное лечение можно продолжать до 6 месяцев, после перерыва - до 2-х лет.
При выявлении тревожных и депрессивных состояний врач ЦЗ рекомендует: нормализацию режима труда и отдыха, полноценный сон длительностью 7 - 8 часов, увеличение ФА, аутотренинг. При неэффективности немедикаментозной коррекции врач может рекомендовать противотревожные препараты или антидепрессанты новых поколений, предпочтительно селективные ингибиторы обратного захвата серотонина, при депрессивных состояниях легкой и средней степени тяжести (по возможности после консультации с психиатром). Лечить тяжелые и реккурентные депрессии может только врач психиатр или психотерапевт. Не следует превышать рекомендуемые терапевтические дозы антидепрессантов. Эти дозы являются начальными и в то же время терапевтическими при депрессиях легкой и средней тяжести, т.е. в большинстве случаев титрации дозы не требуется. Длительность курсового приема - не менее 1,5 месяцев. Необходимо учитывать некоторую отсроченность клинического эффекта большинства антидепрессантов: антидепрессивный эффект нарастает постепенно и становится значимым к концу первых двух недель терапии.
Длительность - 20 - 25 минут; уровень квалификации персонала - врач соответствующей квалификации (см. штаты ЦЗ).
Технические параметры и принципы работы оборудования в ЦЗ:
АПК для скрининг-оценки уровня психофизиологического и соматического здоровья, функциональных и адаптивных резервов организма с комплектом оборудования для измерения параметров физического развития
АПК используется для скрининг-оценки уровня психофизиологического и соматического здоровья, резервов организма, параметров физического развития и выдачи индивидуальных рекомендаций по коррекции состояния и выбору образа жизни.
В состав АПК входит:
- Комплект компьютеризированных приборов для измерения параметров физического развития: весы, ростомер, кистевой динамометр, калипер и тонометр;
- Компьютерная программа оценки уровня здоровья "РИТМ-ЭКСПРЕСС" на основе анализа вариабельности сердечного ритма (ВСР);
- Система контроля уровня стресса СКУС на основе измерений: простой и сложной моторно-зрительной реакции, простой и сложной реакции выбора, критической частоты мельканий. Производится оценка индивидуальных особенностей пациента: темперамента, уровня нейротизма, типа мышления; выявление ролевых функций, предрасположенности к функциональным нарушениям систем организма; построение психологического профиля личности; выявление социотипа, его характеристик и предоставление рекомендаций (выбор профессии, выбор вида спорта, выбор диеты).
Интерпретация компонентов обследования на АПК:
1. Оценка трофологического статуса и компонентного состава тела. Оценка трофологического статуса пациента и компонентного состава тела проводится у пациентов в возрасте 18 лет и старше. Используется антропометрический метод - расчет МТ и индекса массы тела (ИМТ), измерение окружности плеча, толщины кожно-жировой складки (КЖС) трицепса, окружности мышц плеча (ОМП), определение компонентов состава тела (жировой и тощей массы тела).
1.1. Рекомендуемая масса тела (РМТ) в кг рассчитывается в АПК автоматически по формуле, предложенной Европейской ассоциацией нутрициологов:
РМТ (мужчины) = Р - 100 - (Р - 152) x 0,2;
РМТ (женщины) = Р - 100 - (Р - 152) x 0,4,
где Р - рост в см.
Если МТ менее РМТ более чем на 1 кг, выдается трактовка: "масса тела ниже рекомендуемой". Если МТ больше РМТ более чем на 1 кг, выдается трактовка: "масса тела выше рекомендуемой".
1.2. ИМТ рассчитывается по общепринятой формуле:
ИМТ (кг/м2) = МТ (кг) / Рост2 (м2).
Таблица 1. Классификация избыточной МТ и ожирения (ВОЗ <*>, 1998 г.)
--------------------------------
Примечание: <*> - здесь и далее: ВОЗ - Всемирная организация здравоохранения.
1.3. Трактовка состояния питания по КЖС трицепса и ОМП дается для нормальной и сниженной МТ. При этом КЖС трицепса измеряется калипером (описание измерения см. далее), а ОМП рассчитывается по формуле:
ОМП (см) = ОП (см) - 0,314 x КЖС трицепса (мм),
где ОП - окружность плеча в см.
Состояние питания по КЖС трицепса и ОМП зависит от пола и возраста и делится на:
- нормальное (90 - 100%);
- легкое нарушение (90 - 80% от нормы);
- нарушение средней тяжести (80 - 70% от нормы);
- тяжелое нарушение (< 70% от нормы).
Состояние питания по КЖСТ и ОМП врач ЦЗ отражает в графе - функциональные нарушения.
1.4. Компонентный состав тела по методу Durnin-Womersley
Жировая масса тела (ЖМТ) в кг по методу Durnin-Womersley [9] рассчитывается по формуле:
ЖМТ = МТ x (4,95 / D - 4,5),
где МТ - масса тела в кг, коэффициент D рассчитывается по специальной таблице.
Тощая масса тела (ТМТ) в кг по методу Durnin-Womersley рассчитывается по формуле:
ТМТ = МТ - ЖМТ.
1.5. Калиперометрия
Измерение производится с помощью калипера, обеспечивающего стандартное давление на КЖС 10 г/мм2. Толщину подкожной жировой складки измеряют на правой стороне тела. Исследователь захватывает двумя пальцами левой руки участок кожи: на конечностях 2 - 3 см, на туловище до 5 см, не вызывая болезненных ощущений у обследуемого, слегка ее оттягивает и накладывает на образовавшуюся складку ножки калипера, фиксируя толщину складки. Складку надо брать быстро, так как при длительном сжатии она утончается. Складка должна быть по толщине равномерной. Измерения производят с точностью до 1 мм. Измерение толщины КЖС производится в следующих точках [10]:
1. КЖС трицепса - над трицепсом на задней поверхности правого плеча. Измерение производится на опущенной руке. Точка располагается на вертикальной срединной линии, проходящей через трицепс, на середине расстояния между проекцией акромиального отростка лопатки и нижним краем локтевого отростка. Складка берется вертикально.
2. КЖС бицепса - на уровне средней трети плеча над бицепсом, на передней поверхности правого плеча. Складка измеряется на опущенной руке в верхней трети внутренней поверхности плеча, в области двуглавой мышцы (на том же уровне, что и складка на задней поверхности плеча). Складка берется вертикально.
3. КЖС лопатки - на уровне нижнего угла лопатки. Складка измеряется под нижним углом правой лопатки в косом направлении сверху вниз, изнутри кнаружи.
4. КЖС верхнеподвздошной области - диагональная складка над верхней передней частью подвздошного гребешка.
1.6. Измерение ОП выполняется с помощью измерительной сантиметровой ленты с точностью до сантиметра. ОП измеряется на уровне средней трети плеча нерабочей согнутой (ненапряженной) правой руки. Полученные данные необходимы для последующего определения окружности мышц плеча.
1.7. Динамометрия. Силовой индекс. Измерение силы кисти (кистевая динамометрия) производится с помощью кистевого динамометра. Обследуемый сжимает динамометр кистью правой/левой руки, которая отводится от туловища до получения с ним прямого угла, а вторую руку опускает вниз вдоль туловища. Предоставляется 2 - 3 попытки для каждой руки. Фиксируется лучший результат. Силовой индекс - это процентное отношение мышечной силы кисти к массе тела.
Силовой индекс (%) = сила кисти (кг) / МТ (кг) x 100%,
где сила кисти (кг) = сила кисти (даН) x 0,98.
Трактовка силового индекса производится в соответствии со следующими критериями, которые заносятся врачом в Карту пациента в графу функциональные отклонения.
Таблица 2. Величина силового индекса в зависимости от пола пациента
1.8. Измерение АД с помощью тонометра
АД измеряется тонометром на обеих руках. Интерпретация уровня АД проводится в соответствии с приведенной классификацией (таблица 3). АГ диагностируют при АД более 140/90 мм рт. ст. (при наличии указаний на повышение АД в анамнезе) и/или приеме ангигипертензивной терапии.
Таблица 3. Классификация степеней АГ
2. Программа оценки уровня здоровья "РИТМ-ЭКСПРЕСС"
Компьютерная программа оценки уровня здоровья "РИТМ-ЭКСПРЕСС" создана на основе анализа ВСР.
Изменения ритма сердца - универсальная оперативная реакция целостного организма в ответ на любое воздействие факторов внешней среды. Математический анализ ВСР позволяет вести непрерывный динамический контроль деятельности механизмов регуляции кровообращения и дает информацию об адекватности реакций приспособительных механизмов на разнообразные воздействия изменяющихся условий окружающей среды. В результате анализа и обобщения данных, полученных при анализе ВСР, определяется функциональное состояние обследованного. Для общей характеристики активности регуляторных систем формируется показатель в виде суммы оценок (по модулю) отдельных состояний и характеристик системы регуляции ритма сердца - ПАРС. ПАРС характеризует активность регуляторных систем в целом, которая зависит от общей реакции организма на воздействие факторов окружающей среды. Величина ПАРС определяется в баллах в диапазоне от 0 до 10. По величине ПАРС диагностируется четыре функциональных состояния. Это так называемая "лестница состояний" со все более выраженным напряжением регуляторных механизмов вплоть до их перенапряжения и истощения.
Выделяют четыре класса состояний:
1 - удовлетворительная адаптация к условиям окружающей среды ("зеленая группа");
2 - напряжение механизмов адаптации;
3 - неудовлетворительная адаптация к условиям окружающей среды ("желтая группа");
4 - срыв и поломка адаптационных механизмов ("красная группа").
Таблица 4. Балльная оценка уровня стресса (функционального состояния) на основе анализа ВСР
Программа "Ритм-экспресс" не ставит диагноз. Ее назначение - выявление индивидуальных неблагоприятных изменений в состоянии функциональных систем организма на ранних стадиях, предупреждение о наличии потенциально опасных для здоровья состояний. Решение о тактике и средствах коррекции принимает врач. При снижении уровня адаптации к условиям окружающей среды врач делает соответствующую отметку в графе функциональные отклонения.
3. Программное обеспечение СКУС предназначено для проведения психофизиологического исследования, включающего предъявление визуальных стимулов, измерение скорости реакции и определение функциональной готовности. Это весьма важный интегральный показатель в оценке психоэмоционального напряжения, которое, в свою очередь, является фактором психофизиологической дезадаптации. Обследование включает две методики - методика оценки общего функционального состояния пациента и методика измерения зрительно-моторной реакции.
3.1. Методика оценки общего функционального состояния
Тест состоит из 120 измерений времени реакции (ВР), интервалы между подачами сигнала 1 - 3 с, продолжительность исследования 5 - 7 минут. Полученные 120 величин ВР распределяются по группам с интервалом 20 мс: 101 - 120 мс, 121 - 140 мс, 141 - 160 мс и т.д. Строится вариационная кривая, отражающая особенности (закон) распределения ВР, которая и является предметом дальнейшего анализа. Вычисляются три количественных показателя, характеризующие с различных сторон теоретически возможные варианты формы полученной кривой и, следовательно, отражающие разные стороны функционального состояния центральной нервной системы. Величина показателя "Функциональный уровень системы" зависит от абсолютных величин ВР (он тем больше, чем меньше ВР) и особенностей их рассеяния. Он характеризует величину, в данном случае скорость, произвольной реакции человека, которая зависит от степени (уровня) возбудимости центральной нервной системы (ЦНС). Величина показателя "Устойчивость реакции" зависит от количества попавших в модальный класс величин ВР и их разнообразия. Непостоянство величины ВР обусловлено непрерывными флюктуациями состояния ЦНС, психологическим выражением которых являются колебания внимания испытуемого. Устойчивость реакции поэтому рассматривается как показатель устойчивости функционального состояния ЦНС. Показатель "Уровень функциональных возможностей" является наиболее полным и позволяет судить о способности испытуемого, формировать адекватную инструкции функциональную систему мозга и достаточно длительно ее удерживать. Следовательно, он характеризует "работоспособность" нервной системы в момент исследования. Общее функциональное состояние нервной системы оценивается как высокое и очень высокое, выше среднего, среднее, ниже среднего, низкое и очень низкое, что отмечается врачом в Карте в графе функциональные отклонения.
3.2. Методика измерения зрительно-моторной реакции
Исследование состоит из четырех тестов:
1. Простая зрительно-моторная реакция.
Испытуемому через случайные промежутки времени предъявляются стимулы указанного цвета. На предъявление стимула испытуемый должен максимально быстро отреагировать нажатием указанной кнопки.
2. Сложная зрительно-моторная реакция.
Испытуемому через случайные промежутки времени предъявляются стимулы двух цветов: основного и дополнительного. На предъявление стимула испытуемый должен максимально быстро отреагировать нажатием кнопки в соответствии с предъявляемым стимулом.
3. Критическая частота световых мельканий.
Испытуемому через случайные промежутки времени предъявляются стимулы указанного цвета с убывающей частотой. В момент различия световых мельканий испытуемому необходимо отреагировать нажатием указанной кнопки.
4. Частота слияния световых мельканий.
Испытуемому через случайные промежутки времени предъявляются стимулы указанного цвета с увеличивающейся частотой. В момент слияния световых мельканий испытуемому необходимо отреагировать нажатием указанной кнопки.
Среднее время проведения одного обследования - 8 мин.
После каждого теста в рабочей области программы появляется результат тестирования, состоящий из гистограммы и числовых значений. Снижение показателей зрительно-моторной реакции указывает на утомление центральной нервной системы и психофизиологическую дезадаптацию.
Система скрининга сердца компьютеризированная КАРДИОВИЗОР (экспресс-оценка состояния сердца по ЭКГ-сигналам от конечностей)
Метод основан на компьютерном формировании карты электрических микроальтернаций ЭКГ-сигнала, отнесенных к определенным камерам сердца (два предсердия, два желудочка). Эта карта получается в результате расчета электрических напряжений между близко расположенными поверхностными точками с использованием в процессе этих расчетов оригинальной модели биоэлектрического генератора сердца, учитывающей электромагнитное излучение миокарда. Прибор регистрирует ЭКГ-сигнал, анализирует низкоамплитудные апериодические осцилляции, которые интегрально отражают электрофизиологическое состояние миллионов кардиомиоцитов. Эта информация, невидимая на стандартной ЭКГ и не доступная для исследования стандартными технологиями анализа ЭКГ-сигнала, важна для интегративной оценки состояния сердца.
В основе метода дисперсионного картирования (The Dispersion Mapping method) лежит анализ микроамплитудных колебаний ЭКГ-сигнала (микроальтернаций), которые отражают электрофизиологическое состояние миокарда на протяжении всего кардиоцикла (PQRST). Микроальтернации ЭКГ во многих клинических случаях являются эффективными предикторами срытых начальных патологических изменений миокарда. Измерители микроальтернаций предназначены не для диагностики определенного вида патологии, а в первую очередь для выявления на доклинической стадии патологии как таковой.
В настоящее время новые версии прибора Кардиовизор позволяют использовать амплитуду микроальтернаций для инструментального скрининга с целью раннего выявления скрытой или быстро развивающейся негативной динамики энергозависимых процессов в миокарде, а также для решения целого ряда прикладных клинических задач, экспресс-анализа электрофизиологического статуса миокарда.
Последовательность работы на кардиовизоре:
- В соответствии со стандартной схемой накладываются 4 электрода (R, L, F, N) ЭКГ-отведений от конечностей:
красный - правая рука, желтый - левая рука,
черный - правая нога, зеленый - левая нога.
- Нажимается кнопка "Новое обследование".
- Через 40...50 сек. на экране дисплея формируется портрет сердца в двух проекциях, позволяющих видеть всю поверхность квазиэпикарда.
- Одновременно формируются автоматическое заключение и интегральные показатели состояния.
Правильное положение пациента: если пациент проходит обследование в положении "сидя", то следует занять положение позы "извозчика" - сидеть, опираясь спиной о спинку стула (лучше кресла), руки спокойно лежат на коленях. В такой позе достигается максимальное расслабление мышц конечностей, и ЭКГ сигнал будет чистым, без артефактов.
Возможные ошибки:
- Неправильно наложены электроды для съема ЭКГ-сигнала - получаемые данные будут значительно искажены, информация недостоверная;
- Неправильное положение пациента - если он опирается рукой на край стола и мышцы находятся в напряжении, то это приводит к появлению на электрокардиограмме артефактов (мышечный тремор).
Блок результатов включает следующие основные разделы:
- визуальный дисперсионный портрет сердца;
- три основных цифровых индикатора - "Миокард", "Ритм", "Пульс";
- 9 дополнительных цифровых индикаторов G1..G9;
- текстовые рекомендации.
Рисунок 1. Визуальный портрет сердца
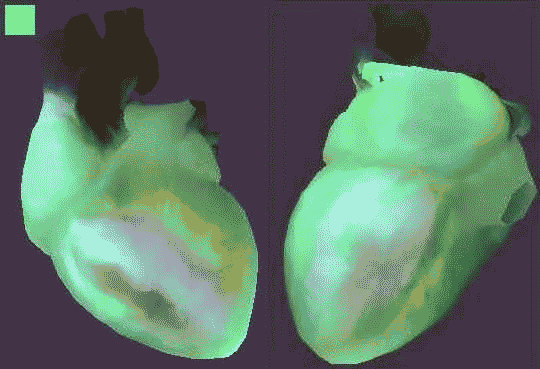
Первое, на что нужно обратить внимание, - это визуальный портрет сердца. На синем фоне портрета сердца изображены правые камеры сердца (правое предсердие, правый желудочек). На коричневом фоне в верхней части представлено левое предсердие, ниже - левый желудочек.
В нормальном состоянии все камеры на портрете имеют зеленый цвет. Если есть какие-то небольшие отклонения, то детали портрета отмечаются желтым цветом, а выраженные отклонения выделяются красным.
Индексы "Миокард", "Ритм" и "Пульс"
Индексы "Миокард" и "Ритм" являются относительными характеристиками, которые характеризуют суммарную величину дисперсионных отклонений от нормы и изменяются в диапазоне от 0 до 100%. Чем больше значение индекса - тем больше отклонение от нормы. Значение индекса "Миокард" = 100% соответствует патологическому комплексу, связанному с выраженными отклонениями от нормы практически во всех камерах сердца. Значение индекса "Миокард" = 0% соответствует полному отсутствию каких-либо отклонений от дисперсионной модели идеального сердца. Аналогично показатель индекса "Ритм" = 100% соответствует максимально выраженным изменениям регуляции ритма сердца, свойственным выраженным аритмиям или сильному стрессу.
Индекс "Миокард" - индекс микроальтернаций ЭКГ-сигнала. Это основной показатель, на который надо обратить внимание!
Менее 15% - не выявлено значимых отклонений.
15 - 19% - пограничное состояние, целесообразен контроль динамики. При негативной динамике, т.е. при медленном нарастании величины индикатора, в последовательных обследованиях необходима обязательная консультация врача. Последовательные обследования - это периодические обследования при повторных посещениях пациентом ЦЗ или несколько обследований, выполненных в текущем сеансе по решению врача. Пограничное состояние может возникнуть в результате усталости из-за физической или психической перегрузки, нерационального питания, воздействия алкоголя, а также метаболических изменений, вызванных патологией других органов. Поэтому устойчивое сохранение этого состояния требует консультации кардиолога. Если пограничное состояние вызвано преходящими причинами, то индикатор должен постепенно уменьшаться, отражая процесс функциональной нормализации миокарда.
20 - 22% - признак вероятной патологии. Если это отклонение выявлено впервые - необходим контроль динамики. При устойчивом нарастании индикатора в этом диапазоне рекомендуется консультация кардиолога.
23 - 27% - признак вероятной патологии.
Более 27% - патология или выраженная патология. Если это отклонение выявлено впервые, устойчиво повторяется и не имеет тенденции к углублению при последовательных обследованиях, необходимо при первой же возможности пройти обследование. Если наблюдается быстрое нарастание отклонений за время, измеряемое минутами или десятками минут, необходима экстренная консультация врача.
Значения индекса "Миокард", превышающие 19%, в любом случае требуют контроля динамики, а превышающие 23% - консультации кардиолога.
Индекс "Ритм" является маркером адаптивных возможностей организма или аритмии.
Важную информацию о состоянии системы регулирования ритма сердца несет второй главный дисперсионный индекс "Ритм", также измеряемый по шкале отклонений от нормы от 0 до 100%. Возможна ситуация, когда при небольших отклонениях индекса "Миокард" наблюдаются устойчиво высокие показатели индекса "Ритм", превышающие 80%. Чаще всего такая ситуация связана с высоким уровнем стресса, требующим по меньшей мере консультации врача-терапевта. Индекс "Ритм" даже в состоянии физиологической нормы увеличивается к вечеру и в среднем у городского жителя может достигать 60 - 70%. Этот индекс только при оптимальном балансе симпатических и парасимпатических воздействий на систему регулирования ритма сердца в утренние часы имеет величину 10 - 20%. Индекс "Ритм" варьирует даже в течение суток и существенно больше индекса "Миокард", так как он имеет очень высокую чувствительность ко многим влияниям нервной системы. Однако устойчиво увеличенные значения (выше 50%) всегда свидетельствуют либо о прогрессирующем стрессорном поражении организма, либо об аритмии.
Менее 15% - нет значимых отклонений.
15 - 50% - небольшие отклонения (могут быть вариантом нормы в процессе естественных суточных колебаний).
51 - 80% - пограничное состояние.
Более 80% - выраженные отклонения от нормы. Признак истощения компенсаторных резервов (астенизации) в системе регулирования ритма сердца. Необходимо медицинское обследование.
Индекс "Пульс" приводится только для информации, он важен для врача в случае необходимости консультации кардиолога. Границы нормы этого индекса индицируются зеленым цветом и зависят от возраста.
Дополнительные индикаторы. Эти индикаторы не являются обязательными при анализе. Они дают дополнительную электрофизиологическую детализацию выявленных отклонений для врача, которая может быть использована далее при кардиологическом обследовании. Их 9 - G1, G2, G3, G4, G5, G6, G7, G8, G9.
Индексы G1, G2 характеризуют миокард предсердий. Повышенное внимание к этим индексам может быть целесообразно при наличии аритмии или выраженных изменениях индекса электрической нестабильности. Индексы G5, G6 относятся к реполяризации желудочков. Эти индексы практически всегда увеличиваются при значимых патологических изменениях. Однако возможны и преходящие изменения, вызванные, например, обезвоживанием организма, большим потреблением поваренной соли. Индекс G8 дает грубую оценку средней скорости возбуждения желудочков и также относится к компетенции врача. Если индекс G9 устойчиво увеличен и имеет значение 7 и более - целесообразно посоветоваться с кардиологом. Во многих случаях это может быть предвестником развивающейся или уже имеющейся гипертрофии одного из желудочков. Хотя в младших возрастных группах, например у детей, это может быть естественным физиологическим фоном, обусловленным процессами роста. Аналогично, если индексы симметрии желудочков G7 и G3 + G4 устойчиво увеличены - это признак возможных патологических изменений.
Таблица 5. Дополнительные индикаторы
Текстовые рекомендации
Сразу после обследования формируется "Общее заключение", содержащее величину главного индекса "Миокард" и текстовые рекомендации, в которых будет указана одна из четырех основных рекомендаций:
1) Отклонений не выявлено: норма.
2) Имеются пограничные отклонения: следите за динамикой дисперсионных индексов. При выявлении медленной негативной динамики дисперсионных индексов целесообразно обследование.
3) Имеются отклонения, превышающие границы нормы: целесообразно обследование. При выявлении негативной динамики дисперсионных индексов во времени необходимо обследование.
4) Имеются выраженные отклонения: обследование обязательно. При выраженных отклонениях и одновременном выявлении быстрой негативной динамики в нескольких обследованиях, выполненных подряд, необходимо экстренное обращение к врачу.
Система ангиологического скрининга с автоматическим измерением систолического АД и расчетом ЛПИ
ЛПИ, определяемый методом ультразвуковой допплерографии, - показатель, позволяющий оценить адекватность артериального кровотока в нижних конечностях. Процедура измерения ЛПИ в ЦЗ позволяет выявить значительное количество лиц, имеющих, помимо атеросклеротических поражений аорты или артерий нижних конечностей, поражения артериального сосудистого русла сердца и мозга. Таким образом, измерение ЛПИ в рамках системы первичной медико-санитарной помощи может использоваться как эффективная часть скрининга и оценки риска заболеваний сердечно-сосудистой системы.
Согласно Национальным рекомендациям Всероссийского научного общества кардиологов (2011) исследование ЛПИ доплеровскими методами отнесено к скрининговым методам доклинической неинвазивной диагностики атеросклероза.
Согласно национальным рекомендациям Американского общества кардиологов (2010) определение ЛПИ методом допплерографии у категорий населения выше 40 лет с умеренным риском ССЗ для выявления доклинического атеросклероза относится по критерию польза/эффективность к классу IIa, по уровню доказательности: B. По исследовательским данным снижение величины индекса ЛПИ до 0,9 является биологическим маркером атеросклероза (чувствительность 95%, специфичность 100% в сравнении с ангиографией). Промежуточные значения индекса ЛПИ (от 0,9 до 0,95) также же связаны с повышенным риском ССЗ. Значения индекса ЛПИ выше 1,3 также указывают на заболевание артериальной системы нижних конечностей.
Снижение ЛПИ является предиктором ишемической болезни сердца (ИБС), мозгового инсульта, транзиторных ишемических атак, почечной недостаточности и общей смертности [8]. Именно поэтому поражение артерий нижних конечностей в настоящее время рассматривается как эквивалент ИБС и требует активного подхода к лечению. Выявление бессимптомного облитерирующего атеросклероза сосудов нижних конечностей важно с точки зрения ассоциации с проявлениями атеросклероза в других сосудистых бассейнах. Так, при наличии атеросклероза сосудов нижних конечностей не менее половины пациентов имеют, как минимум, 50% стеноз одной из почечных артерий [8]. В связи с этим очевидна необходимость оценки ЛПИ у лиц с подозрением на реноваскулярную гипертензию.
Таким образом, аномально низкие или аномально высокие значения ЛПИ связаны с повышенным риском ССЗ, свидетельствуют о наличии атеротромботических поражений нижних конечностей и связанных с этим сочетанных поражений артерий сердца, мозга и почек.
Определение ЛПИ является достаточно простым методом раннего выявления обструктивных заболеваний артерий нижних конечностей, а также оценки тяжести этого поражения. Методика: проводится гомолатеральное измерение систолического АД в проксимальном отделе плеча и дистальном отделе голени, после этого производится автоматическая процедура расчета величины ЛПИ:
ЛПИ = sАД на лодыжке / sАД на плече
например, sАД на лодыжке равно 140 мм рт. ст., а на плечевой артерии - 110 мм рт. ст., следовательно, ЛПИ = 140 / 110 = 1,27.
В норме систолическое АД в области лодыжки чуть выше, чем на плече. Величина ЛПИ от 1,0 до 1,3 считается нормальной.
Если АД в области лодыжек ниже, чем в области плеча, это указывает на возможное поражение артерий нижних конечностей. ЛПИ < 0,9 (с чувствительностью 95% и специфичностью 100%) свидетельствует о существенном атеросклеротическом поражении сосудов нижней конечности (подтверждаемом ангиографией). При этом, как правило, имеется стенозирование одного или нескольких сосудов более чем на 50%.
ЛПИ от 0,4 до 0,9 наблюдается при выраженной степени обструкции кровотока, которая имеет клинические проявления в виде перемежающейся хромоты.
ЛПИ менее 0,4 свидетельствует о тяжелой ишемии конечности.
ЛПИ > 1,3 указывает на кальцинированность артерии нижних конечностей (артерия плохо поддается компрессии). Это характерно, в частности, для больных СД с явлениями медиакальциноза Менкеберга. В ряде случаев у этих пациентов медиакальциноз делает невозможным пережатие артерии и измерение ЛПИ.
Рекомендации:
При выявлении промежуточных значений индекса ЛПИ (от 0,9 до 0,95) следует повторить процедуру измерения. Если величина ЛПИ продолжает колебаться в интервалах промежуточных значений, ситуацию следует расценивать как "сниженный индекс ЛПИ" и врач ЦЗ должен направить пациента на дуплексное сканирование артерий нижних конечностей для исключения/выявления атеросклероза артерий нижних конечностей с последующей консультацией сосудистого хирурга при необходимости.
При выявлении величины ЛПИ 0,9 и менее врач ЦЗ направляет пациента на дуплексное сканирование артерий нижних конечностей с последующей консультацией сосудистого хирурга при необходимости.
При выявлении величины ЛПИ более 1,3 следует повторить процедуру измерения, проверив правильность наложения пневмоманжет (манжета должна плотно и ровно прилегать к конечности, иметь ширину не более 120 мм), перегиба пневмошланга. Если величина ЛПИ продолжает оставаться повышенной, врач ЦЗ направляет пациента на дуплексное сканирование артерий нижних конечностей с последующей консультацией сосудистого хирурга при необходимости.
Аппарат для комплексной детальной оценки функций дыхательной системы (спирометр компьютеризированный)
Спирометрия - это достаточно простой и информативный метод исследования функции внешнего дыхания, включающий в себя измерение объемных и скоростных показателей дыхания с целью выявления хронической бронхолегочной патологии, мониторирования состояния больных и оценки эффективности лечения.
Противопоказания к проведению спирометрии
Относительными противопоказаниями являются активный туберкулез легких и другие заболевания, передающиеся воздушно-капельным путем. Абсолютных противопоказаний нет, в то же время форсированный выдох следует выполнять с осторожностью при тяжелой бронхиальной астме, выраженном кровохарканье и пневмотораксе, в первые две недели острого инфаркта миокарда (ИМ), операций на брюшной полости и офтальмологических операций. Некоторые авторы указывают на то, что в течение шести недель после хирургического лечения глазных заболеваний, а также операций на органах грудной клетки или брюшной полости и как минимум в течение четырех недель после острого ИМ или острого нарушения мозгового кровообращения (инсульт) спирометрия абсолютно противопоказана.
Основные параметры, получаемые при спирометрии, - это "объем", "поток" и "время", взаимосвязь которых отражают кривые (1) "поток-объем" и (2) "объем-время". Наиболее важными характеристиками этих кривых являются:
- жизненная емкость легких (ЖЕЛ);
- форсированная жизненная емкость легких (ФЖЕЛ) - максимальный объем воздуха, который человек может форсированно выдохнуть после максимально глубокого вдоха;
- объем форсированного выдоха за 1-ю секунду (ОФВ1);
- максимальная скорость выдоха на уровне 75, 50 и 25% (МСВ75-25) ФЖЕЛ;
- отношение ОФВ1/ФЖЕЛ (индекс Тиффно).
Методика. В начале исследования пациент закрывает нос специальным зажимом, плотно охватывает загубник губами (при этом нужно следить, чтобы на протяжении исследования не было протекания воздуха в углах рта, чтобы исследуемый не дышал через нос) и дышит через рот спокойно и равномерно, не глубоко, как обычно (исследуется дыхательный объем). После того как дыхание станет равномерным (обычно это достигается после 4 - 5 дыханий), переходят к выполнению маневра исследования ЖЕЛ, то есть того показателя, который показывает, какое количество воздуха человек может максимально вдохнуть или выдохнуть от уровня максимально возможного выдоха или вдоха. Пациента предупреждают, чтобы он приготовился максимально глубоко вдохнуть и затем максимально глубоко выдохнуть (можно наоборот: сначала выдохнуть, потом вдохнуть), далее продолжать дышать как обычно. После исследования ЖЕЛ переходят к следующему маневру - форсированной спирометрии, при которой определяются ФЖЕЛ и скоростные показатели (ОФВ1 и др.). Пациент дышит равномерно, спокойно. Затем он должен глубоко выдохнуть, быстро и максимально глубоко вдохнуть и сразу же максимально сильно выдохнуть. Продолжительность выдоха должна быть не менее 6 с или до достижения плато на кривой выдоха. Затем пациент делает сильный глубокий вдох. Маневр завершен.
Исследование считается приемлемым при соблюдении ряда условий:
- отсутствие артефактов: кашель (особенно на протяжении первой секунды форсированного выдоха), смыкание голосовых связок, преждевременное завершение дыхательного маневра или его прерывание, проведение дыхательного маневра не на максимальном уровне, утечка воздуха, закупорка загубника, наличие дополнительных дыхательных маневров;
- отсутствие обратной экстраполяции (затянувшейся задержки на высоте максимального вдоха перед форсированным выдохом более 80 мс);
- длительность форсированного выдоха не менее 6 с или достижение фазы плато на выдохе.
Для получения максимально достоверных результатов целесообразно:
- воздержаться от приема препаратов, влияющих на сопротивление дыхательных путей, - лекарств из группы бронходилататоров или неселективных бета-блокаторов;
- не курить по меньшей мере за 4 часа до исследования;
- избегать тяжелой физической работы за сутки до процедуры;
- исключить полноценный прием пищи за 2 часа до исследования.
Главным объективным общепринятым критерием бронхиальной обструкции является снижение интегрального показателя ОФВ1 до уровня, составляющего менее 80% от должных величин
Таблица 6. Классификация хронической обструктивной болезни легких (ХОБЛ) в зависимости от тяжести заболевания
Рисунок 2. Вариант нормы
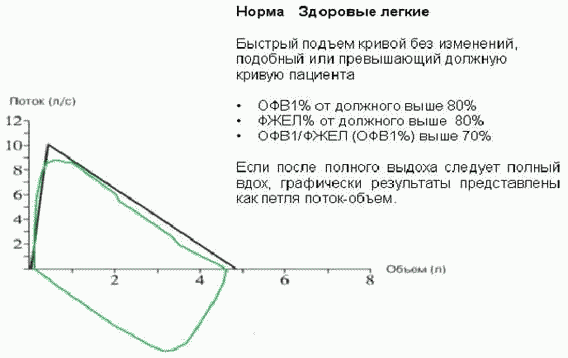
Рисунок 3. Обструктивные нарушения
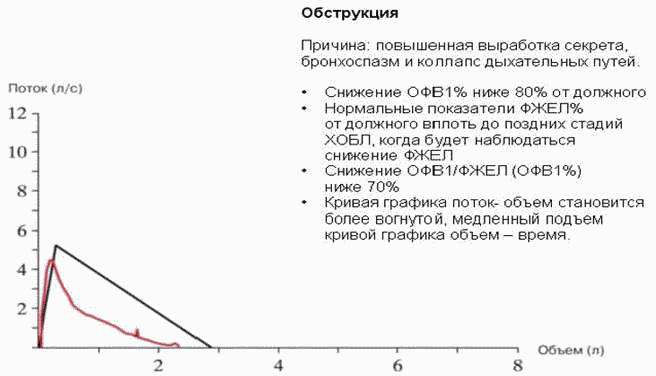
Рисунок 4. Рестриктивные нарушения
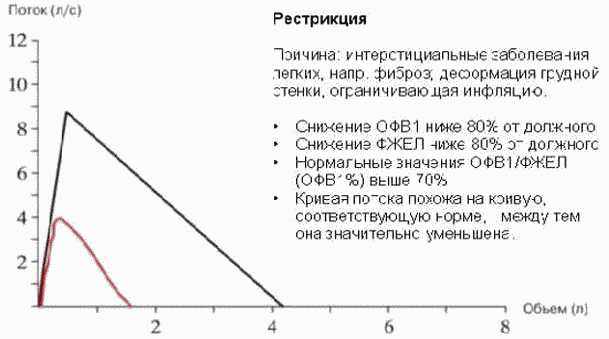
Характер и степень имеющихся у пациента вентиляционных нарушений по каждому показателю оценивают путем сопоставления его значения с должными величинами, границами нормы и градациями отклонения от нее. Интерпретация всех спирографических показателей строится на расчете отклонения фактических величин от должных. Должная величина - величина соответствующего показателя у здорового человека того же веса, роста, возраста, пола и расы, как и обследуемый. Патологические изменения спирометрических показателей имеют одностороннюю направленность: при заболеваниях легких все показатели только уменьшаются. Отклонения от нормы принято укладывать в систему трех градаций: "умеренные", "значительные" и "резкие". При умеренных, значительных и резких отклонениях пациент направляется на дообследование (проведение функции внешнего дыхания с фармакологическими пробами с последующей консультацией пульмонолога).
Таблица 7. Границы нормы и градации отклонения показателей внешнего дыхания (значения показателей в процентах к должным величинам)
Спирометрия также может использоваться в качестве мотивационного инструмента, например, когда необходимо убедить курильщика прекратить курение, показав ему результаты теста, свидетельствующие о нарушении функции легких.
Биоимпедансметр для анализа внутренних сред организма (процентное соотношение воды, мышечной и жировой ткани)
Биоимпедансный анализ (БИА) - это хорошо зарекомендовавший себя метод оценки абсолютных и относительных значений компонентов состава тела, основанный на измерении параметров электрического импеданса - активного сопротивления (R) и реактивного сопротивления (Xс). Материальным субстратом активного сопротивления в биологическом объекте являются жидкости (клеточная и внеклеточная), обладающие ионным механизмом проводимости. Субстратом реактивного сопротивления (диэлектрический компонент импеданса) являются клеточные мембраны. По величине активного сопротивления рассчитывается объем воды в организме (ОВО), невысокое удельное сопротивление которой обусловлено наличием электролитов. Электрическое сопротивление жировой ткани примерно в 5 - 20 раз выше, чем основных компонентов безжировой массы (БМТ). Установлена высокая корреляция между импедансом тела и величинами ОВО, БМТ и жировой массы.
Рисунок 5. Правильно наложенные электроды и поза пациента при проведении БИА

Методика исследования проста, неинвазивна и безопасна. За 1 час до диагностики необходимо исключить прием пищи и воды, за сутки - алкоголя. Возраст, пол, рост, вес, величины окружности талии, бедер и запястья пациента заносятся в компьютер на стадии антропометрического обследования. При стандартной схеме измерений электроды крепятся на запястье и голеностопе доминантной стороны тела.
Исследование проводится:
- в положении пациента лежа на спине на широкой кушетке (рис. 5);
- правильная поза пациента: рука (плечо) разведено под углом 45 градусов, предплечье могут располагаться параллельно корпусу; ноги разведены относительно продольной оси так, чтобы они не касались друг друга (20 - 25 градусов);
- важно: от ближайшей стены до пациента должно быть не менее 15 см.
Метод не рекомендуется использовать для пациентов с вживленным кардиостимулятором.
В рамках исследования формируется графический протокол, содержащий значения антропометрических индексов, оценок параметров состава тела и метаболических коррелятов, а также индивидуальные нормы параметров, рассчитанные по данным пола, возраста и роста пациента:
- ИМТ (кг/м2) по общепринятой методике ВОЗ, на основе сравнения с соответствующими пороговыми значениями, позволяет оценить риски основных НИЗ.
- жировая масса организма (кг). Биоимпедансная оценка жировой массы позволяет более точно по сравнению с общепринятыми антропометрическими индексами оценить абсолютное значение жировой массы и, в случае несоответствия интервалу нормальных значений, вычислить избыток или недостаток жировой массы.
- доля жировой массы в организме (%) позволяет судить о степени ожирения и оценивать риски развития: атеросклероза, гипертонической болезни, СД II типа, желчнокаменной и почечно-каменной болезни, заболеваний опорно-двигательного аппарата. Классификация ожирения по проценту жировой массы, в отличие от классификации по ИМТ, позволяет избежать диагнозов ложного ожирения у индивидов с большой массой мышечной системы, выявлять ожирение при нормальном весе у индивидов с астеничным типом телосложения.
- тощая (безжировая) масса организма (кг) рассчитывается как разность между общей и жировой массой тела. Отклонение от среднего значения, рассчитанного с учетом роста в сторону пониженных значений, указывает на астеничный тип телосложения. Отклонение в сторону повышенных значений - на гиперстенический тип телосложения. Пониженные значения жировой и тощей массы могут указывать на пониженный статус питания или белково-энергетическую недостаточность;
- удельный основной обмен веществ (ккал/м2 сут) характеризует значение основного обмена, приходящееся на 1 м2 площади поверхности тела человека или 1 кг тощей массы. Обе оценки могут быть использованы для характеристики нормальной, пониженной (при значениях ниже нижней границы нормы) и повышенной (при значениях выше верхней границы нормы) скорости обменных процессов в организме;
- основной обмен - это количество энергии, расходуемой в организме за сутки на поддержание его основных жизненно необходимых функций: поддержание температуры тела, дыхание, кровообращение в условиях основного обмена. Численное значение оценки основного обмена содержится таблице верхней части протокола состава тела;
- активная клеточная масса (кг) - это оценка клеточной массы тела, содержания в организме метаболически активных белковых тканей. Пониженные значения активной клеточной массы могут свидетельствовать о недостаточности белкового компонента питания;
- процентная доля активной клеточной массы (%) используется как коррелят физической работоспособности и двигательной активности. При пониженных значениях является маркером гиподинамии, а при повышенных значениях - высокого уровня метаболизма. Низкие значения доли активной клеточной массы и фазового угла часто указывают на наличие хронических заболеваний катаболической направленности, таких как онкологические заболевания, туберкулез, гепатит и цирроз печени;
- соотношение обхватов талии и бедер характеризует тип отложения жира (андроидный, гиноидный или промежуточный). Превышение верхнего порогового значения обхватов талии и бедер и превышение порога ожирения по проценту жировой массы в организме указывают на высокие значения риска метаболического синдрома;
- скелетно-мышечная масса тела (кг) служит для характеристики физического развития индивида;
- доля скелетно-мышечной массы в тощей массе (%) служит для оценки физического развития и уровня тренированности спортсмена;
- общая жидкость (кг) показывает суммарное содержание в организме внутриклеточной и внеклеточной воды. В норме общая жидкость составляет около 73% тощей массы организма;
- внеклеточная жидкость (кг) представляет наиболее мобильный компонент жидких фракций организма: межклеточную жидкость и плазму крови. Наиболее распространенные виды отеков носят межклеточный характер. Повышенные значения внеклеточной жидкости могут указывать на наличие кардиогенного или нефрогенного отека, задержки жидкости из-за чрезмерного потребления соли, индицируются при локальных отеках конечностей.
- фазовый угол (градус) - арктангенс отношения реактивного и активного сопротивлений, измеренным на частоте 50 кГц. В медицине используется как коррелят скорости метаболических процессов. По шкале (Selberg O., Selberg D., 2002) отклонение от нормальных значений (5,4° - 7,8°) в сторону повышенных значений интерпретируется как высокий уровень физической работоспособности, пониженные значения (4,4° - 5,4°) - как гиподинамия, значения ниже 4,4° - как признак катаболических процессов, которые могут быть связаны с развитием хронических заболеваний.
Результаты исследования по всем приведенным показателям высвечиваются на дисплее и удобны для интерпретации. Графические шкалы содержат границы индивидуально рассчитанных норм показателей состава тела.
БИА состава тела, как штатная аппаратная методика ЦЗ, позволяет не только уточнить диагностику ожирения и метаболического синдрома (ожирение при нормальном весе, отсутствие ожирения при высоких значениях ИМТ у индивидов с развитой мышечной системой), но и оценить риски, связанные с нарушениями гидратации организма, недостатком белковой компоненты питания, а также широкого спектра хронических заболеваний катаболической направленности.
Компьютерная программа оценки фактического питания и риска алиментарно-зависимых заболеваний:
Компьютерная программа по оценке фактического питания по индивидуальному профилю потребления продуктов, пищевых веществ и энергии позволяет оценить возможный риск развития НИЗ с учетом возраста, пола и ФА.
В этой программе оценка состояния питания проводится на основании анализа частоты потребления продуктов и блюд, а также анализа антропометрических характеристик - расчет ИМТ как основного показателя, отражающего соответствие энергии, потребленной с пищей и расходуемой в процессе жизнедеятельности.
При обследовании заполняются три раздела: ОБЩАЯ ИНФОРМАЦИЯ, ФА, ЧАСТОТА ПОТРЕБЛЕНИЯ ПИЩИ.
ФА оценивается за 2 дня, так как очень часто она в выходные и будни значительно отличается.
После заполнения данных о ФА заполняются данные о частоте потребления пищи. В программе для каждой группы продуктов приводятся фотографии с их изображением и указанием величины порции в граммах. Всего в вопросник входят 72 продукта и блюда, объединенных в 10 групп (хлебобулочные изделия, крупы и макароны, овощи, бобовые, фрукты, жиры и масла, мясные, кисломолочные продукты, рыба и морепродукты).
В результате опроса пациента с помощью компьютерной программы производится расчет химического состава и энергетической ценности его рациона. Фактическое питание пациента можно наглядно оценить по индивидуальному профилю потребления пищевых веществ (белков, жиров, углеводов, витаминов и минеральных веществ) и энергии с учетом возраста, пола и ФА. Оценка фактического питания позволяет прогнозировать для каждого пациента возможный риск развития НИЗ, на основании чего формируются рекомендации по изменению рациона и ФА.
Экспресс-анализатор для определения общего ХС и глюкозы в крови (с принадлежностями)
Общий ХС и глюкоза в ЦЗ определяются в свежей цельной капиллярной крови. Измерение занимает не более 60 секунд. Максимальная погрешность (например, анализатора CardioChek) находится в диапазоне +/- 4% (хороший показатель для скринингового лабораторного оборудования). Общий ХС определяется в диапазоне 2,59 - 10,36 ммоль/л, глюкоза - 1,1 - 33,3 ммоль/л.
При классическом проведении анализа крови на липиды рекомендуется 12-часовой период голодания, необходимый для точного определения уровня триглицеридов (ТГ) с целью расчета уровня ХС ЛНП по формуле Фридвальда (не входит в программу комплексного обследования в ЦЗ). Общий ХС допустимо определять и не натощак. При выявлении уровня ХС более 5,0 ммоль/л врач ЦЗ рекомендует пациенту диету с ограничением насыщенных жиров и проведение развернутого анализа крови на липиды натощак (с определением уровня ХС ЛНП, ТГ и холестерина липопротеинов высокой плотности (ХС ЛВП)). Показатель общего ХС используется врачом ЦЗ для расчета суммарного риска фатальных кардиоваскулярных осложнений по шкале SCORE.
Нормальный уровень глюкозы капиллярной крови натощак составляет 3,3 - 5,5 ммоль/л (59 - 99 мг/дл). Для трактовки анализа на глюкозу крайне важным является состояние натощак, что не представляется возможным в условиях ЦЗ, поэтому интерпретация данных гликемии затруднена. СД можно заподозрить при выявлении уровня глюкозы крови >= 11,1 ммоль/л (>= 200 мг/дл).
При определении глюкозы крови в диапазоне 5,6 - 11,1 ммоль/л (100 - 200 мг/дл) врач ЦЗ рекомендует проведение анализа крови на глюкозу натощак с последующей консультацией эндокринолога для исключения таких состояний, как гипергликемия натощак и нарушение толерантности к глюкозе. При выявлении СД (>= 11,1 ммоль/л) или его декомпенсации врач ЦЗ рекомендует консультацию эндокринолога в ЛПУ по месту жительства.
Таблица 8. Диагностические критерии СД и других нарушений углеводного обмена (ВОЗ, 2006)
Примечание: гликемия натощак - уровень глюкозы крови утром перед завтраком после предварительного голодания не менее 8 и не более 14 часов.
Исследование гликемии (для диагностики СД) не проводится:
1) на фоне острых заболеваний;
2) на фоне кратковременного приема препаратов, повышающих уровень гликемии (глюкокортикоиды, тиреоидные гормоны, тиазиды, бета-адреноблокаторы и др.).
Анализатор окиси углерода выдыхаемого воздуха с определением карбоксигемоглобина
Прибор для определения концентрации монооксида углерода (CO) в выдыхаемом воздухе (смокелайзер) является оборудованием, объективизирующим факт курения. Монооксид углерода представляет собой токсическое соединение, которое снижает концентрацию поглощаемого организмом кислорода. Пределы концентрации определяемого прибором монооксида углерода - 0 - 25 parts per million (ppm).
Таблица 9. Классификация степеней курения в зависимости от концентрации монооксида углерода в выдыхаемом воздухе и карбоксигемоглобина
Действие электрохимического датчика смокелайзера основано на реакции монооксида углерода с электролитом одного электрода и кислорода выдыхаемого воздуха с другим. Эта реакция вызывает электрический потенциал, пропорциональный уровню концентрации монооксида углерода. Полученные данные обрабатываются микропроцессором, и затем пиковая концентрация монооксида углерода представляется на дисплее.
С гигиенической целью для каждого пациента используются одноразовые картонные загубники, что предотвращает распространение перекрестной инфекции.
Курение - один из важнейших факторов риска НИЗ, в частности сердечно-сосудистых заболеваний атеросклеротического генеза, ХОБЛ, онкологических заболеваний. Отказ от курения - это принципиально важный элемент профилактических мероприятий. В последние годы смокелайзер широко используется для поощрения курящих пациентов к отказу от курения в различных антитабачных программах, Школах по отказу от курения.
В частности, прибор используется для повышения мотивации к отказу от курения у беременных женщин (около 60% беременных женщин не прекращают курения в период беременности). Использование смокелайзера на этапе отказа от курения является дополнительным мотивационным инструментом благодаря наглядной для пациентов демонстрации показателей монооксида углерода в выдыхаемом воздухе и их постепенном снижении при прекращении курения. Смокелайзер может использоваться для выявления пассивных курильщиков, а также курящих.
Оборудование для определения токсических веществ в биологических средах организма
Оборудование для определения токсических веществ в биологических средах организма обеспечивает возможность обнаружения и количественного определения наркотических средств, психотропных веществ, никотина и алкоголя с помощью молекулярных биосенсоров, принцип действия которых основан на иммунохроматографическом методе. Полученные результаты позволяют обнаруживать случаи периодического употребления наркотиков, а также получить информацию о количестве употребляемого алкоголя и выкуриваемых сигарет в неделю. Анализатор позволяет обнаруживать все группы наркотиков, распространенных на территории Российской Федерации, в количествах от 5 до 500 нг/мл. Исследования могут проводиться во внелабораторных условиях. Диагностические исследования проводятся в следующем объеме: исследование на опиаты, каннабиноиды, метадон, кокаин, амфетамины, метамферамины, бензодиазепины, а также на наличие маркеров психоактивных веществ - котинина и этилглюкуронида. Исследования проводятся на образцах мочи. Отбор мочи производится в медицинских учреждениях в стеклянную или пластиковую посуду, предназначенную для сбора мочи, в объеме не менее 50 мл. Образцы мочи могут храниться не более двух часов при температуре +2 - 4 °C. Исследования проводятся методами иммунохимического анализа, исключающего визуальную оценку результатов с распечаткой количественного содержания выявляемых веществ на бумажном носителе. Распечатка полученных результатов анализа является неотъемлемой частью документа, удостоверяющего завершение диагностических исследований. Результат количественной оценки, полученный методами иммунохимического анализа, не превышающий установленных "Нижних пределов определения групп наркотических средств, психотропных и других токсических веществ при проведении диагностических исследований мочи иммунохимическими методами", считается отрицательным и в этом случае дальнейшие исследование не проводится. При получении количественного результата, превышающего установленные "Нижние пределы определения наркотических средств, психотропных и других токсических веществ при проведении диагностических исследований мочи иммунохимическими методами", результат считается положительным.
Необходимо помнить, что при проведении анализа возможны ложноположительные реакции. Биосенсоры могут реагировать с некоторыми органическими соединениями в концентрации более 100 нг/мл: ацетаминофен, ацетон, альбумин, 4-диметиламиноантипирин, ампициллин, аспартам, атропин, бензокаин, бетафенилэтиламин, кофеин, допамин, эфидрин, этанол, фуросемид, ибупрофен, изоптеренол, L-фенилэфрин, напроксен, N-метил-эфедрин, бензилпенициллин, фенирамин, фенотиазин, прокаин, ранитидин, тирамин, аскорбиновая кислота.
Анализатор котинина и других биологических маркеров в крови и моче
Проводится экспресс-анализ содержания котинина, алкоголя, наркотических веществ в моче с помощью тест-полосок.
Котинин - специфический маркер потребления никотина, долго сохраняющий стабильность в жидкостях организма. Период полураспада котинина составляет от 7 до 40 часов (для сравнения, никотина 30 мин.). Концентрация котинина не зависит от факторов внешнего воздействия, окружающей среды или питания организма. В отличие от карбоксигемоглобина и тиоцианина котинин образуется только при метаболизме никотина, а следовательно, является более показательным индикатором потребления никотина, чем непосредственно никотин. Тест способен выявить котинин в течение 2 - 3 суток с момента курения. Котинин в моче человека выявляется в течение 2-х минут. Чувствительность составляет 200 нг/мл.
Пульсоксиметр (оксиметр пульсовой)
Пульсоксиметрия - неинвазивный метод измерения процентного содержания оксигемоглобина в артериальной крови (сатурации). В основе метода пульсоксиметрии лежит измерение поглощения света определенной длины волны гемоглобином крови. Степень поглощения зависит от процентного содержания оксигемоглобина. На этом базируется способность пульсоксиметра измерять степень оксигенации крови. Пульсоксиметр также фиксирует изменения "толщины" крови в связи с пульсацией артериол: каждая пульсовая волна увеличивает количество крови в артериях и артериолах. Таким образом, пульсоксиметр измеряет частоту пульса и амплитуду пульсовой волны.
Известно, что транспортировка кислорода в организме является задачей гемоглобина. Кислородной сатурацией крови считают средний процент насыщения молекул гемоглобина при условии, что 100-процентное насыщение достигается, если молекула гемоглобина присоединяет 4 молекулы кислорода. Та небольшая часть кислорода, которая переносится в растворенном виде, на показатель сатурации не влияет и измерению пульсоксиметром не поддается.
Пульсоксиметрия: практические аспекты.
Пульсоксиметр прост в обращении, однако при его эксплуатации необходимо придерживаться определенных правил. После включения прибора необходимо дать время на самотестирование. Датчик закрепляют на пальце так, чтобы он не давил. Через некоторое время прибор определит сатурацию и пульс. Если значения изменяются слишком быстро, то лучше, не полагаясь на показания прибора, оценить состояние пациента клинически. Необходимо помнить, что показания пульсоксиметра нельзя считать достоверными при отсутствии видимой пульсовой волны. Кроме того, факторами, влияющими на точность показаний, являются движения пациента, дрожь или яркое освещение - все они могут стать причиной появления на индикаторе пульсообразной кривой и показателей сатурации даже при отсутствии пульса. Случаи заниженных показаний сатурации могут быть вызваны различными красителями - например, присутствием лака на ногтях пациента. Плохо влияют на возможность регистрации сигнала гипотермия и вазоконстрикция из-за сниженной перфузии тканей. Восприятие пульсового сигнала пульсиксиметром затрудняется при нарушении сердечного ритма, а также в условиях трикуспидальной регургитации, когда из-за возникновения венозной сатурации пульсоксиметр может фиксировать именно ее.
Нормативы:
- 95 - 98% у здоровых испытуемых;
- более высокие значения бывают при кислородной терапии;
- более низкие значения указывают на дыхательную недостаточность.
При снижении уровня сатурации ниже 95% необходимо оценить результаты спирометрии и рекомендовать пациенту обследование у пульмонолога.
Оценка суммарного риска фатальных сердечно-сосудистых осложнений по шкале SCORE
Шкала SCORE разработана на основании результатов когортных исследований, проведенных в 12 европейских странах, включая Россию. Разработаны 2 модификации шкалы SCORE: для стран с низким и высоким риском смерти от ССЗ. Шкала SCORE является надежным инструментом скрининга лиц с повышенным риском развития любых фатальных осложнений атеросклероза (ИБС, мозговых инсультов, разрыва аневризмы аорты и др.).
Шкала SCORE не используется у пациентов с:
- диагностированными ССЗ атеросклеротического генеза;
- СД II и I типа при наличии микроальбуминурии;
- очень высокими уровнями отдельных ФР (например, АГ III степени тяжести или уровнем общего ХС более 8 ммоль/л);
- хронической болезнью почек.
Эти пациенты автоматически считаются лицами, имеющими ОЧЕНЬ ВЫСОКИЙ и ВЫСОКИЙ кардиоваскулярный риск (таблица 10). Они нуждаются в активных мероприятиях по снижению уровней всех ФР.
Технология использования шкалы SCORE:
1. Российская Федерация относится к странам с высоким риском смерти от ССЗ. Используйте версию для стран высокого риска (рис. 6).
2. Выберите столбец, соответствующий полу, возрасту, статусу курения пациента, уровню общего ХС и систолического АД.
3. Цифра в ячейке соответствует 10-летнему суммарному риску смерти от ССЗ. Риск менее 1% считается низким, в пределах >= 1 до 5% - умеренным, >= 5 до 10% - высоким, >= 10% - очень высоким.
4. Если Вы имеете дело с молодым пациентом с низким суммарным риском, воспользуйтесь дополнительно шкалой относительного риска (рис. 8). Шкала относительного риска не экстраполируется на возраст и пол пациента, в остальном технология ее использования аналогична таковой для основной шкалы SCORE: найдите ячейку, соответствующую статусу курения, уровням общего ХС и систолического АД.
Оценка суммарного риска является крайне важной, так как уровнем суммарного кардиоваскулярного риска определяется выбор профилактической стратегии и конкретных вмешательств [8].
Таблица 10. Степени кардиоваскулярного риска
Рисунок 6. Шкала SCORE: 10-летний риск смерти от ССЗ в популяциях с высоким риском, рассчитанный на основании возраста, пола, курения, систолического АД и общего ХС
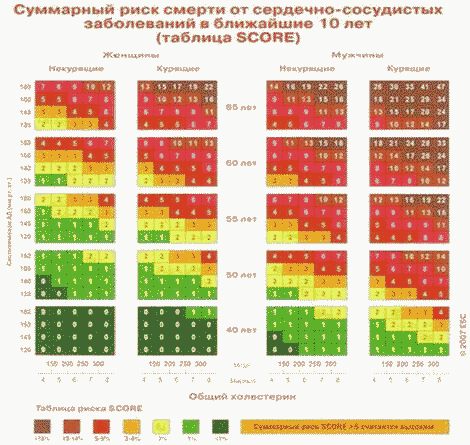
Рисунок 7. Шкала относительного риска
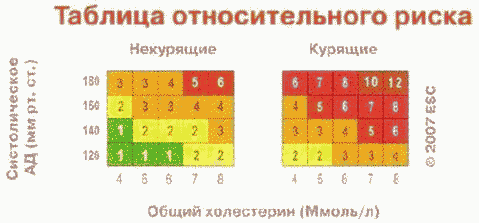
Осмотр в офтальмологическом кабинете ЦЗ
При скрининге в офтальмологическом кабинете ЦЗ медсестра офтальмологическая оценивает жалобы, визуальное состояние глаз, остроту зрения, рефракцию, внутриглазное давление (ВГД).
Жалобы. Пациенты с заболеваниями глаз могут предъявлять глазные и/или зрительные жалобы. Глазные жалобы: покраснение глаз, чувство инородного тела, слезотечение, слезостояние, светобоязнь, боли в глазах, отделяемое из глаз, косоглазие. Зрительные жалобы: низкое зрение вдаль и/или вблизи, затуманивание зрения, двоение, появление радужных кругов перед глазами, вспышки, молнии, "мушки" перед глазами.
Визуальный осмотр. При визуальном осмотре обращают внимание на покраснение глаз, отек век, отделяемое из конъюнктивальной полости, заметное косоглазие, изменение цвета зрачка.
Острота зрения. Большинство офтальмологических заболеваний сопровождаются снижением остроты зрения: катаракта, глаукома, дистрофические, сосудистые и воспалительные заболевания сетчатки, помутнения роговицы и стекловидного тела. Этот показатель наиболее информативен и в первую очередь используется для скрининга. Большинство пациентов, заметив снижение зрения, самостоятельно обращаются к офтальмологу. Другие, напротив, мало чувствительны к снижению зрения, в особенности если острота зрения снижена на одном глазу. Различают:
- некорригированную остроту зрения без использования корригирующих стекол;
- корригированную остроту зрения - остроту зрения с коррекцией, если она необходима по причине рефракционных нарушений (близорукости-миопии, дальнозоркости - гиперметропии, астигматизма). Некорригированную остроту зрения всегда исследуют при любом скрининговом осмотре. Корригированную остроту зрения исследуют, если задачи осмотра расширены.
Рефракция. Рефракционные нарушения: близорукость (миопия), дальнозоркость (гиперметропия), астигматизм - наиболее частая причина снижения некорригированной остроты зрения.
ВГД исследуют у всех лиц старше 40 лет, для раннего выявления глаукомы. Глаукома длительное время протекает бессимптомно (в начале заболевания острота зрения может быть нормальной). Без раннего назначения лечения глаукома неизменно ведет к необратимому снижению зрения, в тяжелых случаях - к слепоте.
Измерение, запись результатов исследования, нормальные значения:
Остроту зрения исследуют по печатным таблицам или используют проекторы знаков. Предъявляют черные знаки на белом фоне - оптотипы. В качестве оптотипов для исследования остроты зрения используют буквы, цифры, тесты "Е", кольца Ландольта с разрывом, у детей - силуэтные картинки. Остроту зрения оценивают по тому ряду самых мелких знаков, в котором все они распознаются правильно. Остроту зрения оценивают в десятичных дробях 0,1, 0,2,.... 1,0, 1,2. За норму остроты зрения принята 1,0. Хотя у большинства людей максимальная острота зрения оказывается выше 1,2, 1,5, 2,0.
Результаты фиксируют в виде записи:
Vis OD = 1,0
Vis OS = 0,2,
где Vis (visus) - острота зрения, OD (oculus dextra) - правый глаз, OS (oculus sinistra) - левый глаз; 1,0 и 0,2 - значения остроты зрения для правого и левого глаза.
Рефракцию при скрининговых исследованиях исследуют с помощью автоматических рефрактометров. Просят испытуемого смотреть в тубус прибора на фиксационную мишень. Проводят измерение, когда на экране прибора видно, что глаз испытуемого выведен в прямую позицию, а фиксационная метка совпадает с центром зрачка. Прибор выдает чек с результатами в виде записи сфера (sph, S) - цилиндр (cyl, C) - ось (ax, A).
Первое значение - сфера (sph, S) говорит о наличии или отсутствии близорукости или дальнозоркости. Если это значение минусовое - у испытуемого имеется близорукость, если плюсовое - дальнозоркость.
Второе значение - цилиндр (cyl, C) говорит о наличии или отсутствии астигматизма. Оно может быть как плюсовым, так и минусовым.
Третье значение - ось (ax, A) - определяет направление одного из главных меридианов астигматического глаза. Его учитывают при коррекции.
Нормальные значения сферы и цилиндра при авторефрактометрии близки к нулю. Однако автоматический рефрактометр очень редко выдает нулевые результаты. Обычно даже в глазах с нормальной рефракцией (эмметропией) отмечаются некоторые отклонения этих значений от нуля, обычно до +/- 1,0 дптр. Если при значениях рефракции до +/- 1,0 дптр по сфере и/или цилиндру некорригированная острота зрения 1,0 и выше, а пациент не предъявляет зрительных жалоб, говорят об отсутствии рефракционных нарушений - эмметропии.
При расширенных задачах исследования уточняют рефракцию с помощью линз из пробного набора. При наличии рефракционных нарушений определяют корригированную остроту зрения. В норме корригированная острота зрения всегда 1,0 и выше. Если корригированная острота зрения ниже 1,0 - говорят о глазной патологии, не связанной с рефракционными нарушениями.
Авторефрактометрия не удается при помутнениях оптических сред (роговицы, стекловидного тела, хрусталика - катаракта) или при грубых патологических изменениях сетчатки. Острота зрения в таких случаях всегда снижена, а прибор пишет "Notargent". Упорно повторяющийся ответ "error" может свидетельствовать о неправильной фиксации (при косоглазии, изменениях сетчатки) или слишком высокой аметропии.
ВГД при скрининговых исследованиях измеряют с помощью пневмотонометра, который позволяет быстро, точно и бесконтактно определить величину ВГД. Измерение проводится с помощью струи сжатого воздуха, занимает доли секунды и не требует предварительной анестезии. Просят испытуемого смотреть в тубус прибора на фиксационную мишень. Проводят измерение, когда на экране прибора видно, что глаз испытуемого выведен в прямую позицию, а фиксационная метка совпадает с центром зрачка. Во время измерения пациент ощущает слабый, слегка неприятный "удар" воздухом.
Пневмотонометр измеряет истинное ВГД (P0). Нормальные значения ВГД, измеренные пневмотонометром, не должны превышать 19 мм рт. ст. Прибор выдает чек с результатами значений ВГД для правого и левого глаза. Противопоказаниями для измерения ВГД пневмотонометром служат воспаление переднего отрезка глаза, подвывих искусственного хрусталика в анамнезе. Более надежно измерение внутриглазного давления аппланационным способом по Маклакову. Этим способом измеряют тонометрическое ВГД (Pt). Его нормальные значения несколько выше - до 24 мм рт. ст. Для расчета значений ВГД по Маклакову делают оттиски на бумаге. Величину ВГД измеряют специальной линейкой, по наименьшему диаметру неокрашенной части оттиска. Противопоказаниями для измерения ВГД по Маклакову служат воспаления переднего отрезка глаза: инфекционные конъюнктивиты, кератиты любой этиологии. Независимо от способа измерения ВГД разница в результатах тонометрии двух глаз не должна превышать 3 мм рт. ст.
Завышенные результаты тонометрии могут получиться при напряжении испытуемого, попытке прикрыть глаз во время проведения исследования. В таких случаях после повторного объяснения испытуемому задачи исследования делают повторное измерение. Если результаты повторного измерения превышают нормальные значения, ВГД считают повышенным.
Показания для срочного направления к офтальмологу
1. Жалобы на боли в глазах, даже периодические жалобы на радужные круги перед глазами.
2. Выраженное покраснение глаз, гнойное отделяемое из глаза, выраженный отек век, изменение цвета зрачка, свежая травма глаза.
3. Снижение корригированной остроты зрения.
Показания для отсроченного направления к офтальмологу
1. Умерено выраженные глазные и/или зрительные жалобы.
2. Слабое покраснение глаз, заметное косоглазие.
3. Снижение некорригированной остроты зрения.
4. Рефракционные нарушения.
Работа гигиениста стоматологического в центре здоровья
Гигиенист стоматологический в ЦЗ в ходе осмотра проводит диагностику гигиены полости рта, болезней слизистой оболочки и пародонта, некариозных поражений, кариеса зубов, регистрирует стоматологический статус пациента в Карте пациента. Кроме того, он обучает пациента основам гигиены полости рта и проводит профессиональную гигиену полости рта. При необходимости (парадонтит, кариес и др.) он рекомендует посещение соответствующего специалиста по месту жительства.
Стоматологическое обследование пациента предусматривает сбор жалоб и анамнеза, осмотр (внеротовой и внутриротовой) и использование специальных методов исследования. Все данные заносят в медицинскую карту.
Жалобы пациента чаще касаются эстетических нарушений в челюстно-лицевой области и функции жевания, появления болей, кровоточивости десен, подвижности зубов, запаха изо рта. Особенно тщательно должна быть проанализирована история развития заболевания: время и возможные причины появления симптомов, течение болезни; методы лечения и его эффективность. Анамнез жизни включает изучение наследственности, акушерско-гинекологического анамнеза (у беременных), характера вскармливания (у детей), перенесенных заболеваний, условий труда, жизни (профессиональные вредности) и местности проживания (содержание фторида в питьевой воде), особенностей питания (количество и регулярность приема сахара), вредных привычек (курение), переносимости лекарственных веществ, индивидуальных особенностей ухода за полостью рта [11].
Стоматологический осмотр пациента проводят в стоматологическом кресле при искусственном освещении, визуально и с помощью набора диагностических инструментов: стоматологических зеркал; эксплореров (остроконечных зондов); пародонтальных зондов (тупоконечных, с маркировкой); пинцетов. Для инфекционной безопасности пациентов и стоматологического персонала при стоматологическом осмотре можно использовать одноразовый набор инструментов, включающий зеркало, шпатель, пинцет, гладилку, двусторонний зонд-эксплорер, лоток и салфетку для пациента и сохраняющий стерильность в течение одного года.
Стоматологический осмотр включает внеротовое и внутриротовое обследование.
Внеротовое обследование:
- внешний осмотр пациента (физическое и психоэмоциональное состояние);
- конфигурация лица: асимметрия и дефекты (при врожденной патологии, травме, воспалительных процессах, новообразованиях);
- вид кожных покровов: цвет (гиперемия - при воспалении, бледность - при болях), высыпания;
- степень выраженности носогубных складок (при отсутствии зубов или их патологической стираемости);
- красная кайма губ (контур, характер смыкания, образование чешуек, корок);
- нижнечелюстные и подбородочные лимфоузлы (размер, подвижность, болезненность);
- область височно-нижнечелюстного сустава (степень открывания рта и смещения нижней челюсти, щелканье в суставе, болезненность).
Внутриротовое обследование позволяет определить состояние органов и тканей полости рта.
В области преддверия полости рта оценивают:
- глубину, выраженность уздечек верхней и нижней губы - при сомкнутых зубах и поочередном оттягивании губ;
- слизистую оболочку губ (цвет, увлажненность, целостность);
- слизистую оболочку щек (цвет, увлажненность, отпечатки зубов);
- альвеолярные отростки и десну (цвет слизистой оболочки, вид и тяжесть воспаления, характер течения, распространенность, отек).
Полость рта осматривают при широко открытом рте, обращая внимание на:
- язык (все поверхности; выраженность уздечки языка проверяют при широко открытом рте возможностью достать его кончиком верхние фронтальные зубы);
- дно полости рта (цвет и увлажненность слизистой);
- твердое и мягкое небо (целостность, цвет, возможные изменения);
- зубы (количество, цвет, блеск, пятнистость, целостность, наличие зубного налета и зубного камня);
- окклюзию (соотношение челюстей, форма зубных дуг, контакты между зубами).
Для определения принадлежности зуба используют международную цифровую систему обозначения зубов, предложенную Международной Организацией Стандартов. Согласно этой системе, каждый зуб имеет свое цифровое обозначение (рис. 1). Помимо этого, цифрами обозначают каждый квадрант верхней и нижней челюсти, причем возрастание числового значения происходит по часовой стрелке.
Для удобства записи результата осмотра зубов в карту можно применять схему, на которой горизонтальная линия указывает на принадлежность зубов к верхней или нижней челюсти, а вертикальная - на принадлежность зубов к правому или левому квадранту.
Рисунок 1. Международная цифровая система обозначения постоянных зубов
Оценка наличия зубных отложений (зубного налета и зубного камня) важна по нескольким причинам:
- для определения участков наибольшего накопления зубных отложений;
- для оценки эффективности чистки зубов пациентом;
- для определения риска развития у пациента кариеса зубов и заболеваний пародонта (чем больше налета и камня, тем выше риск).
Оценить присутствие зубных отложений можно количественными и качественными методами.
Качественная оценка предполагает выявление локализации отложений зубного налета и зубного камня:
- визуально;
- с помощью стоматологического зонда (если налета или камня достаточно много);
- путем окрашивания специально предназначенными для этого красителями.
Для окрашивания зубного налета можно применять:
- водный раствор йода - раствор Шиллера-Писарева (1 г кристаллического йода, 2 г йодида калия, 40 мл дистиллированной воды);
- эритрозин;
- фуксин;
- специальные таблетки, при жевании которых окрашиваются участки зуба, где присутствует зубной налет.
Кроме того, выпускаются двойные красители, по-разному окрашивающий кариесогенный и некариесогенный зубной налет: красным цветом - свежий зубной налет, темно-синим - налет, присутствующий в полости рта длительное время и ставший кариесогенным.
После окрашивания зубов пациент должен прополоскать рот водой и окрашивающее средство остается лишь там, где есть налет (рис. 2).
Рисунок 2. Зубной налет, окрашенный фуксином
Количественная оценка присутствия зубных отложений происходит с помощью различных индексов, позволяющих определить локализацию зубного налета и зубного камня, а также измерить их площадь до и после использования гигиенических средств.
Для определения зубного налета у детей от момента прорезывания временных зубов до 3-х лет применяют индекс Э.М. Кузьминой (2000). Индекс разработан в связи с необходимостью определения у маленьких детей зубного налета, который начинает откладываться на временных зубах сразу после их прорезывания. Даже если в полости рта ребенка имеется всего 2 - 3 зуба, необходимо визуально или с помощью зонда определять присутствие зубного налета. При визуальном осмотре тонкий слой налета обычно относительно прозрачен и выявляется с трудом, тогда как его толстый слой придает поверхности зуба тусклый темный оттенок.
Ход определения индекса: Осматривают все зубы, имеющиеся в полости рта маленького ребенка, и оценивают присутствие налета на каждом зубе с помощью следующих кодов:
0 баллов - нет налета;
1 балл - налет присутствует в любом количестве.
Формула для расчета значения индекса:
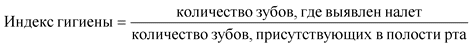 .
.
Таблица 1. Интерпретация значений индекса Э.М. Кузьминой
Пример расчета индекса:
2. Налет выявлен на 2 зубах: 5.1, 6.1
3. Величина индекса гигиены равна: 2 : 4 = 0,50
4. Уровень гигиены полости рта у данного ребенка - плохой.
Индекс Федорова - Володкиной (1971) целесообразно применять для выявления налета на зубах у детей до 5 - 6 лет.
Ход определения индекса: Окрашивают и обследуют губную поверхность шести нижних фронтальных зубов:
8.3, 8.2, 8.1, 7.1, 7.2, 7.3
Присутствие зубного налета оценивают с помощью следующих кодов:
1 балл - зубной налет не выявлен;
2 балла - окрашивание одной четверти поверхности;
3 балла - окрашивание половины поверхности коронки зуба;
4 балла - окрашивание трех четвертей поверхности коронки зуба;
5 баллов - окрашивание всей поверхности коронки зуба.
Расчет значений индекса: Для одного ребенка определяют код налета на каждом из обследованных зубов, суммируют эти результаты и делят на количество осмотренных зубов (т.е. на 6).
Таблица 2. Интерпретация значений индекса Федорова - Володкиной
У лиц разного возраста для раздельного определения количества зубного налета и зубного камня используют упрощенный индекс зубного налета Green-Vermillion, OHI-S (ИГР-У) (J.C. Green, J.R. Vermillion, 1964).
Для определения величины индекса обследуют 6 зубов:
На каждом из указанных зубов вначале определяют код зубного налета (рис. 3) с помощью стоматологического зонда (можно применять и окрашивающие средства, но это не обязательно).
Коды и критерии для оценки зубного налета
0 баллов - зубной налет не выявлен;
1 балл - мягкий зубной налет, покрывающий не более 1/3 поверхности коронки зуба, или наличие любого количества окрашенных отложений (зеленых, коричневых и др.);
2 балла - мягкий зубной налет, покрывающий более 1/3, но менее 2/3 поверхности зуба;
3 балла - мягкий зубной налет, покрывающий более 2/3 поверхности зуба.
Затем с помощью стоматологического зонда в области каждого из перечисленных зубов определяют присутствие над- и поддесневого зубного камня.
Коды и критерии для оценки зубного камня (рис. 4)
0 баллов - зубной камень не выявлен;
1 балл - наддесневой зубной камень, покрывающий не более 1/3 поверхности зуба;
2 балла - наддесневой зубной камень, покрывающий более 1/3, но менее 2/3 поверхности зуба, или наличие отдельных отложений поддесневого камня в пришеечной области зуба;
3 балла - наддесневой зубной камень, покрывающий более 2/3 поверхности зуба, или значительные отложения поддесневого камня вокруг шейки зуба.
Рисунок 3. Коды для определения зубного налета по индексу Green-Vermillion
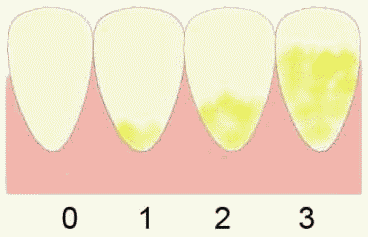
Рисунок 4. Коды для оценки зубного камня по индексу Green-Vermillion
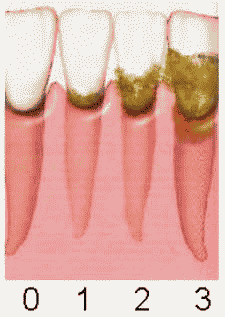
Расчет значений индекса: Расчет суммарного значения индекса, комплексно характеризующего гигиеническое состояние полости рта индивидуума, происходит в несколько этапов:
1. суммируют коды зубного налета для каждого зуба и делят на количество обследованных поверхностей зубов (т.е. 6);
2. суммируют коды зубного камня для каждого зуба и делят на количество обследованных поверхностей зубов (т.е. 6);
3. суммируют значения, полученные в п. 1 и п. 2.
Формула для расчета значения индекса Green-Vermillion:
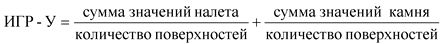 .
.
Интерпретация суммарных значений индекса:
Интерпретация значений показателей зубного налета или зубного камня
Пример расчета индекса:
1. У подростка определены следующие коды:
код зубного налета на зубах 1.6 и 2.6 - 2 балла; на зубе 1.1 - 1 балл;
код зубного камня на зубах 3.6, 3.1, 4.6 - 2 балла.
2. Суммарная величина индекса гигиены:
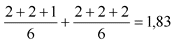 .
.
3. Уровень гигиены полости рта по суммарному значению индекса гигиены - удовлетворительный.
4. Значение показателя зубного налета:
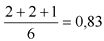 .
.
5. Уровень гигиены полости рта по показателю зубного налета - удовлетворительный.
6. Значение показателя зубного камня:
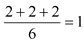 .
.
7. Уровень гигиены полости рта по показателю зубного камня - удовлетворительный.
Для подсчета среднего значения индекса в группе обследованных (суммарного или его отдельных показателей - зубного налета или зубного камня) суммируют индивидуальные показатели для каждого участника и делят на количество лиц в группе.
Оценку состояния тканей пародонта проводят с помощью пародонтального зонда, позволяющего выявить зубной налет и камень, кровоточивость десен, глубину пародонтальных карманов, степень рецессии десны.
Таблица 3. Краткая характеристика заболеваний пародонта
Краткая характеристика воспалительных заболеваний пародонта:
Для оценки состояния тканей пародонта предложено много индексов, в том числе папиллярно-маргинально-альвеолярный индекс, PMA (Parma, 1960). Для его определения йодсодержащим раствором окрашивают вестибулярную поверхность десны и определяют ее состояние у каждого зуба - в области десневого сосочка, свободной краевой (маргинальной) десны и прикрепленной (альвеолярной) десны. Воспаленные участки окрашиваются в темно-коричневый цвет. Коды для оценки степени воспаления десны (рис. 5):
0 - отсутствие воспаления;
1 - воспаление десневого сосочка;
2 - воспаление десневого сосочка и маргинальной десны;
3 - воспаление десневого сосочка, маргинальной и альвеолярной десны.
Рисунок 5. Определение степени воспаления десны: коды для определения индекса PMA
Формула для расчета значения индекса:

где n - количество зубов, которое при сохранении целостности зубных рядов рассчитывают в зависимости от возраста:
6 - 11 лет - 24 зуба;
12 - 14 лет - 28 зубов;
15 лет и старше - 30 зубов.
Примечание: если часть зубов отсутствует, то делят на количество зубов, имеющихся в полости рта.
Таблица 4. Интерпретация значений индекса PMA
Методы оценки состояния твердых тканей зубов: Для осмотра твердых тканей зубов используют стоматологическое зеркало, находящееся в левой руке, и остроконечный зонд-эксплорер - в правой (его ручка располагается, как "писчее перо"). Осмотр начинают с дистального зуба правого верхнего квадранта, затем проводят в направлении по часовой стрелке, последовательно переходя к осмотру зубов левого верхнего квадранта, затем - левого нижнего и правого нижнего квадрантов.
Таблица 5. Краткая характеристика заболеваний твердых тканей зубов
Выявление начального кариеса эмали: После удаления зубного налета, особенно в пришеечной области зубов, нередко можно выявить очаги деминерализации эмали (рис. 6). Существует несколько методов их оценки, но перед использованием любого из них необходимо удалить зубные отложения и высушить поверхность зуба.
Визуальный метод: Данный метод наиболее прост в выполнении в условиях стоматологического кабинета.
Обследуемый зуб следует:
- удалить зубной налет;
- изолировать от слюны;
- высушить поверхность воздухом;
- визуально определить размеры очага.
Рисунок 6. Белое пятно эмали на дистальной поверхности зуба 1.1
На активность кариозного процесса указывают:
- матовая поверхность очага деминерализации;
- наличие кариесогенного зубного налета;
- кровоточивость десны в области очага начального кариеса.
Метод витального окрашивания эмали (Л.А. Аксамит, 1978)
С помощью данного метода удается не только определить наличие начального кариеса, но и судить о глубине поражения эмали. Принцип метода основан на факте увеличения проницаемости деминерализованной эмали для красителя (2% водного раствора метиленового синего).
Для оценки очага деминерализации зуб следует:
- очистить от зубного налета;
- изолировать от слюны;
- высушить поверхность воздухом;
- нанести тампон с красителем на 3 минуты;
- удалить тампон и смыть избыток красителя.
Интенсивность окрашивания очага сравнивают со специальной градационной 10-балльной шкалой, имеющей различные оттенки синего цвета (рис. 7).
Для оценки окрашивания можно использовать следующие критерии:
Внимание! При наличии белого пятна необходима дифференциальная диагностика между начальным кариесом, гипоплазией эмали и флюорозом зубов, для чего осуществляют окрашивание 2% раствором метиленового синего. При этом белое пятно, образовавшееся вследствие развития очаговой деминерализации эмали, окрашивается, тогда как пятна при гипоплазии и флюорозе - нет.
Рисунок 7. Оценка глубины поражения эмали: А - шкала для измерения степени окрашивания очагов деминерализации эмали; Б - очаги деминерализации эмали, окрашенные 2% раствором метиленового синего
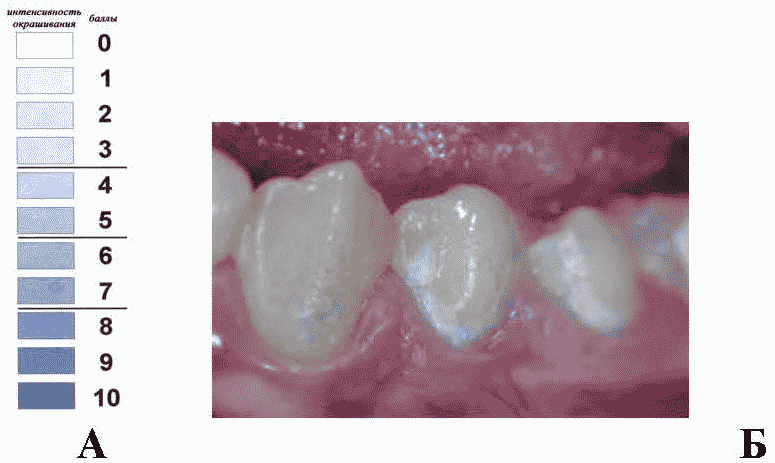
Индексы для оценки кариеса зубов:
Для оценки стоматологического статуса пациента применяют индексы, характеризующие интенсивность кариеса постоянных зубов:
индекс КПУ(з) - сумма кариозных, пломбированных и удаленных по поводу осложнений кариеса зубов;
индекс КПУ(п) - сумма всех поверхностей, на которых диагностирован кариес или пломба.
Примечание: если зуб удален, в этом индексе его считают за 5 поверхностей (премоляры, моляры) или за 4 поверхности (резцы, клыки).
Оценка состояния слизистой оболочки рта:
Осмотр слизистой оболочки рта проводят с помощью стоматологического зеркала. В норме она бледно-розового цвета, умеренно увлажнена, чистая, без патологических изменений. Поражения слизистой могут быть симптомом патологии органов и систем организма, нарушения обмена веществ, а также проявлением инфекционных заболеваний. При выявлении элементов поражения, таких как изменение цвета, пузыри, эрозии (поверхностное нарушение целостности эпителия), язвы (повреждение, проникающее в подслизистый слой), участки ороговения нетипичной локализации, гигиенист стоматологический обязан направить пациента к врачу-стоматологу.
Таблица 6. Краткая характеристика некоторых заболеваний слизистой оболочки рта
Интерпретация врачом центра здоровья результатов
обследований и осмотра пациентов и формирование групп риска
1. Группа курящих пациентов
Факт курения устанавливается при опросе, а также по данным измерения монооксида углерода в выдыхаемом воздухе с помощью смокелайзера. Устанавливается тяжесть курения: отсутствие курения - 0 - 6 ppm, легкое курение - 7 - 10 ppm, умеренное курение - 11 - 20 ppm, более 20 ppm - курение тяжелой степени. Факт курения может объективизирован также по данным спирометрии и определения котинина в моче.
Врач ЦЗ должен дать курящему пациенту аргументированный совет по отказу от курения с учетом индивидуальных особенностей пациента и состояния его здоровья. Пациентам с длительным стажем курения и курением умеренной/тяжелой степени необходимо настоятельно рекомендовать посещение Школы по отказу от курения, при необходимости консультации специалистов (включая психотерапевта).
Врач ЦЗ при осмотре обязан (рис. 13):
- опрашивать каждого пациента в отношении курения (Курит ли пациент?) и, если пациент "не курит", то поощрять его поведение, а если "курит", то оценивать особенности курения (степень/тяжесть курения) и готовность бросить курить;
- рекомендовать бросить курить (аргументируя необходимость отказа от курения научно обоснованными фактами о вреде курения с учетом анамнеза и настоящего состояния пациента). Твердый и аргументированный совет врача - важный фактор в деле прекращения курения пациентом;
- определять стратегию по прекращению курения: совет/беседа по изменению поведения, посещение Школы по отказу от курения, психотерапия, никотинзаместительная или другая лекарственная терапия;
- регистрировать и обновлять данные пациента по курению в медицинской карте при каждом визите пациента.
Известно, что трудности отказа от курения обусловлены биологической зависимостью к никотину, и в этом случае применяется лекарственная терапия, которая помогает отказаться от курения. Курящие пациенты, имеющие зависимость к никотину, относятся к разряду больных, а зависимость от табака классифицируется в Международной классификации болезней (ICD-10, F17.2) как отдельное расстройство. Для оценки степени/тяжести курения и никотиновой зависимости можно использовать тест Фагерстрома (Приложение 1). Тест может заполнять как сам пациент, так и медицинская сестра. В зависимости от количества набранных баллов определяется степень никотиновой зависимости и тактика ее лечения. При отсутствии или легкой степени никотиновой зависимости (0 или < 4 баллов по тесту Фагерстрома) рекомендуется проведение беседы с пациентом. При выявлении тяжелой степени никотиновой зависимости (> 7 баллов по тесту Фагерстрома), неоднократных безуспешных попытках отказа от курения кроме беседы (краткой, продолжительной) и посещения Школы по отказу от курения врач ЦЗ может рекомендовать никотинзаместительную и/или антиникотиновую терапию. В качестве мотивационного инструмента на этапе отказа от курения можно использовать смокелайзер и данные спирометрии.
Рис. 13. Алгоритм контроля курения среди пациентов первичного звена здравоохранения [8]:
Показано, что одним из эффективных методов, обеспечивающих отказ от курения, является психотерапия [8]. Психотерапия лишена побочных эффектов, в то же время ее широкое применение ограничено ввиду недостаточной доступности (не во всех учреждениях первичного звена есть врачи-психотерапевты).
Учитывая, что отказ от курения у части пациентов сопряжен с увеличением массы тела, следует акцентировать внимание на данной проблеме и дать пациентам, желающим отказаться от курения, адекватные диетические рекомендации и рекомендации по увеличению ФА. Большое значение при отказе от курения имеет поддержка семьи. В этой связи желательно активно привлекать родственников пациента и рекомендовать им тоже отказаться от курения.
2. Группа пациентов с нездоровым питанием (несбалансированное питание с избыточным количеством насыщенных жиров, недостаточным потреблением овощей/фруктов, рыбы)
Врач ЦЗ проводит консультирование по рационализации питания и разъяснению пациенту принципов здорового питания.
Принципы здорового питания:
1. Энергетическое равновесие (энергетическая ценность должна равняться энерготратам);
Энерготраты организма состоят из энергии основного обмена, необходимого для поддержания жизнедеятельности организма, и той энергии, которая обеспечивает движение. Основной обмен зависит от пола (у мужчин на 7 - 10% больше), возраста (снижается на 5 - 7% с каждым десятилетием после 30 лет) и веса (чем больше вес, тем больше энерготраты). Для мужчин и женщин среднего возраста (40 - 59 лет), среднего веса основной обмен равен соответственно 1500 и 1300 ккал. Для учета двигательной активности и расчета всех энерготрат основной обмен умножается на соответствующий коэффициент ФА (таблица 12).
Таблица 12. Коэффициенты ФА в зависимости от характера труда
Таблица 13. Средние величины основного обмена взрослого населения России (ккал/сут.)
Примечание: нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации. Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 18 декабря 2008 года.
2. Сбалансированность питания по содержанию основных пищевых веществ. Рацион считается сбалансированным, когда белками обеспечивается 10 - 15%, жирами - 20 - 30%, а углеводами - 55 - 70% (10% простыми углеводами) калорийности питания;
3. Низкое содержание жира с оптимальным соотношением насыщенных и ненасыщенных жиров. Жирами должно обеспечиваться не более 30% калорийности рациона. Соотношение различных (насыщенных, моно- и полиненасыщенных) жиров должно быть равным (примерно по 10%), из них содержание полиненасыщенных жирных кислот омега 6 - 7 - 8%, а омега 3 - 1 - 2%;
4. Потребление овощей и фруктов в количестве, рекомендованном ВОЗ, - 400 - 500 г овощей/фруктов в день (из этого количества 2/3 должно приходиться на овощи);
5. Потребление продуктов, богатых омега 3 и 6 полиненасыщенными жирными кислотами, в частности жирной рыбой (не менее чем по 100 г 2 - 3 раза в неделю);
6. Низкое потребление поваренной соли (менее 5 г в день);
7. Ограничение в рационе простых углеводов (сахаров);
8. Использование цельнозерновых продуктов;
9. Потребление алкоголя в количествах, не превышающих 1 стандартной дозы в сутки для женщин и 2 стандартных доз в сутки для мужчин (1 стандартная доза - 40 мл крепкого напитка, 150 мл вина, 330 мл пива).
Рекомендуется участие пациентов данной группы в Школах по рациональному питанию.
3. Группа риска с гиподинамией
Лица, ведущие сидячий образ жизни и имеющие физическую нагрузку менее 30 мин. в день, имеют недостаточный уровень ФА, который является значимым независимым ФР большого числа НИЗ, в первую очередь, ожирения, АГ, ИБС, СД II типа, онкологических заболеваний, остеопороза и др.
Регулярная ФА уменьшает общую и кардиоваскулярную смертность более чем на 30% [8]. Аэробная умеренная ФА в течение 150 минут (2 часа 30 минут) в неделю снижает риск преждевременной смерти, а также риск развития ИБС, инсульта, АГ, СД II типа и депрессии [8]. Показано, что даже одна, но высокоинтенсивная тренировка в неделю или активное проведение досуга может снизить смертность у пациентов ИБС.
Врач ЦЗ, консультируя по ФА, может благотворно повлиять на изменение образа жизни своих пациентов. Всем пациентам, ведущим малоподвижный образ жизни, необходимо рекомендовать ежедневную ФА в течение 30 - 40 мин. (например, прогулочную ходьбу на свежем воздухе).
При консультировании по вопросам ФА можно опираться на современные научно обоснованные "Глобальные рекомендации по физической активности для здоровья" [12].
Для взрослых людей в возрасте 18 - 64 лет ФА включает активность в период досуга, передвижений (например, ходьба пешком или езда на велосипеде), профессиональной деятельности, домашних дел, игр, состязаний, спортивных или плановых занятий в рамках ежедневной активности, семьи и сообщества.
- Взрослые люди в возрасте 18 - 64 лет должны заниматься умеренной ФА средней интенсивности не менее 150 минут в неделю или выполнять упражнения по аэробной ФА высокой интенсивности 75 минут в неделю или эквивалентный объем ФА средней и высокой интенсивности.
- Упражнения следует выполнять сериями продолжительностью не менее 10 минут.
- Для получения дополнительных преимуществ для здоровья люди должны увеличивать время выполнения упражнений аэробной ФА средней интенсивности до 300 минут в неделю или выполнять занятия аэробной ФА высокой интенсивности до 150 минут в неделю или эквивалентный объем ФА средней и высокой интенсивности.
- Силовые упражнения следует выполнять с задействованием основных групп мышц 2 и более дней в неделю.
Пожилые люди (старше 65 лет) должны заниматься аэробной ФА средней интенсивности не менее 150 минут в неделю или выполнять упражнения высокой интенсивности 75 минут в неделю или эквивалентный объем ФА средней и высокой интенсивности.
- Упражнения следует выполнять сериями продолжительностью не менее 10 минут.
- Для получения дополнительных преимуществ для здоровья люди должны увеличивать время выполнения упражнений аэробной ФА средней интенсивности до 300 минут в неделю или выполнять занятия аэробной ФА высокой интенсивности до 150 минут в неделю или эквивалентный объем ФА средней и высокой интенсивности.
- Пожилые люди с проблемами двигательной активности должны выполнять упражнения на равновесие и предотвращение падений 3 и более дней в неделю.
- Силовые упражнения следует выполнять, задействуя основные группы мышц, 2 и более дней в неделю.
- Если пожилые люди не могут выполнять рекомендуемый объем ФА, им следует выполнять упражнения, соответствующие их возможностям и состоянию здоровья.
4. Группа риска с избыточной массой тела и ожирением I, II и III степени
Соответствие массы тела надлежащей оценивается с помощью ИМТ по классификации ВОЗ (таблица 1). С увеличением ИМТ возрастает риск развития сопутствующих заболеваний (таблица 1). При этом риск осложнений, особенно сердечно-сосудистых и метаболических, зависит не только от степени ожирения, но и от его вида (локализации жировых отложений). Наиболее неблагоприятным для здоровья и характерным для мужчин является абдоминальный тип ожирения, при котором жир откладывается между внутренними органами в области талии. Отложение жира в области бедер и ягодиц, более типичное для женщин, называют глютеофеморальным. Существует простой и достаточно точный способ оценки характера распределения жира - измерение окружности талии (ОТ). ОТ талии измеряется в положении стоя, на середине расстояния между нижним краем грудной клетки и гребнем подвздошной кости по средней подмышечной линии (не по максимальному размеру и не на уровне пупка). Если ОТ >= 94 см у мужчин и >= 80 см у женщин, диагностируют абдоминальное ожирение (АО). Лицам с АО рекомендуется активное снижение МТ. Увеличение жировой ткани сопровождается повышением секреции свободных жирных кислот, гиперинсулинемией, инсулинорезистентностью, дислипидемией. Избыточная МТ/ожирение и сопутствующие ФР повышают вероятность развития целого ряда заболеваний. При этом, если при абдоминальном типе ожирения повышен риск ССЗ и СД, то при глютеофеморальном типе выше риск заболеваний позвоночника, суставов и вен нижних конечностей.
Наличие избыточной МТ и ожирения увеличивает риск развития АГ в 3 раза, ИБС - в 2 раза. Вероятность развития диабета у лиц с избыточной МТ выше в 9 раз, у лиц с ожирением - в 40 раз. Избыточный вес значительно сокращает продолжительность жизни: в среднем от 3 - 5 лет при небольшом избытке МТ и до 15 лет - при выраженном ожирении.
Врач ЦЗ при консультировании пациента с ожирением обозначает главную цель - умеренное снижение МТ с обязательным уменьшением риска развития сопутствующих ожирению заболеваний. Достигнуть поставленной цели позволяют диетотерапия и увеличение ФА, в редких случаях - медикаментозная терапия и хирургические методы лечения ожирения. Основной принцип диетологического вмешательства при ожирении - снижение калорийности пищевого рациона и создание энергетического дефицита. При этом рацион должен оставаться сбалансированным по основным макро- и микронутриентам. По степени выраженности энергетического дефицита выделяют диеты с умеренным ограничением калорийности (1200 ккал/сутки) и с очень низкой калорийностью (500 - 800 ккал/сутки). Последние способствуют более выраженному снижению МТ (1,5 - 2,5 кг/неделю) по сравнению с диетой с умеренно сниженной калорийностью (0,5 - 1,4 кг/неделю), но могут применяться кратковременно только на начальном этапе лечения. Использование диет с очень низкой калорийностью не приводит к формированию навыков рационального питания; отмечается плохая переносимость этих диет, частые побочные явления со стороны желудочно-кишечного тракта, желчнокаменная болезнь, нарушения белкового обмена, электролитного баланса; случаи фибрилляции желудочков сердца и др.
Использование физических тренировок в комплексе с низкокалорийной диетой обеспечивает большее снижение МТ и препятствует увеличению веса после окончания низкокалорийной диеты. Регулярная ФА способствует увеличению потери жировой массы, особенно в абдоминальной области, и сохранению безжировой массы, снижению инсулинорезистентности, увеличению скорости метаболизма, позитивным сдвигам в липидном профиле.
Рекомендуется участие пациентов группы в Школах по рациональному питанию и по повышению ФА, а также на занятиях в зале ЛФК.
Лекарственное воздействие при избыточной массе тела и ожирении показано при неэффективности немедикаментозных вмешательств, выраженных и осложненных формах ожирения. Применяются серотонинергические препараты, снижающие аппетит (например, антидепрессант флуоксетин), уменьшающие всасывание пищи (орлистат). Медикаментозное лечение можно продолжать до 6 месяцев, после перерыва - до 2-х лет.
5. Группа риска по АГ
АГ - важнейший фактор риска ССЗ, главным образом, определяющий высокую смертность в Российской Федерации. Величина АД рассматривается как один из элементов системы стратификации суммарного сердечно-сосудистого риска, является определяющей в силу своей высокой прогностической значимости и наиболее регулируемой переменной. Повышению АД способствует ряд факторов, тесно связанных с образом жизни: неправильное питание, курение, ожирение, недостаток физической активности, психоэмоциональное перенапряжение. АГ развивается в 6 раз чаще у лиц, питающихся нерационально, злоупотребляющих жирной и соленой пищей, алкоголем, имеющих избыточную МТ.
Врач ЦЗ должен акцентировать важность: (1) немедикаментозных методов лечения АГ, которые помогают снизить давление, уменьшить потребность в антигипертензивных препаратах и максимально повысить их эффективность; (2) достижения целевых уровней АД < 140/90 мм рт. ст. и < 130/80 мм рт. ст. у пациентов с ИБС и СД.
К немедикаментозным методам лечения АГ относятся ограничение потребления поваренной соли до 5 г/сутки (при обострении заболевания - полное ее исключение в процессе приготовления пищи), увеличение потребления овощей и фруктов до 500 г в день, снижение массы тела, повышение ФА (минимум 30 - 40 мин. в день), ограничение потребления алкоголя и отказ от курения.
Рекомендуется участие пациентов в Школах по профилактике АГ.
6. Группа с гиперхолестеринемией
Дислипидемия - самый значимый ФР развития ИМ. При уровне общего ХС >= 5,0 ммоль/л диагностируется гиперхолестеринемия. При выявлении уровня ХС более 5,0 ммоль/л врач ЦЗ рекомендует пациенту гиполипидемическую диету (таблица 14) и проведение развернутого анализа крови на липиды натощак (с определением уровня ХС ЛНП, ТГ и ХС ЛВП). Уровень общего ХС используется врачом ЦЗ для расчета суммарного риска по шкале SCORE.
Гиполипидемическая диета - это диета, основанная на принципах здорового питания (см. выше), с более жестким ограничением насыщенных жиров и продуктов, богатых ХС (печень и другие субпродукты, икра рыб, масло, жирное мясо и пр.), увеличением потребления овощей и фруктов до 500 - 600 г в день.
Рекомендуется участие пациентов группы в Школах по рациональному питанию.
Таблица 14. Рекомендации по питанию при гиперхолестеринемии
Стратегия профилактического вмешательства при дислипидемии зависит от исходного уровня суммарного кардиоваскулярного риска (таблица 15). При недостижении целевого уровня липидов после оздоровления образа жизни врач ЦЗ может рекомендовать гиполипидемическую терапию. Наибольшую доказательную базу имеют статины. Если целевых уровней общего ХС и ХС ЛНП на монотерапии статинами достигнуть не удается, добавляется второй гиполипидемический препарат, чаще ингибитор абсорбции холестерина в кишечнике. При лечении комбинированной дислипидемии (гиперхолестеринемии с гипертриглицеридемией) может быть рассмотрена возможность назначения комбинированной терапии с добавлением к статину производных фиброевой кислоты, или препарата никотиновой кислоты, или омега-3 полиненасыщенных жирных кислот. При медикаментозной терапии необходимо уделять пристальное внимание контролю за нежелательными явлениями, в первую очередь, проявлениям миалгии и миопатии, для недопущения рабдомиолиза. Предвестником рабдомиолиза служит миалгия с повышением активности креатинфосфокиназы в сыворотке крови до 5 раз выше верхнего предела лабораторной нормы. В таких случаях лечение статином следует прекратить. Нежелательные явления, в виде повреждения мембран печеночных клеток, проявляются в виде повышения активности в крови трансаминаз (аспартатаминотрансферазы и аланинаминотрансферазы). Уровень трансаминаз, превышающий верхний предел лабораторной нормы более чем в 3 раза, служит основанием для прекращения лечения.
Таблица 15. Стратегия профилактических мероприятий в зависимости от уровня суммарного кардиоваскулярного риска и ХС ЛНП
7. Группа риска по СД
При уровне глюкозы капиллярной крови (взятой не натощак) >= 11,1 ммоль/л диагностируется СД.
Риск смерти у мужчин, страдающих СД, в 2 - 3 раза, а у женщин - в 5 раз выше, чем у лиц без диабета. Ввиду высокой прогностической значимости СД терапевтические цели у пациентов с СД по целому ряду показателей более жесткие, чем у пациентов без диабета (таблица 16).
Таблица 16. Терапевтические цели у пациентов с СД
Врач ЦЗ проводит беседу с пациентом относительно немедикаментозных методов профилактики и лечения СД, включающих коррекцию образа жизни, питания, увеличение ФА, снижение избыточной МТ, сокращение потребления алкоголя и отказ от курения.
Рекомендуется участие пациентов в ЦЗ, в Школах по профилактике СД.
8. Группа с повышенным суммарным риском развития фатальных сердечно-сосудистых осложнений по шкале SCORE
Тактика врача ЦЗ, включая выбор профилактической стратегии и конкретных вмешательств, строится в зависимости от уровня суммарного кардиоваскулярного риска [8].
Основные цели кардиоваскулярной профилактики в клинической практике:
1. Помочь лицам с низким риском ССЗ продлить это состояние на долгие годы и помочь лицам с высоким суммарным риском ССЗ уменьшить его.
2. Лицам с низким (< 1% по шкале SCORE) и умеренным (> 1% и < 5% по шкале SCORE) кардиоваскулярным риском рекомендуется достичь характеристик, которые позволяют людям оставаться здоровыми:
- не курить;
- соблюдать принципы здорового питания;
- ФА: 30 мин. умеренной физической нагрузки в день;
- ИМТ < 25 кг/м2 и отсутствие центрального ожирения;
- АД < 140/90 мм рт. ст.;
- Общий ХС < 5 ммоль/л (< 190 мг/дл);
- ХС ЛНП < 3 ммоль/л (< 115 мг/дл);
- глюкоза в крови < 6 ммоль/л (< 110 мг/дл).
3. Достичь более жесткого контроля следующих ФР у лиц с ВЫСОКИМ кардиоваскулярным риском (5 - 10% по шкале SCORE или значительно повышенными уровнями отдельных ФР, например, семейной гиперхолестеринемией или АГ высокой степени тяжести):
- АД < 130/80 мм рт. ст., при отсутствии противопоказаний;
- Общий ХС < 4,5 ммоль/л (< 175 мг/дл), предпочтительнее < 4 ммоль/л (< 155 мг/дл), при отсутствии противопоказаний;
- ХС ЛНП < 2,5 ммоль/л (< 100 мг/дл);
- уровень глюкозы в крови натощак < 6,0 ммоль/л (< 100 мг/дл) и HbA1c < 6,5%, при отсутствии противопоказаний.
4. Достичь максимально жесткого контроля следующих ФР у лиц с ОЧЕНЬ ВЫСОКИМ кардиоваскулярным риском (у больных с установленным диагнозом атеросклероза любой локализации; СД II и I типа с микроальбуминурией; хронической болезнью почек; суммарным риском > 10% по шкале SCORE):
- АД < 130/80 мм рт. ст., при отсутствии противопоказаний;
- ХС ЛНП < 1,8 ммоль/л (< 70 мг/дл) и/или снижение на 50% от исходного уровня при невозможности достижения целевого уровня;
- уровень глюкозы в крови натощак < 6,0 ммоль/л (< 100 мг/дл) и HbA1c < 6,5%, при отсутствии противопоказаний.
5. Проводить лекарственную терапию, улучшающую прогноз, у больных с установленным диагнозом ССЗ атеросклеротического генеза и других категорий пациентов с ОЧЕНЬ ВЫСОКИМ и ВЫСОКИМ кардиоваскулярным риском.
Достижение целевых уровней ФР является крайне важным у лиц с уже имеющимися ССЗ, особенно у пациентов с осложнениями ССЗ - перенесенным ИМ, мозговым инсультом, пациентов с хронической сердечной недостаточностью. У них отказ от курения, соблюдение принципов здорового питания, увеличение ФА, достижение надлежащей МТ, целевых уровней АД и липидов являются показателями эффективности вторичной профилактики.
Врач ЦЗ при выявлении умеренного, высокого и очень высокого риска по шкале SCORE акцентирует внимание пациента на настоятельной необходимости снижения суммарного риска за счет коррекции всех имеющихся у пациента ФР, кроме того, врач рекомендует пациенту гиполипидемическую диету и проведение анализа крови на липиды натощак с определением уровня ХС ЛНП, ТГ, ХС ЛВП, с последующим решением вопроса о назначении гиполипидемической терапии. При отсутствии клинически выраженного атеросклероза лицам с очень высоким суммарным риском смерти от ССЗ (>= 10% по шкале SCORE) с целью первичной профилактики врач ЦЗ может рекомендовать прием ацетилсалициловой кислоты в дозе 75 мг/сут. после достижения целевого уровня АД.
9. Группа риска с атеротромботическим поражением сосудов нижних конечностей
Скрининговые исследования ЛПИ позволяют выявить доклинический атеросклероз, что важно с точки зрения своевременного начала профилактических мероприятий. Критерии: снижение ЛПИ до 0,9 и ниже.
Врач ЦЗ проводит консультирование по ФР с акцентом на отказ от курения, гиполипидемическую диету и повышение ФА, а также рекомендует пациенту проведение дуплексного сканирования артерий нижних конечностей с последующей консультацией сосудистого хирурга.
10. Группа риска с ХОБЛ
На основании данных спирометрии формируется группа риска по заболеваниям бронхо-легочной системы. Главным объективным общепринятым критерием ХОБЛ является снижение интегрального показателя ОФВ1 до уровня, составляющего менее 80% от должных величин.
Врач ЦЗ в случае курения пациентов данной группы проводит консультацию по настоятельной необходимости отказа от курения, посещения Школы по отказу от курения, профилактике бронхиальной астмы, оздоровлению образа жизни.
11. Группа риска с проблемами потребления алкоголя и психоактивных веществ (ПАВ)
Врач ЦЗ уточняет характер проблем с потреблением алкоголя (потребление алкоголя в количествах, значительно превышающих безопасные, утратой ситуационного или дозового контроля за потреблением алкоголя, наличие признаков алкогольной зависимости), проводит с пациентом беседу об оздоровлении образа жизни. При указании на наличие у пациента ЦЗ проблем с потреблением алкоголя можно уточнить их характер с помощью хорошо зарекомендовавшего себя теста ВОЗ - AUDIT (Приложение 2). При сумме баллов 8 и более врач ЦЗ рекомендует пациенту консультацию психотерапевта или нарколога-психиатра в ЦЗ (при наличии такового) или в наркологическом диспансере.
С целью выявления проблем с потреблением табака, алкоголя и ПАВ у детей и подростков в возрасте 10 - 18 лет рекомендуется заполнение экспресс-теста (Приложение 3). Если в соответствии с результатами экспресс-теста пациент относится к группе риска, врач ЦЗ рекомендует консультацию психотерапевта или нарколога-психиатра в ЦЗ (при наличии такового) или в наркологическом диспансере.
12. Группа риска с тревогой, депрессией и другими признаками психической дезадаптации
При выявлении у пациента высокой степени психоэмоционального напряжения и психологической дезадаптации по данным программы СКУС АПК, а также в ходе беседы с пациентом желательно провести скрининг на выявление тревожных и депрессивных расстройств, широко встречающихся в общемедицинской сети здравоохранения и являющихся социально значимыми заболеваниями.
Позитивный ответ на вопрос: "Испытываете ли Вы чувство постоянного беспокойства, тревоги, зачастую без особых на то причин?" - указывает на возможно имеющееся у пациента тревожное состояние.
Позитивный ответ на вопросы:
- "Испытываете ли вы чувство подавленности, депрессии и безнадежности?";
- "Утратили ли вы интерес к жизни?" - указывают на возможно имеющееся у пациента депрессивное состояние.
Скрининг тревожных и депрессивных состояний может проводиться с помощью стандартизованных опросников. Одним из наиболее надежных является Госпитальная шкала тревоги и депрессии (Приложение 4). Несмотря на полезность применения психометрических инструментов, необходимо подчеркнуть, что результаты тестирования не являются клиническим диагнозом. Они с высокой степенью вероятности указывают на наличие у пациента того или иного психопатологического состояния, однако требуют уточнения в ходе клинического осмотра.
Врач ЦЗ проводит с пациентами этой группы беседу по вопросам оздоровления образа жизни, нормализации режима труда и отдыха, необходимости полноценного сна (не менее 7 - 8 часов), увеличения ФА, посещения зала ЛФК ЦЗ и при необходимости рекомендует консультацию психотерапевта [8]. При неэффективности немедикаментозной коррекции врач может рекомендовать противотревожные препараты или антидепрессанты новых поколений, предпочтительно селективные ингибиторы обратного захвата серотонина, при депрессивных состояниях легкой и средней степени тяжести (по возможности после консультации с психиатром). Лечить тяжелые и реккурентные депрессии может только врач-психиатр или психотерапевт. Не следует превышать рекомендуемые терапевтические дозы антидепрессантов. Эти дозы являются начальными и в то же время терапевтическими при депрессиях легкой и средней тяжести, т.е. в большинстве случаев титрации дозы не требуется. Длительность курсового приема - не менее 1,5 месяцев. Необходимо учитывать некоторую отсроченность клинического эффекта большинства антидепрессантов: антидепрессивный эффект нарастает постепенно и становится значимым к концу первых двух недель терапии.
Учетно-отчетная документация в центрах здоровья
Ведение учета обратившихся в ЦЗ граждан осуществляется организационно-методическим отделом ЛПУ, на базе которого организован ЦЗ, или иным структурным подразделением, на которое возложены соответствующие функции. В ЦЗ заполняются следующие учетные формы:
Учетная форма N 025-ЦЗ/у "Карта центра здоровья" заводится средним медицинским работником каждому гражданину, обратившемуся (направленному) в ЦЗ. Сведения о гражданах, у которых выявлено подозрение на заболевание и которым необходимо наблюдение в кабинете медицинской профилактики, с их согласия передаются в кабинет медицинской профилактики, врачу-терапевту участковому по месту жительства гражданина (по месту прикрепления) соответственно.
Учетная форма N 002-ЦЗ/у "Карта здорового образа жизни" заполняется на каждого гражданина по окончании случая первичного обращения в ЦЗ. В карте отмечаются показатели состояния здоровья, ФР развития НИЗ, результаты осмотра врача, итоговая оценка состояния здоровья, рекомендации.
Учетная форма N 025-12/у "Талон амбулаторного пациента" заполняется на каждого обратившегося в ЦЗ. По окончании обследования и осмотра врача заполненные Талоны передаются в соответствующее подразделение ЛПУ для дальнейшего формирования реестров счетов для оплаты по программе ОМС в соответствии с территориальными программами государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи.
Форма N 68 "Сведения о деятельности центра здоровья" (ежемесячная, годовая). Форма представляется 10-го числа следующего за отчетным месяца в орган управления здравоохранением субъекта Российской Федерации. Орган управления здравоохранением субъекта Российской Федерации представляет в Министерство здравоохранения и социального развития Российской Федерации сводную форму по всем ЦЗ 20-го числа месяца, следующего за отчетным.
Список использованных документов и литературы
1. Приказ Министерства здравоохранения и социального развития Российской Федерации N 302н от 10 июня 2009 года "О мерах по реализации постановления Правительства Российской Федерации от 18 мая 2009 года N 413". http://www.minzdravsoc.ru/docs/mzsr/salary/37
2. Приказ Министерства здравоохранения и социального развития Российской Федерации N 597н от 19 августа 2009 года "Об организации деятельности центров здоровья по формированию здорового образа жизни у граждан Российской Федерации, включая сокращение потребления алкоголя и табака". http://www.minzdravsoc.ru/docs/mzsr/orders/930
3. Приказ Министерства здравоохранения и социального развития РФ от 8 июня 2010 года N 430н "О внесении изменений в приказ Министерства здравоохранения и социального развития РФ от 19 августа 2009 года N 597н "Об организации деятельности центров здоровья по формированию здорового образа жизни у граждан Российской Федерации, включая сокращение потребления алкоголя и табака". http://www.minzdravsoc.ru/docs/mzsr/orders/1031
4. Приказ Министерства здравоохранения и социального развития Российской Федерации от 16 марта 2010 года N 152н "О мерах, направленных на формирование здорового образа жизни у граждан Российской Федерации, включая сокращение потребления алкоголя и табака". http://www.minzdravsoc.ru/docs/mzsr/orders/1031
5. Приказ Минздравсоцразвития России N 328н от 19 апреля 2011 года "О внесении изменений в приложения N 1 - 5 к приказу Министерства здравоохранения и социального развития Российской Федерации от 19 августа 2009 года N 597н". Зарегистрировано в Минюсте 4 мая 2011 года, N 20656. http://www.minzdravsoc.ru/docs/mzsr/spa/71
6. Приказ Министерства здравоохранения и социального развития РФ от 26 сентября 2011 года N 1074н "О внесении изменений в приказ Министерства здравоохранения и социального развития Российской Федерации от 19 августа 2009 года N 597н". Зарегистрировано в Минюсте 17 ноября 2011 года. Регистрационный N 22330. http://www.minzdravsoc.ru/docs/mzsr/orders/1164
7. Приложение N 34 "Положение о центре здоровья для взрослых" к Порядку оказания первичной медико-санитарной помощи взрослому населению.
8. Кардиоваскулярная профилактика. Национальные рекомендации. Разработаны Комитетом экспертов Всероссийского научного общества кардиологов и Национальным научным обществом "Кардиоваскулярная терапия и профилактика". Кардиоваскулярная терапия и профилактика 2011; 10(6): приложение 2.
9. J.V.G.A. Durnin and J. Womersley. Body fat assessed from total body density and its estimation from skinfold thickness: measurements on 481 men and women aged from 16 to 72 years. Institute of Physiology, The University Glasgow G128QQ 1974.
10. ГОСТ Р 52623.1-2008. Технология выполнения простых медицинских услуг функционального обследования.
11. Кузьмина Э.М. Профилактика стоматологических заболеваний. - М.: МГМСУ, 2003.
12. Глобальные рекомендации по физической активности для здоровья. Всемирная организация здравоохранения. 2010.
13. Московская декларация, принятая по итогам работы Первой глобальной Министерской конференции по здоровому образу жизни и неинфекционным заболеваниям (28 - 29 апреля 2011 года). http://www.minzdravsoc.ru/health/zozh/71
14. Заболеваемость населения России в 2007 году. Статистические материалы, 2008, Москва.
Приложение 1
Тест Фагестрема - насколько сильна никотиновая зависимость?
Общее количество очков:
0 - 3 балла. Если Вы набрали менее 4 баллов, Вам, вероятно, удастся бросить курить, не прибегая к медикаментозным средствам. Не откладывайте этот шаг на завтра!
4 - 6 баллов. Если Вы набрали от 4 до 7 баллов, Вашу зависимость от никотина можно оценить как среднюю. Собрав всю свою силу воли, Вы вполне способны бросить курить.
7 - 10 баллов. Если Вы набрали более 7 баллов, у Вас высокая степень зависимости от никотина. Вы и Ваш врач должны подумать об использовании медицинских средств для того, чтобы помочь Вам бросить курить.
Приложение 2
Тест
по выявлению расстройств, связанных с употреблением
алкоголя (информация для врачей, медицинских сестер
и психологов)
Приложение 3
Приложение 4
ЭКСПРЕСС-ТЕСТ НА УПОТРЕБЛЕНИЕ ТАБАКА, АЛКОГОЛЯ И НАРКОТИКОВ
Экспресс-тест заполняется детьми и подростками в возрасте 10 - 18 лет. Заполнение должно происходить в ЦЗ в присутствии среднего медработника или психолога. Решение об отнесении к группе риска принимает врач.
Критерии:
1. Употребление табака.
К группе риска относятся лица, которые в ответ на вопрос N 6 "Сколько раз в жизни Вы курили сигареты?" выбрали нижеследующие ответы:
- 40 и более раз за последние 12 мес.
- 3 - 5 раз за последние 30 дней.
2. Употребление алкоголя.
К группе риска относятся лица, которые в ответ на вопрос N 8 "Сколько раз Вы употребляли алкогольные напитки?" выбрали нижеследующие ответы:
- 40 и более раз за последние 12 мес.
- 3 - 5 раз за последние 30 дней.
3. Пробы наркотиков.
К группе риска относятся лица, которые сообщили о том, что хотя бы один раз за последние 12 месяцев или за последние 30 дней пробовали любое из веществ, упомянутых в вопросах N 12, 13, 14 и 15 (сколько раз, если такое было, Вы употребляли марихуану: экстази или ингалянты: также другие виды ПАВ).
Лица, соответствующие любому критерию экспресс-теста (тем более, нескольким критериям), относятся к группе риска и нуждаются в медико-социальном вмешательстве психолога или психиатра-нарколога.
Приложение 5
HADS
Данный вопросник поможет нам оценить Ваше состояние. Внимательно прочитав каждое утверждение, отметьте на бланке тот ответ, который наиболее соответствует Вашему состоянию в течение последней недели. Не задумывайтесь долго над ответом: обычно первая реакция является наиболее верной.
Критерии тревоги/депрессии по HADS:
Рассчитывается суммарный показатель по каждой из подшкал:
0 - 7 норма
8 - 10 субклинически выраженная тревога/депрессия
11 и выше клинически выраженная тревога/депрессия
Приложение 6
ПОЛОЖЕНИЕ О ЦЕНТРЕ ЗДОРОВЬЯ ДЛЯ ВЗРОСЛЫХ (ПРОЕКТ)
1. Центр здоровья для взрослых (далее - центр здоровья) создается органом исполнительной власти субъекта Российской Федерации или муниципального образования в области здравоохранения в виде структурного подразделения поликлиники, больницы, госпиталя, медсанчасти, диспансера и других медицинских организаций лечебно-профилактического профиля (далее ЛПУ), в целях реализации мероприятий по формированию здорового образа жизни у населения зоны обслуживания, включая сокращение потребления алкоголя и табака.
2. Формирование здорового образа жизни - это комплекс мероприятий, реализуемых на индивидуальном, групповом и популяционном уровнях, направленных на сохранение здоровья граждан, а именно: предотвращение заболеваний, увеличение продолжительности активной жизни, пропаганду здорового образа жизни, мотивирование граждан к личной ответственности за свое здоровье, разработку индивидуальных подходов по формированию здорового образа жизни, борьбу с факторами риска развития заболеваний, в том числе с употреблением табака и злоупотреблением алкоголя (далее - Мероприятия).
3. Научно-методическое руководство деятельностью центра здоровья в области выполнения Мероприятий по формированию здорового образа жизни осуществляет федеральный координационно-методический центр здоровья (ФЦЗ), формируемый согласно положению о координационно-методическом центре здоровья при ФГУ "ГНИЦПМ" Минздравсоцразвития России.
4. Центр здоровья координирует и согласовывает свою деятельность в области профилактики неинфекционных заболеваний, учебно-методической работы и выполнения Мероприятий по формированию здорового образа жизни с территориальным (городским, районным) центром медицинской профилактики и региональным (республиканским, краевым, областным) центром медицинской профилактики.
5. Количество центров здоровья и их мощность определяются численностью населения в зоне обслуживания исходя из расчета 1 врач центра здоровья на 25 тыс. прикрепленного населения, 1 заведующий центром здоровья на 8 врачей или 200 тыс. прикрепленного населения.
6. Заведующий центром здоровья назначается и освобождается от должности руководителем ЛПУ, в составе которого организован центр здоровья, подчиняется руководителю или заместителю руководителя данного ЛПУ.
На должность заведующего центром здоровья назначаются специалисты, соответствующие квалификационным требованиям к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г., N 14292), имеющие соответствующую подготовку по вопросам здорового образа жизни и медицинской профилактики.
7. На должность врача центра здоровья назначаются специалисты, соответствующие квалификационным требованиям к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 7 июля 2009 г. N 415н (зарегистрирован Минюстом России 9 июля 2009 г., N 14292), по специальности организация здравоохранения и общественное здоровье, терапия, педиатрия, гигиеническое воспитание, общая врачебная практика (семейная медицина), аллергология и иммунология, восстановительная медицина, диетология, лечебная физкультура и спортивная медицина, кардиология, пульмонология, гастроэнтерология, психиатрия-наркология, стоматология профилактическая, медицинская психология и имеющие соответствующую подготовку по вопросам здорового образа жизни и медицинской профилактики.
8. На должность медицинской сестры центра здоровья назначается специалист, соответствующий квалификационным характеристикам должностей работников в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 23 июля 2010 г. N 541н (зарегистрирован Минюстом России 25 августа 2010 г. N 18247), по специальности "Инструктор по гигиеническому воспитанию", "Медицинская сестра" или "Фельдшер", имеющие соответствующую подготовку по вопросам здорового образа жизни и медицинской профилактики.
На должность гигиениста стоматологического центра здоровья назначается специалист, соответствующий квалификационным характеристикам должностей работников в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 23 июля 2010 г. N 541н (зарегистрирован Минюстом России 25 августа 2010 г. N 18247), по специальности "Стоматология профилактическая".
9. Численность медицинского и другого персонала устанавливается руководителем ЛПУ, при котором сформирован центр здоровья, в зависимости от численности обслуживаемого населения, рабочей нагрузки сотрудников, с учетом рекомендуемых штатных нормативов согласно Приложению N 1 к настоящему Положению.
10. Оснащение центра здоровья осуществляется в соответствии с установленным стандартом оснащения (Приложение N 2 к настоящему Положению), в том числе специальным оборудованием для скрининг-оценки состояния здоровья (далее - установленное оборудование), при необходимости в целях совершенствования работы перечень оснащения может быть расширен по согласованию с органом власти в области здравоохранения, в ведении которого находится центр здоровья.
11. Структура центра здоровья утверждается руководителем ЛПУ, в составе которого организован центр здоровья. В структуру центра здоровья рекомендуется включать кабинеты врачей центра здоровья, кабинет гигиениста стоматологического; офтальмологический кабинет; кабинет тестирования на аппаратно-программном комплексе, кабинеты инструментального и лабораторного обследования <1>, кабинет (зал) лечебной физкультуры, учебные классы (аудитории) школ здоровья, а также отделение (кабинеты) медицинской профилактики, которые после включения их в состав центра здоровья переименовываются в кабинеты динамического наблюдения и коррекции факторов риска (формирование кабинетов динамического наблюдения и коррекции факторов риска осуществляется согласно Приложению к порядку оказания первичной медико-санитарной помощи взрослому населению, утвержденному приказом Минздравсоцразвития России "__" _____ 2011, N __ "Положение об отделении (кабинете) медицинской профилактики медицинской организации"). Заведующий центром здоровья, с введенными в его состав кабинетами медицинской профилактики (кабинетами динамического наблюдения и коррекции факторов риска), выполняет функции и заведующего центром здоровья, и заведующего отделением медицинской профилактики в соответствии с положением об отделении (кабинете) медицинской профилактики медицинской организации.
--------------------------------
<1> В кабинете инструментального и лабораторного обследования проводится обследование на установленном оборудовании.
12. Кабинеты динамического наблюдения и коррекции факторов риска включаются в структуру центра здоровья в случаях, когда а) в зоне обслуживания центра здоровья имеется достаточная численность населения, которая не входит в зоны обслуживания существующих отделений (кабинетов) медицинской профилактики, сформированных в медицинских организациях первичной медико-санитарной помощи на данной территории; б) по решению органа власти в сфере здравоохранения часть штатных должностей кабинетов медицинской профилактики, сформированных в медицинских организациях первичной медико-санитарной помощи и расположенных в зоне ответственности центра здоровья, передается данному центру здоровья для формирования кабинетов динамического наблюдения и коррекции факторов риска <1>.
--------------------------------
<1> В этом случае решением органа власти в области здравоохранения центру здоровья, имеющему в своем составе отделение медицинской профилактики (отделение динамического наблюдения и коррекции факторов риска), может быть придана функция городского (районного) центра медицинской профилактики при численности населения города (района) до 150 - 200 тыс. человек.
13. Центр здоровья выполняет следующие функции и медицинские услуги:
а) комплексное обследование граждан, включающее измерение антропометрических данных, скрининг-оценку уровня психофизиологического и соматического здоровья, функциональных и адаптивных резервов организма, экспресс-оценку сердечной деятельности, сосудистой системы, основных параметров гемодинамики, экспресс-анализ лабораторных маркеров социально значимых заболеваний и атеросклероза, оценку комплексных показателей функции дыхательной системы, органа зрения, выявление патологических изменений зубов, болезней пародонта и слизистой оболочки полости рта, по результатам которого проводится оценка функциональных и адаптивных резервов организма, прогноз состояния здоровья и оценка степени риска развития заболеваний и их осложнений, в том числе риск развития сердечно-сосудистых заболеваний и фатальных осложнений по таблице SCORE, разработка индивидуальной программы по ведению здорового образа жизни, оздоровительных и профилактических мероприятий;
б) медицинская помощь в отказе от потребления алкоголя, табака, снижении избыточной массы тела, организации рационального питания, коррекции гипер- и дислипидемии, оптимизации физической активности;
в) динамическое наблюдение за пациентами группы высокого риска развития неинфекционных заболеваний согласно примерной схеме динамического наблюдения за лицами с основными факторами риска, обучение их эффективным методам профилактики заболеваний с учетом возрастных особенностей;
г) групповое (школы здоровья, лекции, беседы) обучение и индивидуальное консультирование граждан по вопросам ведения здорового образа жизни, гигиеническим навыкам, сохранению и укреплению здоровья, включая рекомендации по рациональному питанию, двигательной активности, занятиям физкультурой и спортом, режиму сна, условиям быта, труда (учебы) и отдыха, психогигиене и управлению стрессом, профилактике и коррекции поведенческих факторов риска неинфекционных заболеваний (курение, избыточное потребление алкоголя, гиподинамия, избыточная масса тела и др.), ответственному отношению к своему здоровью и здоровью своих близких, принципам "ответственного родительства";
д) информирование населения территории обслуживания, заинтересованных юридических и физических лиц о вредных и опасных для здоровья человека факторах внешней среды, факторах риска развития заболеваний, а также обучение населения ведению здорового образа жизни, жизнесохраняющему поведению, снижению уровня корригируемых факторов риска, мотивирование к отказу от вредных привычек;
е) разработка, согласование и участие в осуществлении планов реализации мероприятий по формированию здорового образа жизни у граждан, находящихся в зоне ответственности, в том числе с участием медицинских и других организаций;
ж) методическая и практическая помощь в деятельности врачей и среднего медицинского персонала фельдшерских здравпунктов, фельдшерско-акушерских пунктов, здравпунктов предприятий и организаций, амбулаторий, центров (отделений) врачей общей практики (семейных врачей), поликлиник, поликлинических подразделений медицинских организаций, офисов, расположенных в зоне ответственности по реализации мероприятий по формированию здорового образа жизни, проведению школ здоровья;
з) участие или оказание содействия в реализации мероприятий по формированию здорового образа жизни и снижения распространения факторов риска неинфекционных заболеваний среди прикрепленного населения, проводимых центром медицинской профилактики и другими организациями;
и) обучение, в том числе совместно с территориальным центром медицинской профилактики, медицинских работников медицинских организаций, находящихся в зоне ответственности, методам проведения мероприятий по формированию здорового образа жизни, проведения школ здоровья и оказания медицинских профилактических услуг населению;
к) запрос оперативных медико-статистических данных и анализ динамики заболеваемости и смертности населения от хронических неинфекционных заболеваний на территории обслуживания;
л) определение годовой потребности, оформление заказа и получение методических и информационно-просветительных материалов по вопросам формирования здорового образа жизни, профилактики неинфекционных заболеваний и организации оказания первой помощи в республиканском (областном, краевом) центре медицинской профилактики;
м) участие в исследованиях уровня и динамики показателей распространенности основных факторов риска хронических неинфекционных заболеваний, проводимых центром медицинской профилактики в зоне ответственности центра здоровья;
н) ведение учетной и отчетной документации в соответствии с утвержденными формами и предоставление отчета о деятельности в установленном порядке;
о) осуществление взаимодействия с медицинскими организациями, территориальными органами управления здравоохранением, Роспотребнадзора, Росздравнадзора, общественными организациями, местными (территориальными) средствами массовой информации и иными учреждениями и организациями по вопросам формирования здорового образа жизни, организации и проведения медицинской профилактики хронических неинфекционных заболеваний, включая вопросы обучения населения правилам оказания первой помощи при заболеваниях (состояниях), являющихся основной причиной внегоспитальной смертности;
п) оказание услуг сторонним организациям в сфере формирования здорового образа жизни и профилактики хронических неинфекционных заболеваний на договорной основе.
14. Любой гражданин Российской Федерации вне зависимости от места его регистрации и проживания при наличии паспорта и полиса ОМС имеет право обратиться в центр здоровья для получения индивидуальных услуг, указанных в п. 13 настоящего Положения. Информация об адресе и режиме работы территориального (ближайшего) центра здоровья вывешивается на видном месте во всех медицинских организациях, оказывающих первичную медико-санитарную помощь, и сообщается гражданам при обращении в регистратуру и справочную данных организаций. Работа центра здоровья осуществляется по 2-сменному графику в часы работы медицинской организации, в структуру которой он входит.
15. Центр здоровья оказывает медицинские услуги в рамках Мероприятий следующим контингентам граждан:
впервые обратившимся в отчетном году для проведения комплексного обследования в соответствии с п. 13а настоящего Положения;
обратившимся для динамического наблюдения в соответствии с рекомендациями врача центра здоровья;
направленным медицинским работником медицинской организации по месту прикрепления;
направленным медицинскими работниками, оказывающими первичную медико-санитарную помощь в образовательных и других учреждениях;
направленным врачом, ответственным за проведение дополнительной диспансеризации работающих граждан из I (практически здоров) и II (риск развития заболеваний) групп состояния здоровья (далее - I и II группы состояния здоровья);
направленным работодателем по заключению врача, ответственного за проведение углубленных медицинских осмотров с I и II группами состояния здоровья.
Посещения центра здоровья вышеуказанными контингентами граждан с целью получения медицинских услуг по п. 13а настоящего Положения (комплексное обследование) осуществляется 1 раз в отчетном году, отдельные услуги (исследования), входящие в комплексное обследование по п. 13а, и услуги по п. п. 13б - 13д выполняются с частотой, рекомендованной врачом центра здоровья.
16. Центром здоровья для жителей сельской местности, проживающих в зоне ответственности центра здоровья, а также для работников крупных предприятий и организаций в плановом порядке по согласованию с органом исполнительной власти муниципального образования в сфере здравоохранения могут проводиться дни здоровья с организованной доставкой граждан в центр здоровья для прохождения обследования или в форме выездных акций, направленных на пропаганду здорового образа жизни и обучение населения методам профилактики неинфекционных заболеваний.
17. Ведение учета обратившихся в центр здоровья граждан осуществляется организационно-методическим отделом медицинской организации, на базе которой организован центр здоровья, или иным структурным подразделением, на которое возложены соответствующие функции.
18. Гражданину, обратившемуся (направленному) в центр здоровья, средним медицинским работником центра заводится учетная форма N 025-ЦЗ/у "Карта центра здоровья" (Приложение N 3 к настоящему Положению) (далее - Карта), проводится обследование на установленном оборудовании, в том числе тестирование на аппаратно-программном комплексе, результаты которых вносятся в Карту, после чего гражданин направляется к врачу.
19. Врач центра здоровья на основании собранных жалоб, данных анамнеза, результатов обследования, в том числе на установленном оборудовании, и тестирования на аппаратно-программном комплексе проводит гражданину оценку наличия и степени выраженности выявленных факторов риска, а также оценку вероятных факторов риска, функциональных и адаптивных резервов организма с учетом возрастных особенностей, осуществляет прогноз состояния здоровья и степени риска развития хронических заболеваний и их осложнений, в том числе риск развития сердечно-сосудистых заболеваний и фатальных осложнений по таблице SCORE у лиц в возрасте 30 лет и старше, проводит беседу по здоровому образу жизни, методам коррекции факторов риска и профилактике прогнозируемого заболевания (состояния), составляет индивидуальную программу по здоровому образу жизни, оздоровительным и профилактическим мероприятиям.
При наличии у пациента 1 - 2 корригируемых факторов риска умеренной степени выраженности ему назначается повторный профилактический осмотр в центре здоровья, или кабинете динамического наблюдения и коррекции факторов риска при центре здоровья, или в кабинете медицинской профилактики по месту жительства (прикрепления) и динамическое наблюдение согласно примерной схеме динамического наблюдения за лицами с основными факторами риска.
При наличии у пациента 1 - 2 корригируемых факторов риска крайней (тяжелой) степени выраженности или более 2 корригируемых факторов риска ему оказывается медицинская и психологическая помощь по коррекции факторов риска под динамическим наблюдением врача центра здоровья или кабинета динамического наблюдения и коррекции факторов риска при центре здоровья или врача кабинета медицинской профилактики по месту жительства (прикрепления) пациента.
При необходимости врач рекомендует гражданину посещение занятий в соответствующих школах здоровья, лечебно-физкультурных кабинетах и врачебно-физкультурных диспансерах по программам, разработанным или согласованным в центре здоровья.
20. При повторном обращении пациента (самостоятельном или рекомендованном медицинским работником) к врачу центра здоровья или к врачу (фельдшеру) кабинета динамического наблюдения и коррекции факторов риска при центре здоровья после комплексного обследования в центре здоровья врач (фельдшер) проводит профилактический осмотр и необходимое обследование, оценивает динамику состояния здоровья и уровня факторов риска. При наличии положительной динамики психологически поддерживает пациента и рекомендует продолжать выполнение индивидуальной программы по здоровому образу жизни, оздоровительным и профилактическим мероприятиям. При отсутствии положительной динамики врач (фельдшер) вносит изменения в индивидуальную программу пациента, при необходимости оказывает медицинскую помощь по коррекции факторов риска самостоятельно или для этой цели направляет пациента в кабинет медицинской помощи по отказу от курения, кабинет психолога (психотерапевта) или на консультацию к врачу-специалисту по профилю заболевания (фактора риска), в последующем выполняет их рекомендации.
21. При обследовании в центре здоровья пациента, который наблюдается у врача по месту жительства по поводу какого-либо хронического заболевания, врач центра здоровья на основании результатов обследования проводит оценку степени выраженности как известных пациенту, так и вновь выявленных факторов риска с акцентированием внимания на оценку степени риска развития новых для пациента хронических заболеваний и риска развития жизнеугрожающих осложнений имеющихся заболеваний, дает рекомендации по их профилактике и первой помощи при развитии жизнеугрожающего осложнения, направляет пациента с результатами проведенного исследования к лечащему врачу по месту жительства (прикрепления).
22. В случае если в процессе обследования в центре здоровья выявляется подозрение на какое-либо заболевание, по поводу которого пациент ранее не лечился и не наблюдался, врач центра здоровья дает заключение о необходимости углубленного обследования по месту жительства (прикрепления) пациента, в необходимых случаях направляет на консультацию к врачу-специалисту по профилю подозреваемой патологии для определения дальнейшей тактики его наблюдения и лечения.
Сведения о гражданах, у которых выявлено подозрение на заболевание и которым необходимо углубленное обследование, с их согласия передаются лечащему врачу (врачу-терапевту участковому, врачу общей практики (семейному врачу)) по месту жительства (прикрепления) гражданина.
23. По окончании случая первичного обращения в центр здоровья, включающего комплексное обследование, на каждого гражданина заполняется учетная форма N 002-ЦЗ/у "Карта здорового образа жизни", которая по желанию гражданина выдается ему на руки (Приложение 4 к настоящему Положению).
24. На каждого обратившегося в центр здоровья заполняется учетная форма N 025-12/у "Талон амбулаторного пациента" (утверждена Приказом Минздравсоцразвития России от 22 ноября 2004 г. N 255 (зарегистрирован Минюстом России 14 декабря 2004 г. N 6188)) (далее - Талон). В Талоне в графе "код услуги" проставляется: код комплексного обследования, или код посещения врача, или коды отдельных исследований, входящих в комплексное обследование.
25. По окончании обследования (комплексного или отдельных исследований, входящих в комплексное обследование) и/или осмотра врача, в том числе при повторном в текущем году обращении пациента, заполненные Талоны передаются в соответствующее подразделение медицинской организации, при которой сформирован центр здоровья, для дальнейшего формирования реестров счетов для оплаты по программе обязательного медицинского страхования в соответствии с территориальными программами государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи. Комплексное обследование пациента в центре здоровья оплачивается 1 раз в году. Отдельные исследования, входящие в комплексное обследование, выполненные по назначению врача повторно в текущем году, и повторные осмотры врача при динамическом наблюдении пациента оплачиваются по факту выполнения услуги.
26. Ежедневно по результатам проведенного обследования лица, нуждающиеся в групповых методах обучения, вносятся в журнал школы здоровья или приглашаются на лекцию, по тематике в соответствии с выявленными у данного пациента факторами риска, прогнозируемого заболевания или его жизнеугрожающего осложнения. Тематика указанных групповых методов обучения, в первую очередь, включает профилактику заболеваний, являющихся основной причиной инвалидности и смертности населения, в частности школу профилактики артериальной гипертензии, школу профилактики ишемической болезни сердца и других болезней атеросклеротического генеза, школу профилактики онкологических заболеваний у мужчин, школу профилактики онкологических заболеваний у женщин, школу профилактики сахарного диабета, школу профилактики бронхиальной астмы, школу профилактики остеопороза, заболеваний суставов и позвоночника, школу здорового питания, школу по управлению стрессом.
Кроме информации о методах первичной профилактики указанных заболеваний слушатели должны быть ознакомлены с основными начальными клиническими проявлениями болезни и правилами первой помощи при внезапном развитии заболевания.
При внесении пациента в список числа слушателей школы ему подробно объясняется, где и когда проводится школа, ее тематика, цель и задачи, фамилия, имя и отчество преподавателя, его профессия и квалификация с пояснением, что во время проведения школы можно будет задать интересующие вопросы и получить ответы, познакомиться с выставкой современных технологий профилактики и литературы для пациентов по тематике школы. Аналогичные приглашения должны быть размещены на видном для посетителей месте в организации, где сформирован центр здоровья.
В регистрационном журнале отмечается участие (неучастие) пациента в работе школы. По результатам проведения школы в этом же журнале составляется краткий отчет.
К участию в работе школы могут быть приглашены (при наличии достаточного числа мест в учебном классе/аудитории) пациенты медицинских организаций первичной медико-санитарной помощи, находящихся в зоне ответственности центра здоровья (в первую очередь не имеющие в своем составе кабинетов медицинской профилактики).
27. Основными популяционными методами работы центра здоровья являются:
подготовка и публикация материалов по ведению здорового образа жизни и профилактике заболеваний в местных газетах и журналах, подготовка и издание санитарных бюллетеней и плакатов;
подготовка информационных материалов и участие в проведении радиошкол, радиолекций и бесед, радиосюжетов, вопросов-ответов по ведению здорового образа жизни и профилактике заболеваний по местным радиотрансляционным сетям и радиостанциям, оформление тематических выставок;
подготовка информационных и видеоматериалов по ведению здорового образа жизни и профилактике заболеваний и размещение их на сайтах медицинских организаций, расположенных в зоне ответственности, а также на сайте органа местного самоуправления в разделе здравоохранение, демонстрация видеоматериалов в общественных местах.
Учет и участие в организации этой работы осуществляет кабинет динамического наблюдения и коррекции факторов риска при центре здоровья. Проводимые мероприятия регистрируются в журнале (электронном журнале), выполненном по форме согласно разделу III Приложения к порядку оказания первичной медико-санитарной помощи взрослому населению, утвержденному приказом Минздравсоцразвития России "__" _____ 2011, N __.
28. По истечении отчетного периода (месяца, года) центром здоровья составляется отчетная форма N 68 "Сведения о деятельности центра здоровья" (ежемесячная - нарастающим итогом, годовая), утвержденная Приказом Минздравсоцразвития России от 19 августа 2009 года N 597н, которая представляется 10-го числа следующего за отчетным месяца в орган управления здравоохранением субъекта Российской Федерации. Орган управления здравоохранением субъекта Российской Федерации представляет в Министерство здравоохранения и социального развития Российской Федерации сводную форму по всем центрам здоровья 20-го числа месяца, следующего за отчетным.
Отчетность представляется на бумажных носителях и в электронном виде.
